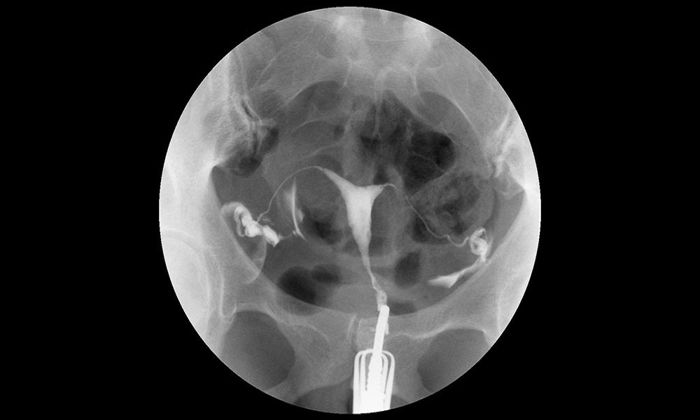
Histerosalpingografi (HSG) veya Türkçe deyişle rahim filmi jinekolojide rahim içinin ve kanalların yapısal ve işlevsel özelliklerini incelemede kullanılan bir yöntemdir.
İnfertilite (kısırlık) değerlendirmesinde istenen temel testlerden birisidir. Ayrıca rahim ağzına veya rahme uygulanan bir müdahale sonrasında (kürtaj gibi) adet kanamalarının kesilmesi ya da çok azalması durumunda rahim ağzı kanalındaki muhtemel bir tıkanıklığın veya rahim içerisindeki muhtemel bir yapışıklığın (Asherman sendromu) değerlendirilmesinde, tekrarlayan düşüklerde rahimde doğumsal bir gelişim kusuru bulunup bulunmadığının (aşağıda soldaki resim – bölmeli rahim) belirlenmesinde de yaygın olarak kullanılır.
Rahim filmi ne zaman çekilir?
HSG uygulanması öncesinde detaylı bir jinekolojik değerlendirme yapılır. Bu değerlendirmede enfeksiyon (iltihap) bulguları saptanması durumunda ise enfeksiyon tedavi edilene kadar işlem ertelenir. HSG prensip olarak adet kanamasının bitmesini takip eden birkaç gün içerisinde uygulanır. Bunun nedeni bir yandan adet kanamasının rahim içinden tüplere ve buradan da karın boşluğu içine dolmasının yaratacağı sorunlara engel olmak, öte yandan rahim içindeki muhtemel bir gebeliğe zarar vermemektir. Çünkü çok nadiren de olsa gebe kalamama nedeniyle değerlendirilen bir kadında da tesadüfen o ay gebelik var olabilir.
Rahim filimi nasıl çekilir?
Rahim filmi bir Kadın Hastalıkları ve Doğum Uzmanı ve Radyoloji Uzmanı veya Teknisyeni tarafından beraberce uygulanır. Jinekolojik muayene pozisyonundayken rahim ağzını görüntülemek için vajinaya alet yerleştirilir. Daha sonra rahme kanül adı verilen bir diğer alet yerleştirilir. Kanüle tutturulan enjektörden birkaç aşamada basınç uygulanarak kontrast madde (ilaçlı madde) verilir. Bu sıvı röntgen filminde bulunduğu yerlerde ışını geçirmediğinden beyaz bir görünüm kazandırır. Sıvı verilmesi esnasında ya belli aralıklarla röntgen filmleri alınır veya floroskopi adı verilen yöntem kullanılarak ekrandan sıvının geçişi sürekli olarak izlenir ve kaydedilir. Böylelikle rahmin içyapısı, kanalların açık olup olmadığı ve yapıları değerlendirilir. HSG, röntgen ışınları yardımıyla gerçekleştirilen bir teknik olmasına karşın verilen ışın dozu yüksek değildir.
Rahim filmi çekilmesi ağrılı bir işlem midir?
Kadınlar arasında genellikle rahim filminin çok ağrılı olduğuna dair yaygın bir kanı vardır. Ancak kibar ve dikkatli bir uygulamayla yapıldığında aslında HSG karında biraz batma ve gerilme hissi yaratan ve dayanılacak kadar az ağrı veren bir işlemdir. Bu nedenle genellikle işlem genel anestezi altında uygulanmaz. Ancak normal jinekolojik muayeneyi bile zor tolere eden, ağrı eşiği düşük ve çok hassas bayanlarda anestezili olarak da çekilebilir. Hastaların çok büyük bir kısmında işlemden 30-60 dakika önce alınacak olan basit bir ağrı kesici işlemin rahat ve sorunsuz geçmesini sağlar. HSG çekilmesi sonrası kendiliğinden oluşan gebeliklerde bir miktar artış gözlenmektedir. Bunun nedeni olarak ise tüplerdeki hafif yapışıklıkların basınçla verilen ilaç nedeni ile açılması şeklinde açıklanmaktadır. Bir de eğer kısırlığa bir sebep olarak mikrobik bir olay varsa verilen ilacın antimikrobial özellikleri de tedavi edici olabilir. Uzun süredir kısırlık problemi çeken bir çiftin HSG çekimi sonrası kendiliğinden gebe kalması bu yüzden şaşırtıcı değildir.
Rahim filmi çekilmesinin zararlı yan etkileri var mıdır?
Rahim filmi çekilirken nadiren alerjik reaksiyon gelişebilir. Bu nedenle eski tip ilaçlar yerine alerji yapma potansiyeli son derece düşük olan yeni tür ilaçlar tercih edilmelidir. En sık görülen komplikasyon enfeksiyondur ve her 100 hastadan birinde görülür. Enfeksiyonu önlemek için işlem öncesi ya da sonrası mutlaka antibiyotik kullanımına gerek yoktur. Sadece kalp kapakçık hastalığı olanlarda önlem olarak işlem öncesinde antibiyotik profilaksisi yapılır.
Rahim Filmi çekimi sonrasında;
Lekelenme tarzında ya da az miktarda vajinal kanama olabilir. Eğer kanama fazlaysa ya da birkaç günden uzun sürerse mutlaka doktorunuzu aramanız gerekir. Ayrıca hafif ya da orta şiddette bel ve kasık ağrısı da çekim sonrasında olabilir. Ağrı artar ise veya ateş ortaya çıkar ise bu da erken bir enfeksiyonun belirtisi olabilir yine mutlaka doktorunuzu arayın. İşlem sırasında rahim ağzı az miktarda da olsa zorlandığından HSG sonrası 48 saat süre ile banyo yapmak, cinsel ilişkide bulunmak ve vajinal tampon kullanmak sakıncalıdır, bunlardan kaçınmalısınız.
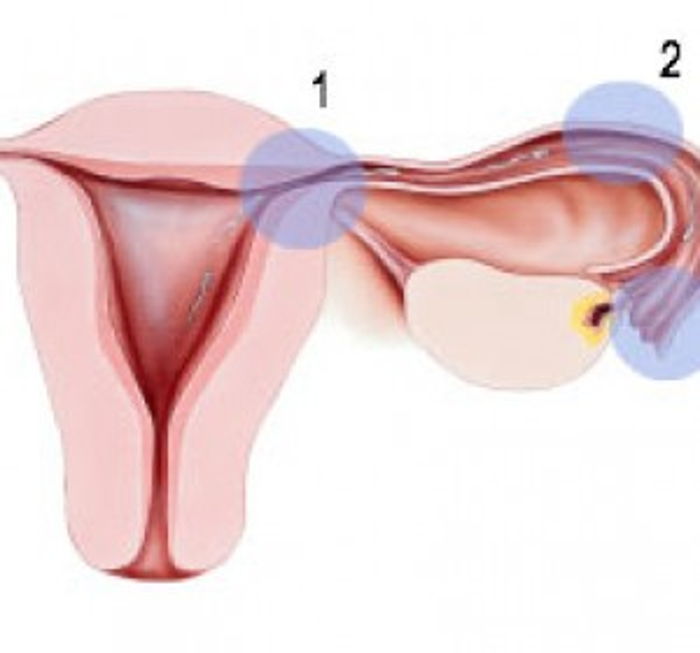
Rahim filminde tüplerden birisi ya da ikisi kapalı çıkarsa ne olacak?
Öncelikle şunu bilmek gerekir ki HSG oldukça faydalı ve temel bir tetkik olmasına rağmen her zaman tam olarak gerçeği yansıtmayabilir. Yani tüplerin rahim filminde kapalı olarak görülmeleri her zaman gerçekten de kapalı oldukları anlamına gelmez. Ağrı eşiği düşük bazı bayanların işlem anında duydukları rahatsızlık ve ağrı nedeniyle ve verilen ilaca bir reaksiyon olarak bazen kanallarda spazm olması ilacın tüplerden geçmemesine ve hatalı olarak tüplerin birinin veya ikisinin birden kapalı olarak yorumlanmasına neden olabilir. Ancak tecrübeli bir Kadın Hastalıkları ve Doğum Uzmanı rahim filmi değerlendirirken spazm nedeniyle tüplerden ilacın geçmemesini gerçekten tıkalı olan bir rahim filminden çoğunlukla ayırabilir. Bu nedenle rahim filminden önce mutlaka bir antispazmodik adı verilen kas gevşetici ilacın yapılmasını önermekteyiz. Bazen filmde kapalı olarak değerlendirilen tüplerin Laparoskopi esnasında açık olduğu da görülebilir. Dolayısıyla eğer tüplerin kapalı olduğu düşünülüp tüp bebek kararı verilecekse öncesinde Laparoskopi işlemi yapmak daha mantıklı olabilir. Çünkü Laparoskopik değerlendirmede tüplerin aslında açık oldukları da ortaya çıkabilir ve aşılama yönteminden çiftin fayda göreceği anlaşılabilir. Ayrıca Laparoskopi anında tüplerdeki sorun daha net olarak ortaya konup anında tedavisi de yapılabilir ve gerekli müdahaleyle kanalların açılması da sağlanabilir. Elbette bu her olguda geçerli olmayabilir ve Laparoskopi sonrasında çiftin ancak tüp bebek tedavisinden fayda göreceği de ortaya çıkabilir.

 2- Değişik yöntemlerle (endoskopi yoluyla, radyolojik olarak ya da ameliyatla) mide (gastrostomi) veya ince bağırsağa (jejunostomi) karın ön duvarından tüp yerleştirilmesi.
2- Değişik yöntemlerle (endoskopi yoluyla, radyolojik olarak ya da ameliyatla) mide (gastrostomi) veya ince bağırsağa (jejunostomi) karın ön duvarından tüp yerleştirilmesi.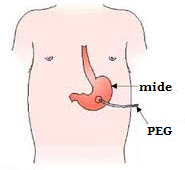 Verilecek ürünün seçimi:
Verilecek ürünün seçimi: