NÖROBLASTOM
Nöroblastom periferal sempatik sinir sisteminin embriyonel tümörüdür. Çocuklarda üçüncü en sık görülen kanser tipidir. Tüm çocukluk çağı tümörlerinin %8ini oluşturur.Bir yaş altı bebeklerde en sık tanı alan tümördür.Hastaların %90 ı beş yaş öncesinde tanı alır.Görülme sıklığı erkek çocuklarda ve beyaz ırkta daha yüksektir.Tümör sempatik ganglion zincirinin bulunduğu boyundan pelvise kadar her yerden ve adrenal medulladan gelişebilir. İleri derecede habaset gösterir ve hasabet derecesi önceden kestirilemiyecek kadar farklı olabilir,dokusal yapısı malignden iyi huylu
tümör görünümüne dek farklılık gösterebilir. Kendiliğinden gerileyerek yok olabildiğini gösteren yayınlar da vardır.
Genelde 0-10 yaş gurubunun hastalığıdır. En sık 18 ay-2 yaşları arasında görülür.Hastaların %90'ı 7-8 yaşına kadar tanı almaktadır.
Yenidoğanda en sık görülen karın içi habis tümörüdür.Bu tümörler rabdomyosakom Ewing sarkom ve Hodgkin dışı lenfomalar gibi diğer küçük hücreli tümörlere benzer.
Prognoz doku yapısının tanımına göre değişir. Prognozu; tümördeki bağ dokusu miktarı, tümör hücrelerinin farklılaşma derecesi ve tümör hücrelerindeki mitoz (çoğalma) sayısı belirler.
Nöroblastomu başlatan genetik bozukluk bilinmemektedir.
Tümör çoğunlukla karın içi arka duvarında yer alır(%75).Bunun yaklaşık%50 si adrenal bezin medulla kesiminde ve %25 i omurilikten çıkan spinal ganglionlardan gelişir.Hastaların %20 sinde göğüs arka duvarında ve %5inden azında ise boyun ve pelvisteki leğen kemiği boşluğunda oluştuğu görülür.
Belirti ve Bulguları:
Hastalar tümörün yerine, yayılımına bazende salgıladıkları hormonun oluşturduğu belirtilere bağlı olarak çeşitli şikayetlerle hekime başvurabilirler. Hastaların büyük çoğunluğu karında kitle şikayeti ile hekime başvururlar.
Karın ağrısı, kilo kaybı, karında şişlik, ateş ve kansızlık tabloya eşlik edebilir. Tümörden salgılanan hormonlarla yüksek tansiyon olguların %25 inde gözlenir.Direkt karın grafisinde tümöral kitlede kanamaya bağlı kalsifikasyon görülür.Çocuklarda sık görülen ve karında kitle ile müracat eden Wilms (böbrek kökenli)tümörde ise genelde kalsifikasyon görülmez.
Göğüs arka ve üst boşluğu veya boyundaki tümörler Horner Sendromu bulguları (göz kapağı düşüklüğü,gözde kanama) gösterirler.
Göğüs arka duvarında görülen tümörlerde, solunum sıkıntısı, yutma güçlüğü gibi bulgular görülebilir.
Nöroblastomlar, çevre dokulara, doğrudan yayılabilrler. Lenf ve kan yolu ile yakın ve uzak bölgelere yayılım görülebilir. Tümör; Lenf bezelerini, karaciğeri, kemik iliği ve kemiğin korteksini tutabilir. Kemik metastasları sıklık sırasına göre uzun ve yassı kemikler (kafa tası kemikleri, omurga, leğen kemiği, kaburga ve iman tahtası kemiğidir). Yaygın kemik iliği tutulumlarında, trombosit azalması ve pıhtılaşma faktörlerinin bozulmasına bağlı kanamalar görülebilir.
Tanı
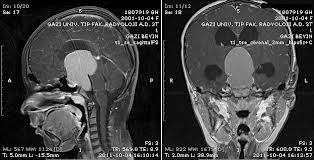
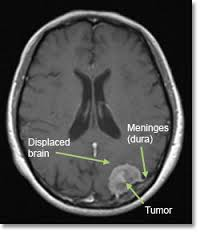
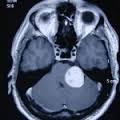
Karın grafisi, bilgisayarlı tomoğrafi(BT) ve ultrasonografi, hekimi kolaylıkla tanıya ve tümörün ne denli yayılmış olduğu bulgusuna götürür.
Kanda adrenalin, noradrenalin, DOPA ve 24 saatlik idrarda VMA düzeyi tespit edilmelidir.
Kemik iliği biyopsilerinde nöroblastoma has rozet formasyonu gözükebilirse de kesin tanı tümör dokusundan alınan parçanın mikroskopik incelemesi sonucu konulabilir.
Tedavi
Nöroblastomun tedavi şekil ve sonuçları tanı konulduğunda tümörün yaygınlık derecesi ile ilgilidir.
Tanı sırasında bazı ölçütlere göre yapılan tümörün hangi klinik evrede olduğu tespit edilir.Çeşitli evreleme yöntemlerinden en sık kullanılan Evans'in evrelemesidir.
Evans Evrelemesi:
1.EVRE: Tümör yalnız bir organ veya yapıdadır. Tümüyle cerrahi olarak çıkartılabilir.
2.EVRE: Tümör köken aldığı organın dışına taşmış ancak vücut orta çizgisini geçmemiştir. Komşu lenf bezleri tutulmuş olabilir. Tümör, komşu lenf bezleri ile birlikte çıkartılabilir.
3.EVRE: Tümör büyük, genellikle orta çizgiyi geçmiştir. Çoğu kez tam olarak çıkartılamaz. Geride tümör dokusu kalır. Karşı yandaki lenf bezleride tümörle tutulmuş olabilir.
4.EVRE: Uzak yayılım vardır. Kemik, çevre dokular, diğer organlar ve uzak lenf bezleri tutulmuş olabilir.
4-S EVRESİ: Bir yaşından küçük çocuklardaki uzak yayılımlı hastalığı belirtir. Karaciğer, deri, kemik iliği yayılımları vardır. Kemiğin korteksi (sert kısmı) tutulmamıştır.
Tedavi:
Tümörün evresine göre planlanır.
EVRE-1de tümör bütünü ile çıkartılmalıdır. Nöroblastom kolayca zedelenebilen yalancı bir kapsül ile sarıldığından cerrahi girişim sırasında titiz davranılarak tümör dokusunun çevreye dağılmasına neden olunmamalıdır.
EVRE-2 aşamasındaki kitlelerin çoğunluğu tamamen çıkartılabildiği gibi, bir kısmı geride kalabilir. Bu hastalarda tedavi kemoterapi ile sürdürülmelidir. Birçok habis urda kemoterapi ile iyi sonuçlar alınırken, nöroblastomalarda istenilen sonuca ulaşılamamıştır. Metastazlı hastaların % 40'ı kemoterapiye tam yanıt verirken, % 30'u ise hiç yanıt vermemektedir.
EVRE-2 de ilaçlı tedavi sonucu tümörde gerileme olursa, kalanının cerrahi olarak çıkartılması uygun olur. Bu esnada çevredeki lenf bezlerinden de örnekler alınarak tedavinin başarısı değerlendirilir.
EVRE-3 Nöroblastomlarda cerrahi girişimin yanısıra, kemoterapi ve radyoterapi gerekir.
EVRE-4 tümörlerde yoğun kemoterapi verilmelidir. Etkili kemoterapinin ardından küçülen tümöral kitlenin çıkartılmasına çalışılmalıdır. Gerektiğinde tümör yatağına radyoterapi uygulanabilir.
EVRE 4-S olan durumlarda yaygın karaciğer yayılımı olsa dahi asıl tümöral odağın çıkartılmasına gayret edilmelidir. Tümoral kitle ne kadar çok çıkartılırsa, kemoterapi ve radyoterapinin etkisi o kadar çok olacaktır. Kemik iliği tutulumu bulunan EVRE 4 S vakalarının EVRE 4 e dönüşüm olasılığı bulundurduğundan kemoterapi verilmesi uygun olur.
Sonuçları: Nörolastomlu bir yaşından küçük çocuklarda EVRE 1, 2, 4-S aşamasındaki tümörlerde hastalığın gidişi belirgin olarak iyi, büyük çocuklarda Evre 3 ve 4 de kötüdür.
Tümörün köken aldığı bölgede önemlidir. Servikal, mediastinal ve pelvik yerleşimli nöroblastomların klinik seyri retroperitoneal, paraspinal veya adrenal yerleşimlilerden daha iyidir.
Histopatolojik olarak matür olanlarda seyir daha iyidir. Yaşam oranı %90 nın üzerindedir.
Kemoterapi ve radyoterapiye iyi cevap vermeyen, yüksek riskli Nöroblastomlu olgularda; genelde indüksiyon kemoterapisini takiben, yüksek doz kemoterapi ve otolog kemik iliği veya kök hücre nakli ile iyi sonuçlar bildirilmektedir.
Nöroblastom birçok gelişmeye karşın silinip atılması güç bir tümör olma özelliğini sürdürmektedir. Buna karşın Nöroblastom ile ilgili yapılan biyolojik çalışmaların da tedavi için yeni genetik hedefler belirleyeceği ümit edilmektedir.
Etiket: Tüm
-
Çocukluk çağı tümörleri
-
Hayat – ölüm – volvox – empati
Babamızın bolca yediği portakallardan annemizin rahminde şekilleniyoruz. Bunu biraz da kişisel BİG-BANG’ımız gibi görün…
Kuantum kuramının şekillenmesi sırasında en ciddi sorunlardan biri bu patlama öncesinin ZAMAN kavramı idi… Benzer şekilde insanın özel Big Bang’inde de zaman konusu önem taşımaktadır.
Anne karnındaki çocukta zaman kavramı yoktur. Zira dış dünyanın tüm uyaranları ve onlara verilecek zorunlu cevaplar çocuk ve anne arasındaki damarsal bağlarla yapılır. Geride amniyorik bir sıvı vardır o kadar…
Çocuk beslenme, soluma ve benzeri tüm gereksinimleri bu şekilde edinir. Zamanın dolmuş olduğunu düşünebileceğimiz bu hal aslında nörofizyolojik yapısı gereği bize bir çok soğaltım / tedavi yolu açabilir.
Zor, sıkıntılı, fiziki saldırı aldığımız ya da psikolojik çöküş yaşadığımız çoğu durumda fetüs pozisyonu alırız. Bunun anlamı amniyotik sıvı içine yine girip geçmişin tüm pislik / kötülükleri ve geleceğin belirsizliklerinden kendimizi annemizin biz istemeden, talep etmeden tüm isteklerimizi karşıladığı zamansızlığa sığınmamız olabilir mi?
NASA’nın uzay mekiklerindeki çalışmalarda sıfır elektromanyetik alan etkisi ile astronotların EEG’lerinde alfa ritminin tamamen düştüğü saptanmış. LSD gibi halisülasyonlar da benzer etki yaratmaktadır. Şizofren hastalarda zaman algısının bozukluğu uzun zamandır biliniyor.
Bu nedenle bu tür psikolojik hastalıklar da KATATONİ (Donma) denen zaman /uzay boyutunda hareketsiz kalma bir tedavi yöntemi olarak kullanılabilinir.
Holistik Nöroterapi çalışmalarımızda Andilasyon sistemi ve AVE (Avdio visual entraintment) sistemini birlikte kullanmamız biraz da bununla bağlantılı… Ancak sistemin elektromanyetik tüm uyaranların elemine edildiği bir özel odada yapılması halinde sonuçların daha pozitif olabileceğini düşünüyoruz.
Bu arada siz okurlarımızdan Volvox hakkındaki yazımızı okumanızı rica edeceğiz.
Volvox’un doğuşu ölümün doğuşudur. Volvox’da aslında tek bir hücrenin ölümsüzlük potansiyelini taşıyan hücre, bütün için bir çok özelliğinden feragat etmiştir. Beslenme, bölünme, gibi… Ancak oluşan bütün artık evrimsel açıdan çok daha güçlü hale gelmiştir.
Bunu şununla karşılaştırınız; tünün geleceği için kendimi feda eden bir işçi karınca… Darwin’in evrim ilkelerine tam uyum… “kendi olmamak” , bütünün bir parçası olmak… Pek de hoş gelmiyor değil mi? Bunu bir çeşit intihar olarak düşünebiliriz. Ama bu kez de yine Darwin ilkelerine bir ters düşüş söz konusudur. Tüm canlılar esas itibari ile dış dünyayı bir düşman olarak kabul edip kendini korumaya meyillidir.
Bu iki uçlu olayı 2 farklı yorumla inceleyelim;
İntihar eğilimli DEPRESYON hastalarında seratonin (nörotransmitter) düzeyi sıkıntılı… Seratonin’in işlevini bitirdikten sonra sinapslarda kalması depresyonu tetikliyor. Bu işi ise 5_HIAA(5_Hidroksi İndol Asetik Asit) üstlenmiş. Depresyon hastalarında yapılan araştırmada 5_HIAA seviyesi düşük ! (sosyobiyolojik bir açıdan intaharların çözümü bulundu diye düşünmek ciddi bir yanlıştır, bu sadece önemli bir buluştur ve uzun dönemli araştırılmaya muhtaçtır)
Gelelim 2. yoruma. Voluox’dan yola çıkarsak, insandaki temel ve güçlü eğilimden biri de ilişki kurma, bir türe dahil olmadır.
Ancak anksiyete, depresyon, paranoya, şizofreni gibi psikotik vakalarda ciddi bir “YALNIZ KALMA” eğilimi gözlenmektedir. Buna içe çökme de denebilirBu durum bize az yukarda bahsettiğimiz fetüsün amniyotik sıvıdaki yalnızlığına ulaşma güdüsünü çağrıştırıyor.
Kadın spikere, Evlilik Program’ında şunu söylüyor;
“Beyefendi ile EMPATİ kuramadım, elektriğimiz uyuşmadı!”
Herkes birbiri ile empati kurma çabasında yani… ancak yukarıda bir şeyden daha bahsettik. Empati kavramı aslında biyolojik korunma sistemine ters! Vücudun tüm savunma mekanizmasına aykırı…
Sanırız bu konuda en mutlu olanlar otistik çocuklar… Zira otizmin en belirli ayracı empati eksikliği… Bunun sebebinin ise kişinin çevreye tutumunu şekillendiren, dış giderleri alıp, değerlendirme yapacak bölgelere çıktı olarak yollayan AMİGDALA’daki sorunlar olduğu düşünülmekte…
Empati’de sıfır çıktı yapan otistik çocuk zamanda da sıfır pozisyonundadır, yani aslında rahimden hiç kopmamıştır. Dış dünya ile iletişimin bazen düşünülmesi (sıfırlanma değil!) konusuna bir başka açıdan bakalım. Depresyon ve bipolar bozuklukta elektrofizyolofik bozukluklar epilepsiyi andırır. Ancak nöbetler fizyolojik değil psikolojik şekil alıyor.
Epilepsi’de zorunlu bir nöbet uyarmaya kalkın, epileptik odağa bir elektrot koyun ; uyarın. Nöbet için gereken elektrik düzeyi giderek düşecektir. O denli ki hasta elektrik uyarısı verilmese bile nöbet geçirmeye başlar.
O nedenle depresyon ve bipolar bozuklukta psikoterapide kullanılan UYARAN düzeyini düşürme (örneğin ;pastan dolayı tetenoz kapacağını sürekli düşünen, bu nedenle herşeyi yıkayan hastaya seviyeyi düşürmesini istemek çok mantıklı olmayabilir. Tıpkı epilepside olduğu gibi bu hafif stres durumu da uyaran görevi yapabilir.)
Birey-tür çatışması ile ilgili en ilgi çekici konulardan birisi KOKU duyusudur. Koku salgısı mes….FEROMON denir. Feromonlar türe özgüdür. Cinsel olgunluğa ulaşma, herhangi bir alana el koyma gibi davranışlarda etkilidir.( Saçlı deri, meme, …, anüs, skrotum, penis kökü, vajina çevresi ve koltuk altında androsten hormonları üretilir)
İnsanda, bunun, bir milyon hava molekülünü fırından yeni çıkmış taze ekmek kokusunu saptayacak denli tanımayabildiğimiz halde diğer canlılardaki gibi etkili olmaması konusunda yapılan bazı çalışmalarda insanın yerleşik düzene geçmesi sonrası bu durumun bir fazlalık haline gelip (soyun korunması için) silindiği ileri sürülse de bu çok da kabuk etmediğimiz bir teoridir.
O denli ki Poliosekeli (çocuk felci) , Alzheimer ve Parkinson hastalıklarında virüslerin beyne koku yolu ile iletildiği konusunda ciddi çalışmalar yapılmaktadır.
Bir sonraki yazımız ise iletişim ve konuşma bozuklukları(DİSLEKSİ ve diğerleri) üzerine olacaktır.
Nörofiz Duru Hakan KARABACAK
Biyolog / 13.08.2019