Normalde günde 100-150 mg protein idrarla kaybedilir, bunun bir kısmı albümindir. İdrarla günlük albümin kaybı ise 30 miligramın altındadır. İdrarda protein kaybı çoğu kez basit idrar incelemesi ile tesadüfen saptanır. Normal idrar testleri idrarda proteini negatif, eser, +, ++, +++… gibi veya yok, 30, 100, 300, 500 gibi değerlerle ifade edilir. Basit idrar incelemesinin bir tarama testi olduğu unutulmamalıdır.
İdrarda protein saptanınca ileri inceleme gerekir. Öncelikle idrarla protein kaybının miktarı saptanır, protein kaybı ciddi ise de nedeni araştırılır.
İdrarla protein kaybının miktarını anlamak için ya 24 saat idrar toplanır ya da bir idrar örneğinde protein/kreatinin oranına bakılır.
Ciddi proteinüri var ise böbrek kaynaklıdır. Doğrudan böbrek hastalığına bağlı olabildiği gibi başka bir hastalığın böbreği etkilemesi sonucu da olabilir. Örneğin şeker hastalığı böbreği etkileyerek proteinüriye neden olabilir.
Proteinüri şiddetli ise kanda albümin düşebilir ve vücutta şişmeler (ödem) başlar.
Proteinüriye yol açan böbrek hastalığını anlamak için böbrekten parça almak (böbrek biyopsisi) gerekebilir.
İdrarla günlük albümin kaybının 30-300 mg arasında olması mikroalbüminüri olarak tanımlanır.
Proteinürinin değişik tipleri de vardır, idrarla kaybedilen proteinin tipine bakarak böbrek hastalığının nedeni hakkında bilgi edinilebilinir. Proteinüri geçici veya pozisyonel olabilir.
Proteinüri saptanınca bunun değerlendirilmesi nefroloji uzmanı tarafından yapılmalıdır.
ÖDEM (VÜCUTTA ŞİŞME)
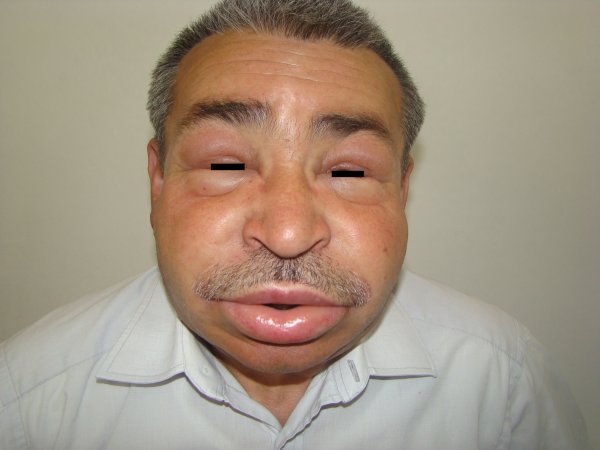
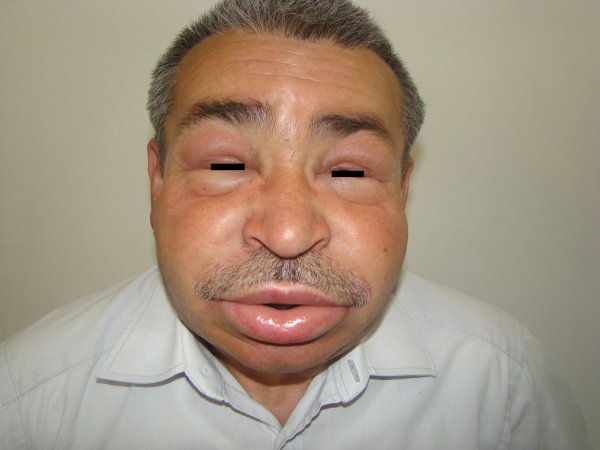
Ödem vücutta sıvı birikmesidir ve yaygın karşılaşılan bir sorundur. Şişlik ayaklarda, bacaklarda, ellerde, parmaklarda (yüzük çıkarılamaz) ve göz kapakları etrafında fark edilir. Hemen akla böbrek hastalığı gelir. Akciğerlerde su birikebilir. Ciddi bir hastalığın belirtisi olabilir.
Ödeme yol açan hastalıklar 6 başlık altında incelenebilir:
1.Böbrek hastalıkları
2.Karaciğer hastalıkları
3.Kalp hastalıkları
4.Hormonal hastalıklar
5.Damar tıkanmaları
6.Diğer hastalıklardır.
Böbrek hastalıklarında idrarın renginde koyulaşma, yüksek tansiyon izlenebilir. Karaciğer hastalıklarında sarılık öyküsü olabilir. Kalp hastalıklarında hasta sırtüstü yatamaz, nefes darlığı vardır. Gece tek yastıkta yatarsa nefes darlığı olur. Hasta merdiven çıkamaz, en küçük hareketle bile nefes darlığı izlenebilir. Tiroid bezinin az veya fazla çalışmasında, böbrek üstü bezi hastalıklarında ödem olabilir.
Böbrek, karaciğer, kalp ve hormonal hastalıklarda şişlik genellikle yaygın ve çift taraflıdır. Damar hastalıklarında ise şişlik tek taraflı olabilir ve tutulan damarın yerine göre değişir; örneğin sağ bacak damarlarında problem varsa şişlik sadece sağ bacaktadır.
Ödemi olan hastalarda öncelikle bu hastalıklar araştırılır. Bu amaçla çeşitli laboratuvar incelemeleri gereklidir. Bazı durumlarda ödeme yol açan bir hastalık saptanamaz. Bu durum idiyopatik (nedeni bilinmeyen) ödem olarak isimlendirilir.
İdiyopatik ödem genellikle genç-orta yaşlı bayanlarda görülür. Adından da anlaşıldığı gibi nedeni belli değildir ancak gerginlik, fazla kilo, karbonhidrat tüketimi, bol tuzlu diyet gibi nedenler ödeme yol açabilir. İdiyopatik ödem tanısı, ödem yapan diğer hastalıkların ekarte edilmesi ile konur.
Ödem tedavisine başlamadan önce ödeme yol açan hastalık araştırılır ve tedavi altta yatan hastalığa göre planlanır. Ödemli hastaların önemli bir kısmında tedavinin ilk şartı tuz kısıtlamasıdır. İdrar söktürücü ilaçlar şişlikleri azaltabilir ancak bu ilaçlar kesinlikle doktor kontrolünde kullanılmalıdır.
NEFRİT: GENEL BİLGİLER
Böbreğin temel fonksiyonlarından birisi idrar üretmektir. Her 2 böbrekte idrar üretimine yol açan yaklaşık 2 milyon küçük ünite (nefron) vardır. Bir nefron temel olarak 2 kısımdan oluşur.
1.Böbreğe gelen kanın süzüldüğü filtre (glomerül)
2.Süzülen kanın idrara dönüştüğü uzun, yer yer kıvrımlı borular (tübül)
Böbreğin iltihabi hastalıkları nefrit olarak isimlendirilir. Nefrit nedenleri mikrobik olan ve olmayan olmak üzere ikiye ayrılır:
1.Mikrobik nefritler (piyelonefrit): Piyelonefritin diğer bir ismi de üst idrar yolu infeksiyonudur.
2.Mikrobik olmayan nefritler: Böbreğin mikrobik olmayan iltihabi hastalıkları ikiye ayrılır.
A.Glomerülonefrit
B.Tübüler nefrit (Tübülointerstisiyel nefrit)
NEFRİT: GLOMERÜLONEFRİT
Nefronda ağırlıklı olarak glomerülde iltihap vardır. Türkiye’de kronik böbrek yetmezliğinin sık nedenlerinden birisi glomerülonefrittir. Belirti ve bulgular glomerülonefritin tipine göre değişir.
Hastanın muayene edilmesi, kanda üre ve kreatinin bakılması ve basit idrar incelemesi ile glomerülonefrit tanısını koymak genellikle çok kolaydır. Muayenede glomülonefrit bulguları el, ayak ve göz kapaklarında şişme, idrar renginde koyulaşma (idrar çay rengini alabilir) ve yüksek tansiyondur. İdrar incelemesinde kanama (hematüri) ve protein kaybı (proteinüri) glomerülonefrit lehine bulgulardır.
Glomerülonefrit tanısında asıl zorluk glomerülonefrite yol açan hastalığın saptanmasıdır. Glomerülonefritin tipini anlamak için böbrek biyopsisi yapılmalıdır yani böbrekten mikroskopik inceleme için parça alınmalıdır. Birçok hastanın biyopsi denince aklına kanser gelmektedir ancak böbrek biyopsisinin amacı kanser aramak değil glomerülonefritin tipini anlamaktır.
Glomerülonefritler ne tür sorunlara yol açar?
Pratikte glomerülonefritler 5 şekilde karşımıza çıkar. Hastanın hiçbir şikayeti olmayabileceği gibi ileri böbrek yetmezliği de olabilir.
1.İdrar incelemesinde anormallikler: Hastada hiçbir belirti ve bulgu yoktur. Başka bir nedenle doktora giden hastaya yapılan idrar incelemesinde kanama veya protein kaybı saptanır.
2.Nefrotik sendrom: İdrarla günde 3-3.5 gramdan fazla protein kaybı vardır. Hastanın el, ayak, yüz ve diğer bölgelerinde üzerine basınca iz bırakan şişlikler vardır. Ayrıca kanda albümin seviyesi düşer, kolesterol düzeyi artar.
3.Ani başlayan glomerülonefrit: Bu hastalarda ön plandaki sorunlar idrarda kanama, yüksek tansiyon ve vücutta sıvı birikmesidir. Çocuklarda streptokok infeksiyonlarını takiben gelişen nefritlerin çoğu bu gruba girer.
4.Kronik (müzmin, uzun süreli) glomerülonefrit: Bu hastalarda idrarla kanama, protein kaybı, yüksek tansiyon ve şişlik vardır, hastalık uzun sürelidir, sinsi olabilir. Hipertansiyonlu hastalarda idrar tahlili bu nedenle önemlidir.
5.Hızlı ilerleyen nefrit: Kısa sürede böbrek yetmezliği gelişir ve hasta diyaliz tedavisine ihtiyaç duyar.
Nedenleri
Glomerülonefrit nedenleri 2 gruba ayrılabilir:
1.Nedeni bilinmeyen
2.Bilinen bir hastalığa bağlı: Bu hastalıklara örnek olarak geçirilmiş solunum yolu infeksiyonu, romatizmal hastalıklar, hepatit verilebilir
Tedavi
Her hastada farklıdır. Böbrek biyopsisinin sonucu ve hastada mevcut olan sorunlara göre tedavi planlanır. Sadece çocuklarda, eğer nefrotik sendrom var ise önce tedavi verilip, daha sonra düzelmezse/gerekirse böbrek biyopsisi yapılabilir. Glomerülonefrit tedavisi nefroloji uzmanı denetiminde olmalıdır. Eğer varsa hipertansiyon tedavisi ihmal edilmemelidir. Tedavide başarısızlık kalıcı böbrek yetmezliğine yol açabilir ve hasta sürekli diyaliz tedavisine ihtiyaç duyabilir.
NEFRİT: TÜBÜLER NEFRİT
Nefronda ağırlıklı olarak tübüllerde iltihap vardır, hastalığın ilerlemesi ile glomerüllerde de hasar oluşur. Hem ani hem de kalıcı böbrek yetmezliğine yol açabilirler. Tübüler nefritlerin önemli kısmı önlenebilir niteliktedir. Tübüler nefritlerde adından da anlaşılacağı gibi tübül fonksiyonlarında bozulma olur. Tübüler nefrit ile glomerülonefriti birbirinden ayırmak genellikle zor değildir.
Hastalarda başlıca belirti ve bulgular
Sık idrara çıkma
Gece uykudan uyanıp idrara gitme
Yüksek tansiyon
İdrarla tuz, şeker, amino asit, protein kaybı
D vitamini ve kan üretim hormonu (eritropoietin) yapımında azalma
Kansızlık
Su ve tuz dengesinde bozulma
Böbrek yetmezliğidir.
Nedenleri
1.İlaçlar: Özellikle uzun süre, yüksek dozda, bilinçsiz ağrı kesici kullanımı.
2.Bulaşıcı hastalıklar
3.Bazı kanserler
4.Orak hücreli anemi (kansızlık)
5.Gut hastalığı
6.Bağışıklık sistemi hastalıkları
7.İdrar yolu tıkanmaları, kaçakları
8.Diğer nedenler.
Tedavi
Öncelikle tübüler nefrite yol açan hastalık araştırılır ve bu hastalık tedavi edilir. Eğer neden bulunamaz ise hastada bulunan belirti ve bulgulara göre tedavi planlanır.
BÖBREKTEN PARÇA ALMA (BİYOPSİ)
Böbrek hastalığının nedenini anlamak için böbrekten parça almak gerekebilir. Parça almak deyince hastanın aklına genellikle kanser gelir. Nefroloji pratiğinde ise parça almanın amacı çoğu kez kanser değildir. Günümüzde ultrasonografi yardımı ile böbrekten parça almak oldukça kolay bir işlemdir ve riskleri çok azalmıştır. Özel durumlarda böbrek biyopsisi açık veya laparoskopik yapılabilir.
Böbrek biyopsisinin başlıca riskleri kanama ve ağrıdır ancak gerekli ön hazırlıktan ve işlem sonrası yakın takiple ultrasonografi yardımı ile biyopsi yapılması bu riskleri minimuma indirmiştir. Biyopsinin riskleri olduğu doğrudur ama biyopsi yapmamanın da riskleri vardır. Biyopsi zaten hastaya yararlı olabilecek bir tedavi seçeneği olduğu zaman gündeme gelir.
Biyopsi yapılabilecek durumlar:
1.İdrarla protein kaybında, yaşa ve miktarına göre değişir
2.İdrarda nedeni açıklanamayan kanamada
3.Nedeni açıklanamayan hızlı ilerleyen böbrek yetmezliğinde
4.Böbrek boyutlarının normal olduğu nedeni açıklanamayan böbrek yetmezliklerinde
5.Uzun süren ani böbrek yetmezliklerinde
6.Bazı durumlarda şeker hastalarında
7.Bazı sistemik hastalıklarda
8.Bazı ailesel böbrek hastalıklarında
9.Böbrek hastalığının nedeninin anlaşılamadığı diğer durumlarda
10.Nakil yapılmış böbrekte (gerekirse)