El parmaklarına giden median sinir bir bağ dokusu kılıfı içinden geçer bu klıfa tünele benzediği için karpal tünel denir. Bu tünel çok kullanılmaya ve kireçlenmeye bağlı olarak kalınlaşır ve içinden geçen siniri sıkıştırır. Bu sıkıştırma sonucunda el parmaklarında ağrı ve uyuşma oluşur. Özellikle ağrıların gece artması tipiktir.
Teşhis EMG ile konur. Eğer ileri safhadaysa mutlaka ameliyat gerekir.
Ellerde uyuşma varsa? Şu nedenlere gözatmak gerekir.
1-Boyun Düzleşmesi: (%70)
Boyun düzleşince beyine giden dört damardan ikisi (vertebral arterler) gerilir ve beyine yeterince kan gidemez, kişide başağrısı, başdönmesi, bulantı, unutkanlık, tedavi edilmezse daha ileri safhalarda dengesizlik, konsantrasyon bozukluğu, ileri derecede alınganlık, isteksizlik oluşur.Boyun gerginliği çok ilerlememiş, henüz başlangıç safhasında ise kas gevşetici ilaçlar, sıcak uygulama, gürültüsüz ve az ışıklı yerlerde istirahat ile önlenebilir. Fakat boyun gerginliği ilerlemiş, ağrılar kollara da yayılıyorsa tedaviye fizik tedavinin veya tamamlayıcı tıp tedavisinin de eklenmesi gerekir. Eğer mevcut hastalığa eklenen ileri derecede bir boyun fıtığı da varsa cerrahi müdahale de gerekebilir.Boyun gerginliği tedavi edilmezse başağrıları sıklaşır ve ağrı kesici ilaçlara cevap vermez hale gelir, kişide mutsuzluk hali depresyona dönüşür. Sürekli boyun gerginliği boyun fıtıklarına zemin sağlar, kollarda uyuşukluk, güçsüzlük oluşur. Dengesizlik ve yürüme güçlükleri, ince beceri gereken hareketlerin yapılamaması gibi sorunlar ortaya çıkar.
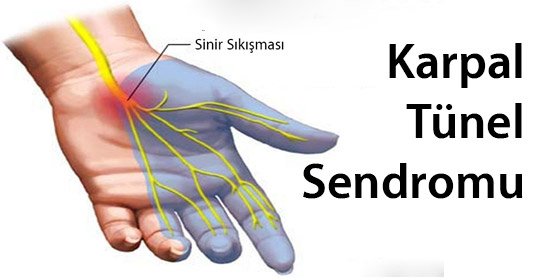
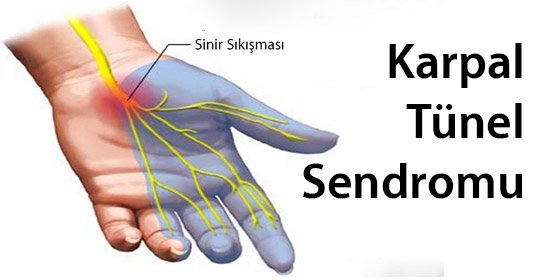
2-Karpal Tünel Sendromu: (%10)
Koldan gelen bir sinir ve kas bağları el ayasının tabanında, bilek bölgesinde dar bir kanal ya da tünelden geçerek ele ulaşır. Bu dar kanala Karpal Tünel adı verilir, karpal tünelin içinden geçen sinir ise Median Sinir olarak adlandırılır. Karpal tünel sadece median sinir ve kas bağlarının sığabileceği kadar bir genişliğe sahiptir. Kanal içinde yer kaplayan herhangi bir oluşum ya da şişlik içindeki dokuların sıkışmasına neden olur. Median sinirdeki bu sıkışma sinirin uyardığı bölgelerde uyuşma ve keçeleşme şikayetleri ile kendini belli eder. Median sinirin karpal tünelde sıkışması ile ortaya çıkan bu tablo Karpal Tünel Sendromu olarak adlandırılır. Karpal tünel sendromu varlığında değişik tedavi alternatifleri mevcuttur. Bandaj bunlar arasında en sık kullanılan yöntemdir. Parmaklar, el ve bileğin doğal pozisyonlarında hareketinin engellenerek dinlendirilmesi karpal tüneldeki basıncı azaltmada oldukça etkili bir yöntemdir. Bandaj ile ağrının azalmadığı durumlarda bilek içine küçük dozda kortizon ya da lokal anestezik enjeksiyonu yapılabilir. Ağrıyı ve enflamasyonu gidermek amacıyla çeşitli steroid olmayan antienflamatuar ve ağrı kesiciler kullanılabilir. Hamile kadınlarda bu ilaçlar mutlaka hamileliği takip eden doktorun önerisi ile kullanılmalıdır. Israrcı olgularda küçük bir cerrahi müdahale gerekebilmektedir. Bu işlem hastanede yatmayı gerektirmeyen, ayaktan yapılan bir müdahaledir. El ayasında bileğe yakın bir alandan yapılan küçük bir kesi ile sıkışmaya neden olan bağ dokusu rahatlatılır. İşlem sonrası hasta 4-6 hafta içinde tamamen normale döner.
3-Ulnar Oluk Sendromu: (%5)
El önkol kemikleri olan radius-ulna ile bilek eklemini ve birbirleriyle eklem yapan 2 sıra halinde 8 kemikten oluşan küçük karpal kemikler, 5 tarak kemiği, 14 parmak kemiğinden oluşur. Median, radial sinir ve ulnar sinir eldeki ana sinirlerdir. El hareketlerinin büyük kısmı önkolda bulunan ve tendonları ele uzanan adaleler aracılığı ile olur. Eğer 4. ve 5. parmaklarımızda uyuşukluk hissediyorsak ve dirseğimizden başlayan bir ağrı varsa ulnar sinir basısından şüphelenmek gerekir. Teşhis EMG ile konur. Eğer ileri safhadaysa cerrahi müdahale gerekir.
4-Boyun Tutulması, Kas Spazmı: (%5)
Genellikle boyunu destekleyen kasların aşırı gerilmesi ile oluşur. Ağır bir şey kaldırmak, aşırı spor, iş aktivitesi, yanlış masa başı çalışması kas spazmına neden olabilir. Ayrıca yanlış pozisyonda uyuya kalma, yüksek yastık ve kötü seyahat şartları da boyun tutulması yapabilmektedir. Çoğu zaman basit tedaviler ile spazm ve tutulma çözülmektedir. “Miyofasial ağrı, Fibromiyalji , Fibrosit ve Miyozit” diye de adlandırılan uzun süreli kas ağrısında, kas içersinde ağrıyı tetikleyen noktalar ve elle de hissedilebilen düğmecikler mevcuttur.
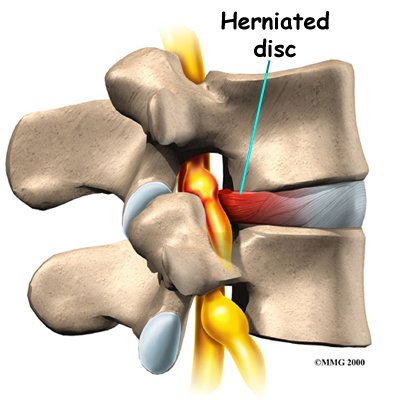
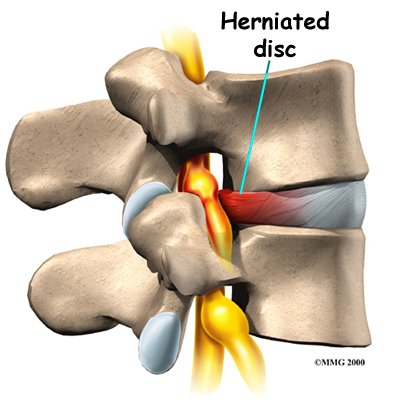
5-Boyun Fıtığı: (%5)
Her iki boyun omuru arasında yastık görevi yapan jölemsi kıkırdak disk dokusunun omurilik ve kola giden sinirlere doğru taşmasıdır. Basının büyüklüğü ve etkinliğine göre boyun ve kol ağrısı, kol kaslarında kuvvet kaybı, ellerde his kusuru, uyuşma ve beceriksizlik görülebilir. Eğer omur iliğe doğru bası olur ise yürüme zorluğu, bacaklarda kuvvetsizlik ve idrar şikayetleri de görülebilmektedir. Konservatif tedaviye rağmen şikayetler geçmiyor, ciddi omurilik ve sinir basısı var ise; o zaman tedavi cerrahidir.
6-Hipotiroidi: (%1)
Tiroit hormonlarının kanda çok az bulunması durumuna hipotiroidi veya hipotiroidism denir. Kadınlarda erkeklere nazaran çok daha sık görülür.Hipotiroidide şikayet ve belirtiler: Yorgunluk hissi, Uyuşukluk, Uyku hali, Konsantrasyon bozukluğu, Sersemlik hissi, Depresyon , Ciltte kuruluk, Saç dökülmesi, Kuru ve kırık saç, Kabızlık, Kilo alma, Kilo vermede zorluk, göz kapaklarında şişme, Balmumu renginde yüz, Terlemede azalma, Boğuk ses, Üşüme, İştah azalması, Eklem ağrısı, Ellerde uyuşma hissi, Hareketlerde azalma, Konuşmada yavaşlama, Nabız sayısında düşme, Bacaklarda şişme, Reflekslerde azalma, Tırnaklarda kolay kırılma, Kas krampları, Guatr, Tansiyon yüksekliği, Kolesterol seviyesinde yükselme, Aybaşı halinin bozulması, Düşük yapma, Çocuk yapamama, Sekste azalma, Çocuklarda boy kısalığı. Hipotiroidide en sık görülen bulgular yorgunluk, halsizlik aşırı uykuya meyil, saç dökülmesi ve üşüme hissidir. Bazen hasta hafıza kaybının farkına varmayabilir, arkadaşları tarafından bu yüzden uyarılabilir. Orta derecede kilo alma olur ve zayıflamakta güçlük çekilebilir. Aşırı şişmanlığa hiçbir zaman neden olmaz.
7-Diyabet: (%1)
Sürekli yüksek değerlerde seyreden şeker hastalığı da ellerde uyuşmaya sebep olabilir.
8-Diğer: (%3)
Romatizmal hastalıklar, kas hastalıkları, multipl skleroz, beyin tümörleri, beyin damar tıkanmaları, kol damarlarındaki tıkanıklıklar v.s.
Ellerde uyuşma varsa ilk yapılması gereken öncelikle bir beyin cerrahına başvurmaktır.