~~Ataksi yürüme, oturma gibi istemli hareketlerde bozukluk olmasıdır. En basit tabiri ile dengesizliğe ataksi diyoruz. Ancak bazı farklılıkları mevcuttur. Beyincik ve beyinciğe bağlı sinir yollarının etkilenmesinde, omurilik hastalıklarında, ayaklarda his kayıplarında, siniri ve beyni ilgilendiren hastalık durumlarında gelişebilir. Serebellar ataksi beyincik kaynaklı olan ataksi, hafiften ağıra kadar değişen dengesizlik, geniş tabanlı sarhoşvari bir yürüyüş ile karakterizedir. Her an düşecekmiş gibi olduğundan ayaklarını yerden kaldırmadan sürüyerek yürürler. Dengesizlik ani duruş ve dönüşlerde daha belirginleşir. Hasta ayakları bitişik, ayakta durmakta güçlük çekerler. Bu hastalarda sıklıkla sakarlık söz konusudur. Beceri gerektiren işlerde zorluk yaşanır.
Ataxinin en sık nedenleri ilaç zehirlenmeleri, suçiçeği gibi enfeksiyonları izleyen beyincik tutulumları ve beyin-beyincik tümörleridir. Enfeksiyon ile ilişkili ataksi nedenleri içinde çocuklarda en sık görülen akut serebellar ataksidir. Viral ve diğer enfeksiyonlardan (suçiceği, kabakulak, parvovirus, Epstein-Barr virüs) sonra 1-3 hafta içinde gelişir. Genellikle 1-4 yaş arasındaki çocuklarda görülür. Aniden başlar. Hafif veya ağır derecede olabilir. Ağır olsa dahi bilinç açıktır. Başlangıçta kusma olabilir, ense sertliği ve ateş yoktur. Gövde ve ekstremitelerde (kollarda ve bacaklarda) ataksi, dizartri (konuşma bozukluğu) ve hastaların yarısında gözlerde istemsiz haraket (nistagmus) gözlenir. Akut serebellar ataksi birkaç günde kendiliğinden düzelmeye başlar, çoğu zaman 3-4 haftada iyileşir. Bazen hafif derecede olmak üzere 2-5 ay devam edebilir. Çok azında davranış ve konuşma bozukluğu, hareketlerde bozukluk (koordinasyon bozukluğu) kalabilir.
Dengesizlik bir beyin tümörünün ilk bulgusu olabilir. Beyin ve beyincik tümörlerinde ataksi yavaş yavaş başlayarak giderek artar. Kafa içi basıncının artması neticesinde bulantı, kusma, çift görme, gözlerde şaşılık ve bilinç değişiklikleri görülebilir. Okulda çok başarılı olan bir çocuğun başarısı giderek gerileyebilir. Bazı çocuklar yürüyemez hale gelebilir.
İlaç zehirlenmeleri de ataksi nedenidir. Yeşil reçete bazı ilaçların zehirlenmelerinde hemen ortaya çıkar. Genellikle evde bu ilaçları kullanan birileri vardır. Bazande misafirlikte yaramazlık yapan çocuk kimse görmeden içebilir. Bu durumun özelliği bir anda başlayan ataksidir. İlacın etkilerine bağlı başka bulgularda (aşırı uyuma, bilinç değişiklikleri, anlamsız konuşma) görülebilir. Bu nedenle evde özellikle yeşil reçete ve diğer tüm ilaçlar çocukların ulaşamayacağı yerlere konulmalıdır. Zehirlenme durumunda hemen acile başvurulmalı ve mide yıkaması uygulaması yapılmalıdır.
Ülkemizde ataksinin başka bir nedeni de Guillain-Barre Sendromu denilen hastalıktır. GBS diye kısaltılarak ifade edilen bu hastalık bir felç durumudur. GBS genellikle geçirilen bir üst solunum yolu enfeksiyonu izleyen günlerde bazan aynı zamanda gelişir. Hastalık hafif bir dengesizlik, yürüme bozukluğu ile başlayarak ayaklardan yukarıya doğru ilerler. Ağır hastalarda tüm vücut etkilenebilir. Bazan solunum cihazı ihtiyacı olabilir. Tedavi ile hastalarda çoğunlukla iyileşme olur.
Bazı genetik hastalıklarda beyincik erimesine neden olarak ataxiye neden olabilir. En zor hastalar bunlardır. Genellikle bir tedavisi yoktur. Hastalık giderek ilerleyerek yürüme fonksiyonu bile etkilenebilir. Ataksi telenjektazi denilen hastalıkta denge bozukluğu ile hastalık başlar. İleri yaşlarda gözün beyazındaki damarlarda artış olur. İmmün sistem etkilenerek sık enfeksiyon görülür. Beyincik giderek erir. Bazı hastalarda nöbetler görülebilir. SCA denilen spinoserebellar ataksi hastalığı 1den 15’lere kadar klasifiye edilmiş diğer bir genetik ataksi nedenidir. Bu hastaların kaderi giderek yürüme bozukluğudur. İlerleyen hastalar spastik hastalar gibi olurlar. Sonunda hastalar kaybedilir.
Çocuklarda ataksi çok önemli bir bulgudur. Hele hele ani başlayan bir ataxi çok ciddi bir hastalığın belirtisi olabilir. Bu nedenle bir çocukta dengesizlik fark edildiği anda çocuk nöroloji uzmanına acil olarak başvurmalıdır.
Etiket: Neden
-
Ataksi: denge bozukluğu
-
Ateş ve ateşli havale

Normalin üstündeki vücut ısısı olarak tanımlayabileceğimiz ateş, anne babaları korkutsa da aslında çocuk için zararlı değil hatta yararlıdır. Çocuk hastalıklarında, özellikle enfeksiyonlarda görülen bir bulgudur, kendi başına bir hastalık değildir. Ateş, vücudun enfeksiyon etkeniyle savaşmasını, bağışıklık sisteminin daha iyi çalışmasını sağlar.
Kaç Dereceye Ateş Demeliyiz?
Bu, ateşin ölçüldüğü yere göre değişir. Makattan yapılan ölçümlerde 38 derece üzeri, ağızdan 37.5 , koltuk altından 37.2, kulaktan 38 derecenin üstündeki değerler ateş olarak kabul edilmelidir.
Ateş Ne Kadar Yükselirse Tehlikeli Olur?
Ateşli bir çocuğu değerlendirirken, ateşin yüksekliğinden çok çocuğun genel durumu yol gösterici olmalıdır. Ateşin ne kadar yüksek olduğu, hastalığın ağırlığının bir göstergesi değildir. Çocuklarda ateşin en sık nedeni olan basit viral enfeksiyonlar, 39-40 derece ateşe neden olabilir. Tam tersine, bazı ciddi hastalıklar da çok yüksek ateşe yol açmayabilir. Ancak 0-3 ay arası bebeklerde, normalin üstünde ölçülen bir vücut ısısı- değer kaç olursa olsun- hemen doktora ulaşmayı gerektirir. Daha büyük çocuklarda, çocuğun genel durumuna dikkat etmek gerekir. Eğer çocuk uyanık, aktifse, oynuyorsa, yiyip içebiliyorsa, uykusu iyiyse, solunumu normalse çok korkmaya gerek yoktur.
Ancak eğer; uyku hali, huzursuzluk, solunum zorluğu varsa, yeme içmeyi reddediyorsa, şiddetli başağrısı varsa, ateşi düşse de genel durumu düzelmiyorsa veya ateş 24- 48 saatten uzun sürerse yine doktora ulaşmak gerekir.
Çoğu anne babanın ateşle birlikte aklına gelen havale geçirme olasılığı ise, ancak bazı ateşe hassas çocuklarda, ateşin ani yükselmesiyle görülmektedir.
Ateşin Nedenleri Nelerdir?
Virüs veya bakterilerin yol açtığı enfeksiyonlar: Soğuk algınlığı, grip gibi enfeksiyonlar ateşin sık görülen nedenleridir. Soğuk algınlığında ilk 24 saat tek bulgu ateş olabilir, diğer belirtiler arkadan gelir. Anjin, orta kulak iltihabı, ishal, idrar yolu enfeksiyonu da ateşe yol açar. Nadiren zatürre, menenjit, tüberküloz gibi ciddi enfeksiyonlar da ateşin nedeni olarak saptanabilir.
Aşılar: Bazı aşılardan sonra ateş görülebilir, aşıyı yaparken doktorunuz sizi uyaracaktır.
Fazla kalın giydirme: Küçük bebekler, özellikle yenidoğanlar sıcak ortamlarda fazla giyimli olurlarsa, vücut ısılarını dengeleyemediklerinden ateşleri çıkacaktır.
Romatizmal hastalıklar, bağışıklık sistemi hastalıkları,lösemi, lenfoma gibi hastalıklar ise uzun süren ateşlerde araştırılması gereken nedenlerdir.
Ateşli Çocuğa Yaklaşım Nasıl Olmalıdır?
Öncelikle, ateşin düşmanımız değil dostumuz olduğunu bilerek hareket etmeliyiz. Ateşin yükselmesiyle, vücut enfeksiyon etkeniyle daha iyi savaşabilmektedir. O halde, ateşli çocukta hemen ateşi düşürmeye çalışmak gereksizdir. Eğer bir enfeksiyon söz konusuysa, ateşi düşürmek enfeksiyonu daha çabuk iyileştirmeyecek, nedeni ortadan kaldırmayacaktır. Ancak çocuk ateşli dönemde kendini kötü hissediyorsa, halsizse ateş düşürücü ilaçların yardımıyla kendini daha iyi hissedecektir.
Ateşli çocuğun, normalden fazla sıvı almasına, susuz kalmamasına dikkat etmek gerekir.
Eğer ateş çok yüksek değilse ve çocuk kendini kötü hissetmiyorsa, ilaç vermeden önce üzeri soyulup ılık bir duş aldırılabilir. Bulunduğu oda serin tutulmalı, giysileri mümkün olduğunca ince ve pamuklu olmalıdır.
Ateşli Havale Nedir?
Ateşli havale, 6 ay- 5 yaş arası ateşe hassas çocuklarda, ateşin ani yükselmesiyle görülen bir havale ( nöbet ) türüdür. Görülme sıklığı yaklaşık yüzde 3 ‘tür. Ateşli havaleye ailesel bir yatkınlık söz konusudur. Ateşli havale geçiren çocukların anne, baba veya yakınlarında çocuklukta ateşli havale geçirme öyküsü saptanabilir.
Ateşli Havalede Ne Görülür?
Çocuk aniden bilincini kaybeder, vücudu, kol ve bacakları kilitlenir. Ardından kasılmalar başlar, gözleri kayabilir.Altını ıslatabilir. Rengi solar. Genelde birkaç saniyeden 1-2 dakikaya dek sürer ve kendiliğinden geçer. Kasılmaların ardından çocuk derin bir uykuya dalmış gibi görünür.
Ateşli Havale Sırasında Ne Yapmak Gerekir?
Çocuğunun havale geçirdiğine tanık olmak, anne babalar için korkunç bir deneyimdir. Özellikle ilk defa böyle bir olay yaşanıyorsa, soğukkanlılığını korumak, paniğe kapılmamak pek kolay değildir. Ancak elden geldiğince sakin olmak, çocuğun da yararına olacaktır. Nöbet sırasında boğulma, tıkanmayı önlemek için çocuğun başı yana çevrilir. Ağzını açmaya çalışmak doğru değildir. Üzerinde sıkı giysiler varsa, açılıp gevşetilmesi uygun olur. Nöbet sonrası, ateşi düşürmek için ilaç verilebilir. İlk ateşli havale mutlaka doktor tarafından değerlendirilmeli, ateşe neden olan etken saptanıp buna uygun tedavi başlanmalıdır. Tekrarlayan ateşli havaleler geçiren çocuklarda, aileye nöbet sırasında makattan verilecek, nöbeti durduracak bir ilaç önerilebilir.
Ateşli Havalenin Tehlikesi Nedir?
Korkutucu görünümüne rağmen, ateşli havale geçirmek çocuklarda kalıcı bir hasara, nörolojik bir bozukluğa neden olmaz. Bir kez ateşli havale geçiren çocuk, ateşli olduğu dönemlerde tekrar havale geçirebilir. Yaşı büyüdükçe bu risk azalacak, 5-6 yaştan sonra ateşli havale görülmeyecektir.
-
Sık görülen insanı korkutan masum bir nöbet nedeni: katılma nöbeti
~~Çocuğunuz ağlarken morarıyor mu? Canı yandığında bayılıyor mu? Çocuğunuzda katılma nöbeti olabilir!!!
Katılma nöbeti (soluk tutma nöbeti) çocukluk çağında sık olarak görülen, iyi gidişli, epileptik olmayan tekrarlayıcı bir hastalıktır. Ataklarla seyreder. Atak anında oluşan renk değişikliğine göre siyanotik (morarma), soluk ve karışık tip nöbet olarak üç şekilde görülmektedir. Tipik başlangıç yaşı 6- 18 ay olup, dört yaşına doğru kendi kendine düzelmektedir. Ülkemizde 100 çocuktan 3’ünde görülmekte olup Gaziantep ilimizde 2014 yılında tarafımca yapılan bir çalışmada ülkemizle benzer oranda bulgular saptamıştır (%3.8). Bu çalışma Gaziantep ilimizde bu konuda yapılmış ilk ve tek çalışmadır. Bu çalışmada altı yaş altı çocuklarda en sık 21’inci ayda (13-29 ay) katılma nöbetinin en sık görüldüğü saptanmıştır. Erkek çocuklarda kız çocuklara göre sıklık iki kat olarak saptanmıştır. Hastaların %98’inde hastalık ilk bir yılda görülmüş olup en sık olarak morarma nöbetleri saptanmış idi.
Katılma nöbetinin sebebi ne?
Hastalığın nedeni, niye olduğu tam olarak anlaşılamamıştır. Nöbetler bayılmanın (senkobun) bir tipi olup, otonom sinir sisteminin fonksiyon bozukluğuna bağlı gelişebileceği düşünülmektedir.
Katılma nöbeti sara hastalığından başka bir hastalık mıdır?
Ağır katılma nöbetleri bazen epileptik nöbet (sara hastalığı) olarak değerlendirilebilir. Bu durum hem aileyi korkutmakta hem de doktorlar tarafından yanlış epilepsi tanısı konulmasına neden olabilmektedir. Bu nedenle katılma nöbetlerinin başta epilepsi olmak üzere diğer tekrarlayıcı olaylar ile ayırıcı tanısının yapılması gerekmektedir. Nöbetin öyküsü ve gözlenmesi tanı için çok önemlidir.
Katılma nöbetinin tedavisi var mı?
Katılma nöbetini iyileştirecek bir ilaç ne yazık ki yoktur. Katılma nöbetlerinin tedavisinde genellikle ilaç tedavisi önerilmemektedir. Anne ve babanın nöbetler konusunda bilgilendirilmeleri çoğu zaman yeterli olabilmektedir. Ağır katılma nöbetleri olan çocukların aileleri korku ve stres yaşayabilirler. Bu olgular için medikal tedavi düşünülebilir. Olguların çoğunda nöbetlerin demir eksikliği anemisi ile ilişkili olduğu, demir tedavisi ile atakların düzeldiği ve genetik geçişli olduğu bilinmektedir. Bu nedenle katılma nöbeti olan çocuklara demir tedavisi önerilmektedir. Hastaların hepsi zamanla azalarak düzelmektedir. Bu nedenle hastaların bir çocuk nöroloji uzmanı tarafından değerlendirilmesi gerekmektedir. Katılma nöbetleri epileptik nöbetlere çok benzediği için epilepsiden ayırt edilmelidir. Her hastanın Çocuk Nöroloji Uzmanı tarafından değerlendirilmesi uygun olacaktır. -
Çocukluk çağında gündüz idrar kaçırma ve işeme bozuklukları
1-2 yaş arası dönemde mesane dolgunluğunun bilinçli algılanması başlar. İşemenin istemli olarak başlatılması veya durdurulması 2 – 3 yaş arası gelişir. Gece idrar kontrolü ise 3-5 yaş civarında gelişir. İdrar kaçırma (inkontinans);idrarın uygun olmayan yer ve zamanda sürekli ya da aralıklı olarak kaçması durumudur.
Çok çeşitli nedenleri olabilen gündüz ya da hem gündüz hem gece kaçırma idrar kaçırma ciddi bir durumun belirtisi olabilir. Gündüz ya da gece ve gündüz idrar kaçırma nörojenik ve anatomik bozukluklar gibi yapısal nedenlerden yada fonksiyonel nedenlerden kaynaklanabilir. En sık görülen işeme bozukluğu aşırı aktif mesanedir. Aşırı aktif mesanesi olan çocuklar sık sık (günde 7’den fazla) ve az miktarda işerler. Bu durum acil idrara çıkma hissi ve yetişemediğinde idrar kaçırma ile beraber olur. Çocuk acil işeme hissi nedeniyle idrarı gelince idrar tutma manevraları yaparak (bacakları çaprazlamak, çömelmek, eliyle cinsel organını sıkıştırmak gibi) pelvik taban kaslarını kasarak idrarını kaçırmamaya çalışır. Diğer bir işeme bozukluğu ise işeme ertelemesidir. Oyun oynarken ya da okulda alışkanlık nedeniyle idrar tutma manevralarıyla işemeyi erteleyen çocuklarda görülür. İşeme sıklığı azalır, sıkışma hissi azalır. İşeme Ertelemesi olan çocuklar günde 3 kereden az işer ve son dakikaya kadar idrarlarını geciktirirler ve mesane dolduğunda idrar taşma şeklinde boşalır. İdrar akımları zayıftır ve ıkınarak idrar yaparlar. Bu çocuklar sabah idrar yapmak istemezler.. İdrarlarını tutttukları için mesaneleri genişler, mesane kası tonusu azalır ve mesane tam boşalamadığı için idrar yaptıktan sonra mesanede artık idrar kalır. Artık kalan idrar da idrar yolu enfeksiyonuna neden olabilir. Disfonksiyonel işeme; İşeme sırasında eksternal sfinkterin yeterli gevşetilememesi veya aralıklı kasılmaların olması durumudur. Artmış pelvik taban kas aktivitesi nedeniyle çocuk dirence karşı işer ve işeme bozukluğu meydana gelir. Tutma manevralarıyla idrarlarını erteleyen bu çocuklar idrar yapmaya geç başlarlar , kesintili idrar yaparlar, sıklıkla kabızlık problemleri vardır ve idrar kaçırırlar. Gülme inkontinans genellikle kız çocuklarında görülen nedeni tam olarak bilinmeyen bir durumdur. Gülme sırasında aniden idrar kaçar.
Tanı nasıl koyulur ?
İdrar kaçırma yakınmasıyla başvuran hastaların işeme alışkanlıkları, dışkılama alışkanlıkları ve geçirilmiş üriner sistem enfeksiyon varlığının detaylı sorgulanması idrar kaçırmaya neden olabilecek farklı nedenlerin tanımlanmasında büyük oranda yardımcı olur. Sık tuvalete gitme (günde 7’den fazla), az tuvalete gitme ( günde 3’den az), acil idrara çıkma hissi (yetişemediğinde kaçırır), idrara başlamada zorluk, kesik kesik işeme, zayıf akımla işeme, idrar gelince bacakları çaprazlama ve çömelme gibi şikayetler varsa mesane fonksiyon bozukluğu yönünden çocuğun değerlendirilmesi gerekir.
Çocukların en az 2 gün süreyle idrar yapma sıklığının, idrar yapma miktarının ve kaçırma zamanlarının kayıt edildiği günlükler işeme ve sıvı alma alışkanlıklarının değerlendirilmesi açısından faydalıdır. Tam idrar tetkiki, üroflowmetre ile işeme paterninin, ultrasonografi ile üst ve alt üriner sistemin değerlendirilmesi basit tanı yöntemleridir. Seçilmiş olgularda veya da başlangıç tedavisi başarısız olanlarda ürodinamik inceleme, voiding sistoüretrografi gerekebilir.
Nasıl tedavi edilir ?
Gündüz idrar kaçıran çocukların tedavisinde altta yatan nedene bağlı farklı tedavi yaklaşımları uygulanır. Mesane fonksiyon bozuklukları, idrar yolu enfeksiyonu, vezikoüreteral reflü ve böbrek hasarına neden olabileceği için tedavi edilmesi gereken bir durumdur Mesane eğitimi, pelvik taban rehabilitasyonu, -biofeedback, , temiz aralıklı kataterizasyon ,takip-kayıt tutma ve ödüllendirme gibi yöntemler tedavide kullanılabilir. Farmakolojik tedavi olarak, başta antikolinerjik ilaçlar olmak üzere, seçilmiş olgularda alfa-blokörler kullanılabilir.
Sonuç olarak, gündüz idrar kaçırma çocuklarda sık görülen, altta yatan nedene bağlı olarak , uzun dönemde ciddi komplikasyonlar da görülebilen bir durumdur. Ayrıntılı öykü, fizik muayene ve basamaklı değerlendirme ile nedenin belirlenerek uygun tedavi yöntemlerinin erken dönemde uygulanması oluşabilecek komplikasyonları önlemek açısından önemlidir.
KAYNAKLAR
Neveus T, Eggert P,Evans J,Macedo A,Tekgül S.Evaluation and treatment for monosymptomatic enuresis.A standardization Document from the international Children’s continence study. J Urol,2010
Özkaya O.Enürezis. Turkiye Klinikleri J Pediatr Sci 2008, 4(1):106-110
Norgaard JP, van Gool HD, Hjalmas K, Djurhuus JC, Hellstrom AK. Standardization and definitions in lower urinary tract dysfunction in children BJU Int, suppl, 1998;81
Hjalmas K, Arnold S, Bower W, Caione P, Chiozzaa M, Gontard A. Nocturnal Enuresis: An international evidence based management study. J Urol, 2004; 171;2545-2561
Alon US. Nocturnal enuresis. Pediatr Nephrol 1995;9: 94-103
Jalkut M W, Lerman S, Churchill BM. Enuresis.Pediatric Urology, Pediatrics Clinics of North America 2001;48, 1461-1488
-
İtp (immün trombositopenik purpura)
İTP, immün trombositopenik purpura hastalığının baş harflerinin kısaltmasıdır. Kanamaya yatkınlık oluşturan bir kan hastalığıdır. İmmün hastalıklar, bağışıklık sisteminde oluşan bozukluklar nedeniyle vücudun kendi yapılarına saldırdığı hastalıklardır. İTP de immün kökenli bir hastalık olup vücudun kendi kan pulcuklarına (trombositlerine) saldırması sonucu gelişir. Bilinmeyen bir nedenle bağışıklık sistemi trombositleri yabancı ve zararlı olarak algılar ve bu da trombositlerin başta dalak olmak üzere savunmada görev alan organlarda parçalanmasına yol açar. Sonuç olarak kanda trombosit sayısı düşer (trombositopeni) ve deride purpura denen kırmızı-mor renkli döküntüler oluşur.
TROMBOSİTLER (KAN PULCUKLARI) NE İŞE YARAR?
Trombositler kanın en küçük hücresel elemanlarıdır. Diğer kan hücreleri gibi kemik iliğinde üretilir ve oradan kana geçerler. Trombositler, kanamanın durdurulmasında rol oynarlar. Kanama sahasında birbirlerine yapışarak damarda bir tıkaç oluşturup kanamanın durmasını sağlarlar. Normalde kanda bir milimetreküpte 150.000-400.000 adet trombosit vardır. Trombosit sayısının 150.000/mm3’ün altına düşmesine trombositopeni denir. Trombosit sayısı azaldığında birbirlerine yapışmaları ve yeterli bir tıkaç oluşturmaları zorlaşır. Yaralanmalardan veya ameliyatlardan sonra kanamalar uzun sürer. Trombosit sayısı 50.000/mm3 altına düştüğünde küçük darbelerden sonra vücutta kolay morarmalar meydana gelebilir. Trombosit sayısı 30.000/mm3 altına indiğinde ise kendiliğinden oluşan morarmalar, durdurulamayan diş eti ve burun kanamaları ortaya çıkabilir. Kadın hastalarda uzamış adet kanamaları görülebilir. Hatta beyin kanaması ve iç kanama gibi hayatı tehdit eden önemli kanamalar olabileceği için bu durumda mutlaka doktorunuzla görüşmeniz gerekir.
İTP HASTALIĞI NEDEN ORTAYA ÇIKAR?
Nedeni tam olarak bilinmemektedir. Trombositlere karşı bağışıklık sistemi tarafından antikor adı verilen işaretler yapılır. Antikorlar trombositlerin üzerine bağlanır ve trombositlerin parçalanmasına neden olur.
Bu hastalık kadınlarda erkeklere kıyasla daha fazla görülür. Bebek ve çocuklarda gelişen İTP kısa süreli ve çoğunlukla geçicidir. Oysa erişkin hastalarda kronik (süreğen, uzun süreli) olma eğilimindedir.
Bazen İTP, bazı önemli hastalıkların seyri sırasında (sistemik lupus eritematozus-SLE, lenf bezesi kanserleri-lenfoma, hepatit ve HIV virüsü ile oluşan enfeksiyonlar gibi) ortaya çıkabilir.İTP TANISI NASIL KONUR?
Öykü, muayene bulguları, kan sayımı ve kan yaymasının incelenmesi ile İTP ön tanısı konulabilir. Kesin tanı için diğer trombosit düşüklüğü yapan hastalıkların olmadığının gösterilmesi gerekir. Bu amaçla bazı biyokimyasal testler, kemik iliği incelemesi ve karın ultrasonografisi yapılması gerekebilir. Şüphelenilen kişilerde virüs mikropları için kan testleri yapılabilir. Çocuk Hematoloji uzmanınca yapılan bu değerlendirmeler sonucunda İTP tanısı konur.
İTP NASIL TEDAVİ EDİLİR?
Çocuklarda görülen İTP hastalığı ilaç tedavisiyle büyük oranda iyileşir. Tedavinin amacı düşük trombosit sayısına bağlı kanamaların (özellikle beyin kanaması ve iç kanama gibi hayati kanamalar) engellenmesidir. Hastaların bir kısmında tedavi gerekmez. Trombosit sayısı 30.000-50.000/mm3 altında olup kanama bulguları olan hastalarda tedavi gereklidir. Tedavinin hedefi, bağışıklık sisteminin baskılanarak trombositlere karşı antikor gelişiminin engellenmesi ve dalakta trombositlerin parçalanmasının durdurulmasıdır. Bu amaçla kortikosteroid (kortizon), intravenöz immünglobulin, Anti-D ve hayatı tehdit eden kanama durumunda trombosit süspansiyonları kullanılır. Eğer bu ilaçlarla kalıcı bir etki elde edilemez ve hastalık süregen hale gelirse diğer bağışıklık baskılayıcı ilaçlar veya son yıllarda kullanıma giren trombosit yapımını arttırıcı ilaçlar kullanılabilir. Hastaların neredeyse tamamına yakını bu ilaçlarla düzelir. Bu ilaçlarla da yeterli düzelme olmazsa trombositlerin başlıca parçalandığı yer olan dalağın ameliyatla çıkarılması son seçenek olarak düşünülebilir.
İTP’Lİ HASTALARIN DİKKAT ETMESİ GEREKEN DURUMLAR NELERDİR?
Eğer trombosit sayısı normalden düşük ise aşağıdaki durumlara dikkat edilmelidir.
Travmalardan korunma: Spor, bisiklete binme gibi aktiviteler kısıtlanmalıdır.
Ağrı kesici kullanımı: Herhangi bir nedenle ağrı kesici kullanmanız gerektiğinde doktorunuza başvurunuz. Aspirin ve pek çok ağrı kesici, trombosit fonksiyonlarını bozarak tehlikeli kanamalara neden olabilir.
Diş tedavisi: Dolgu, diş çekimi, diş taşı temizliği gibi işlemlerde aşırı kanama olabilir, mutlaka doktorunuza danışınız.
Enfeksiyonlardan korunma: Bulaşıcı hastalığı olan kişiler ile yakın temastan kaçınınız.
Cerrahi girişim: Herhangi bir cerrahi işlem yapılması gerekirse doktorunuza İTP hastası olduğunuzu mutlaka belirtiniz.
-
Anemi (kansızlık) nedir?
Kanımız dışarıdan aldığımız besinleri, oksijeni ve vücudumuzda oluşan hormon ve proteinleri doku ve organlara taşırken, doku ve organlarda oluşan atık ve zararlı maddeleri de vücudumuzdan uzaklaştırmaktadır. Bu taşıyıcılık görevinin yanında vücudumuzu mikroplara ve diğer çevresel zararlara karşı koruma gibi çok önemli işlevleri vardır. Kandaki hücresel elemanlar 1) Kırmızı kan hücreleri (alyuvarlar), 2) Beyaz kan hücreleri (akyuvarlar), 3) Pıhtılaşma pulcukları (trombositler) dır. Alyuvarların içinde oksijen taşıyan hemoglobin denen çok önemli bir madde bulunur. Büyük çocuk ve erişkinlerde kan üretim yeri yani kan fabrikası başlıca kemik iliğidir. Normal bir erişkinde kemik iliğinde günde ortalama 500 milyar hücre üretilir. Doğum öncesi, yenidoğan ve erken çocukluk dönemlerinde kan yapımı ve kan değerleri erişkin bir kişinin değerlerinden farklılık göstermektedir. Bu nedenle hiçbir şekilde erişkin kan değerlerini çocuklarınkiyle bir tutmamak gerekir.
Anemi, kan hemoglobin ve hematokrit konsantrasyonunun yaşa ve cinse göre belirlenmiş normal değerlerin altına inmesi olarak tanımlanır. Tam kan sayımı sonuç belgelerinde kan değerlerinin düşük veya yüksek diye belirtilmesi erişkin insanların normal değerlerine göre yapılmaktadır. Çocuklarda ise normal değerler yaşa göre değişkenlik gösterdiği için bu sonuçların doktor tarafından ayrıca değerlendirilmesi gerekmektedir. Anemi bir bulgu ve sonuçtur. Önemli olan anemiye neden olan kaynağın ve hastalığın gecikmeden ortaya çıkarılması ve tedavi edilmesidir. Anemili bir çocuğu en iyi değerlendirebilecek hekimler ise Çocuk Hematoloji uzmanlarıdır.
Anemi nedenleri
Anemiler başlıca dört nedenle ortaya çıkabilir:
Alyuvar yapım bozukluğu; kemik iliğinin yeterince çalışmaması, (ilik kuruması- aplastik anemi, enfeksiyon, ilaç veya kanser) veya iliğin çalışmasını sağlayan eritropoetin maddesinin yetersizliği (kronik böbrek yetmezliği, hipotiroidi, romatizmal hastalıklar)
Alyuvarların olgunlaşmasındaki bozukluklar (örn; demir eksikliği, akdeniz anemisi, kurşun zehirlenmesi, vitamin B12 eksikliği, folat eksikliği)
Alyuvarların zamanından önce yıkılması ve yok edilmesi (örn; alyuvar zarında bozukluk veya içindeki maddelerde eksiklikler, hemoglobin yapısında bozukluklar, bağışıklık sistem bozuklukları, dalağın fazla çalışması vb..)
Kan kayıpları (kanamalar)
Anemik hastada hangi bulgular görülebilir?
Aneminin sık görülen bulguları halsizlik, iştahsızlık, çabuk yorulma ve solukluktur. Anemi, bebeklerde huzursuzluk, beslenme güçlüğü, ağlarken morarma, büyüme ve gelişmelerinde duraklama ile kendini gösterebilir. Özellikle demir eksikliği ve vitamin B12 eksikliğine bağlı anemide okul başarısında düşme, unutkanlık, anlama ve algılama güçlüğü, zeka düzeyinde azalma görülebilir. Kemik ve eklem ağrıları, lenf bezelerinde büyüme, karaciğer ve dalak büyüklüğü ile birlikte anemi olması lösemi ve diğer bazı önemli hastalıkları akla getirir. Çarpıntı, baş ağrısı, sık hastalanma, yenmemesi gereken toprak, sıva, buz gibi maddeleri yeme isteği, tırnaklarda bozukluk, tad alma duyusunda kayıp, dilde ağrı ve ağız kenarlarında yaralar olabilir.
Anemi şüphesi olan çocukta ilk yapılacak laboratuvar tetkikleri nelerdir?
Tam kan sayımı
Periferik yayma değerlendirilmesi
Retikülosit sayımı
Ferritin ve CRP
Öykü, muayene ve bu incelemeler ile anemi nedeni hakkında ön fikir elde edildikten sonra anemiye sebep olan asıl durumun uzman hekimlerce ortaya çıkarılması ve uygun şekilde tedavi edilmesi en doğru yaklaşımdır.
-
İnfantil kolik (bebeklerde karın ağrısı) nedir, ne zaman başlar?
İnfantil kolik yani karın ağrısı bebeklerin % 10–% 30’unda görülen, genellikle akşam saatlerinde, nedeni açıklanamayan, yüksek sesle ve susturulamayan ağlama ile kendini gösteren bir tablodur.
Kolikli bebek, öğleden sonra, özellikle akşama doğru huzursuzlaşır. Akşam saatlerinde bu huzursuzluk yerini ağlamaya bırakır. Bu sırada bebek bacaklarını karnına doğru çeker, yumruklarını sıkar, yüzü kıpkırmızı olur. Gözlerini sımsıkı kapatır ya da kocaman açar, kaşlarını çatar. Bağırsak hareketleri artar ve gaz çıkarabilir. Yeme ve uyku düzeni bu ağlama nöbetleri sırasında bozulabilir. Bebek, memeyle savaş halindedir. Yaklaşık iki üç saat süren bu durum, gecenin ilerleyen saatlerinde bebeğin yorulup uyumasıyla sona erer.
Genellikle, ikinci-üçüncü haftalarda başlayan kolik, dört-altı hafta arasında en şiddetli noktasına ulaşır ve üçüncü aydan sonra azalarak kaybolur. Haftada en az üç gün ve genellikle aynı saatlerde ortaya çıkar.
NEDENLERİ?
İnfantil koliğin nedeni tam olarak anlaşılamamıştır. Bebeğin mide-barsak ya da sinir sistemi olgunlaşmasının henüz tamamlanmamış olmasından kaynaklandığını savunan görüşler vardır. Bebeğin dış dünyaya uyum sürecinin bir parçası olarak da kabul edilebilir. Annelerin beslenme özellikleri, kaygılı oluşu bebeğin koliğini tetikler. Bebeğin doymuş olduğu halde her ağladığında açtır endişesiyle emzirilmesi, bir meme tam boşalmadan diğerine geçilmesi, bebeğin memeye doğru yerleştirilememesi nedeniyle hava yutması, gazının çıkarılamaması da koliğin etkisinin artmasına neden olur.
Ne zaman doktora gitmek gerekir?
Önemli olan ağlama nöbetlerine neden olabilecek başka bir hastalığın bulunup bulunmadığının saptanmasıdır. Bebeklerde fıtık, barsak düğümlenmesi, gıda allerjileri, reflü gibi sindirim sistemi hastalıkları, başta orta kulak iltihabı ve idrar yolu enfeksiyonları olmak üzere çeşitli enfeksiyonlar, böcek ısırıkları, travmalar, kabızlık, popoda çatlak, gözde sıyrılma, boğulmuş parmak, diş çıkarma dönemleri de çok ağlamaya neden olur ve bebekte kolik sorunu olduğu düşünülebilir.
Bu durumların ayırt edilebilmesi için “gaz sancısı” demeden önce bebeğin doktor kontrolünden geçmesi gerekmektedir. Hekiminiz muayene ve gerekirse bazı tetkikler ile ağlama krizlerinin nedenini ortaya koyacaktır. İnfantil kolik tanısı, ancak bebekte başka hastalıkların olmadığının saptanmasıyla konulur. Gün boyu devam eden huzursuzluk, ateş, kusma, emmede azalma, vücutta döküntüler gibi eşlik eden bulgular varlığında ise, hızla doktor kontrolü gerekmektedir.
Krizleri önlemek için neler yapılabilir?
İnfantil kolik, bebeklere uzun dönemde hiçbir zarar vermez ama anne ve babalar için aşılması zor bir durumdur. Maalesef kesin bir tedavisi yoktur. Etkilerini azaltmak için bebeğin memeye ‘doğru’ yerleştirilmesi, beslenirken hava yutmaması, gün içinde karnına saat yönünde masaj yapılması gibi önlemler alınabilir. Doktor tavsiyesiyle bir takım ilaçlar ve bitkisel çaylar, belirli miktarlarda kullanılabilir. Sık karşılaşılan bir uygulama olan bebeğe şekerli su/şerbet vermek uygun bir davranış değildir.
Anne sütü ile beslenen bebeklerde annenin çay-kahve gibi kafein içeren gıdalardan uzak durması, sigara kullanmaması, çok baharatlı ve acılı gıdalar tüketmemesi önerilir. Yine anne sütü alan bebeklerde, bebeğin yakınmalarının yoğun olduğu günlerde annenin diyetini gözden geçirmesi ve bu durumla ilişkilendirebildiği bir gıda varsa, bu gıdayı bir hafta kadar diyetinden çıkararak bebeği gözlemlemesi önerilebilir. Özellikle süt ve süt ürünleri, gıda allerjisi olan bebeklerde kolik şeklinde kendini gösterebilir. Mamayla beslenen bebeklerde doktor önerisi ile özel mamalar kullanılabilir. Anne sütü alan bebeklerde ise anne sütüne devam edilmelidir. Bazı özel durumlarda doktor önerisi ile annenin diyetinde uzun süreli değişiklikler yapılabilir. Ancak bilinçsiz yapılan değişikliklerin süt kalitesinde azalmaya ve annenin beslenmesinin bozulmasına neden olabileceği unutulmamalıdır.
Kriz anında neler yapılabilir?
Bebeğin farklı bir nedenle ağlamadığından emin olduktan sonra, bebeği soğukkanlı bir şekilde kucağa almak, ten teması sağlamak, ortamı değiştirmek, ninni söylemek, sarılmak, elektrik süpürgesi-saç kurutma makinesi gibi sürekli sesler dinletmek, anne karnındayken işittiği seslere benzeyen müzikler dinletmek, karnına ve ayaklarına ılık havlu koymak, masaj yapmak, arabayla gezdirmek bebeği rahatlatabilir. Bebeğin ağlaması kontrol edilemediğinde ve iş çığrından çıktığında uyaranları azaltmak ve başkasından yardım istemek çok yararlıdır.
Her bebek farklı uygulamalardan fayda görür. Bazen bir gün bebeği rahatlatan uygulama, diğer krizde etkisiz kalabilir. Ebeveynler bu durumun geçici olduğunu, bebeğin önemli bir hastalığının bulunmadığını, canının yanmadığını bilerek sakin kalabilmeli ve sabırla nöbetlerin geçmesini beklemelidir.
Unutmamak gerekir ki infantil kolik bir hastalık değil, normal gelişimin bir parçası olarak kabul edilmektedir.
-
Çocuklarda akut ishal
İshal nedir? Her yumuşak kaka ishal midir?
İshal çocuğun normal dışkılama alışkanlığından daha sık ve sulu dışkılaması durumudur. Genellikle bulantı-kusma ve karın ağrısı eşlik eder. Aslında bu tablo vücudun kendini savunma mekanizmasıdır. Sindirim kanalına giren yabancı maddeler, toksin ya da mikroplar kusma ve ishal yoluyla vücuttan uzaklaştırılır.
Çocukluk çağı akut ishallerinin büyük çoğunluğu enfeksiyonlara bağlıdır ve 7-14 gün içinde düzelir. %80’inin sorumlusu virüs dediğimiz mikroplardır. En sık saptanan virüs ise rotavirüstür. Çok bulaşıcı olan bu virüs aile bireyleri arasında ya da okullarda salgınlara yol açabilir. Bulaş, virüs bulaşmış gıda veya suyun ağız yoluyla alınması sonucunda olur.
Çocuklarda ishal neden önemlidir? Ne zaman doktora başvuralım?
İshal, neden olduğu sıvı kaybı nedeniyle önemlidir. Çocuk dışkılama yoluyla sıvı ve elektrolit kaybeder. Ateş eşlik ediyorsa sıvı ihtiyacı daha da artar. Özellikle bulantı-kusma nedeniyle yeterince sıvı alamazsa, sıvı kaybına bağlı bulgular ortaya çıkar.
Önce susama hissi belirginleşir. Çocuk aktiftir. Ama yeterli sıvıyı alamazsa göz kürelerinde çökme, dudaklar ve dilde kuruma, gözyaşının azalması, bıngıldakta çökme gibi bulgular ortaya çıkar. İdrar rengi koyulaşır, miktarı azalır. Başlarda huzursuz olan çocuk giderek halsizleşir. Bu aşamaya gelmeden, çocuğun kaybettiği sıvıyı ağızdan alamadığı fark edildiğinde mutlaka doktora başvurmak gerekir. Yine bebek 6 aydan küçük ise, ateş eşlik ediyorsa, kanlı kaka mevcutsa ya da 24-48 saat içerisinde düzelme olmuyorsa doktora başvurmak gerekir.
Tedavi:
Esas yaklaşım sıvı kaybının önlenmesi ve beslenmenin sürdürülmesidir.
Anne sütü alıyorsa bol bol emzirilmelidir.
Mama alıyorsa fazladan sulandırmaya gerek yoktur. 15 günden uzun süren ishallerde ve bazı özel durumlarda, doktor önerisi ile özel ishal mamaları kullanılabilir. Kısa süreli ishallerde aldığı mamaya devam edilmesi yeterlidir.
Sık sık ve azar azar su, ayran gibi sıvılar verilmelidir.
Beslenmeye ekmek, patates, pirinç, makrna, yoğurt gibi gıdalarla başlanıp, en kısa sürede normal beslenmeye geçilmesi önemlidir.
Çok şekerli gıdalar ishali arttırabildiğinden, bu dönemde çok şekerli, çok yağlı ya da lifli gıdalardan kaçınmak gerekir.
İshal tedavisinde esas yaklaşım sıvı kaybını önlemeye yönelik destek tedavisidir. Barsak hareketlerini etkileyerek ishali durduracak ilaçların tedavide yeri yoktur.
Dost bakteriler olarak tanımlanabilen probiyotiklerin ishal tedavisnde faydalı olduğu gösterilmiştir. Dünya Sağlık Örgütü, gelişmekte olan ülkelerde, özellikle küçük yaş grubunda kısa süreli çinko tedavisini de önermektedir.
Bulantı ilaçları ve antibiyotiklerin ishal tedavisinde rutin olarak kullanılması uygun değildir. Bazı bakterilerin neden olduğu özel durumlarda, doktor önerisi ile antibiyotik kullanılabilir.
ORS (Oral Rehidraasyon Sıvısı) nedir?
Eczanelerde hazır olarak toz şeklinde satılan ORS, ishalde kaybedilen sıvıyı yerine koymak için kullanılabilir. Ancak sıvı kaybı olmayan çocukta fazla miktarda ya da gereksiz ORS kullanımı vücutta aşırı tuz birikimine neden olabileceğinden doktor önerisi ile kullanılması gerekmektedir.
Hazır olarak alınan ORS karışımı 1 litre içme suyuna karıştırılarak hazırlanır. 24 saat içinde tüketilmeyen kısım dökülmelidir. Çocuklar başka sıvı alamasa bile bu karışımı kolaylıkla içebilir. Ancak azar azar vermeye özen göstermek gerekir (1-2 dakika arayla 1-2 tatlı kaşığı kadar). Kusmaya devam eden çocuklarda hastaneye başvurmak gereklidir. Her ishal şeklinde dışkılama sonrası, 6 ay-2 yaş arasındaki çocuklarda ½-1 çay bardağı, 2 yaşından büyük çocuklarda ½-1 su bardağı ORS kullanımı ile ishalin neden olduğu sıvı kaybını önlenebilir. 6 aydan küçük çocuklarda ise ORS ile aşırı tuz yüklemesi olabileceğinden doktor önerisi ile dikkatli kullanmak, aralarda sadece su vererek dengelemek gerekmektedir. ORS nin evde hazırlanması ile ilgili çeşitli tarifler bulunmakla birlikte, uygun olmayan karışımlar çocuklara faydadan çok zarar verebilir.
Korunmada nelere dikkat etmek gerekir?
Hijyenik ve koruyucu olan anne sütü ile beslenme
El yıkama ve genel hijyen önlemlerinin uygulanması
Gıdaların iyi yıkanmış ve iyi pişmiş olarak tüketilmesi, açıkta bekletilmemesi
İshale bağlı hastaneye yatış gerektiren durumların başlıca etkeni olan rotavirüse karşı aşı geliştirilmiştir. Aşının rotavirus ishallerinde dışkılama sayısını, ishalin ciddiyetini ve hastaneye yatış gereksinimini azalttığı gösterilmiştir.
-
Fototerapi ve sarılık
Bebeklerde yüksek bilirubin değerleri belli seviyelerde tehlikeli olabileceği için tedavi edilmesi gerekmektedir. Fototerapi hem bu yükselmeyi önlemek hem de belli oranda düşürmek için kullanılır. Böylece bebeklerdeki sarılık değerleri belli sınırlarda tutulmuş olur..Düşük düzeyde devam eden fizyolojik sarılıklarda belli bir tedavi uygulamaya gerek yoktur ancak bebeğin yaşı (gün olarak) ve ağırlığı göz önüne alınarak 15 mg/dl’nin üzerindeki oranlarda en sık uygulanan tedavi yöntemi fototerapidir.
Yaşlanmış eritrosit( kırmızı kan hücrelerinin) ve bazı enzimlerin yıkımı sonrası bilirubin isimli pigment kana verilir. Bu pigmentin ilk oluşan şekline indirekt (suda çözünemeyen) bilirubin denir. İndirekt bilirubin toksik bir madde olup vücuttan doğrudan atılamaz. Bu madde karaciğerde enzimatik bir reaksiyonla vücuttan atılabilen direkt(suda çözünebilen) bilirubine dönüştürüldükten sonra safra ve idrar aracılığı ile atılabilir.Bebeklerde karaciğerdeki bu enzimin düşük aktivitede olması, eritrositlerin daha kısa ömürlü olması(daha çok yıkım olur), enterohepatik(barsak karaciğer arası ) dolaşımın daha fazla olması nedeniyle yenidoğan sarılığı gelişir. Bu sarılığın geçmesi için fototerapi yada ışık tedavisi sık kullanılır. Fototerapinin yetersiz kaldığı ya da sarılık değerlerinin çok yüksek olduğu durumlarda kan değişimi de yapılmaktadır.
Fototerapi Nedir?
Belli dalga boylarındaki ışığın kullanılması sonucu, suda çözünemeyen bilirubinin farklı kimyasal reaksiyonlarla suda çözünebilen formlara dönüştürülmesine denir. Biliyoruz ki çözünemeyen bilirubin doğrudan vücuttan atılamadığı gibi toksik bir maddedir. Bebeklerde sarılığı hem önlemede hem de tedavi etmede kullanılan yaygın bir yöntemdir.
Sarılık tedavisinde kullanılan fototerapinin en etkili ışık dalga boyu, 430-490nm arasındaki mavi yeşil ışıktır. Mavi ışığın geliştirebileceği yan etkiler nedeniyle beyaz ışık da eklenmiştir. Bundan dolayı fototerapi üniteleri aynı sayıda beyaz ve mavi ışık kaynağından oluşmuştur.
Sarılıkta Fototerapi Nasıl Etki Eder?
Fototerapinin etkisiyle indirekt bilirubinde üç farklı kimyasal reaksiyon gelişir Bu kimyasal tepkimeler sonrası suda eriyebilen formlara dönüşen indirekt bilirubin, başka bir reaksiyona ihtiyaç duymadan safra ve idrar ile atılabilir. Yani fototerapiyle oluşan bu formların karaciğerde tekrar enzimatik reaksiyona girmelerine gerek kalmaz. Böylece vücuttan direkt uzaklaştırılırlar. Vücuttan atılan bilirubin sonucunda sarılık değerleri kontrol altına alınır. Bu tedaviye ışın tedavisi veya ışık tedavisi de denmektedir
Fototerapinin Yan Etkileri
Retinal dejenerasyon; fototerapide ışığın göze gelmesi sonucu oluşan bir yan etkidir. Günümüzdeki tüm bebeklerin gözleri fototerapi esnasında kapatılmakta ve bu yan etki önlenmektedir .
Sıvı kaybı; fototerapide hissedilmeyen sıvı kayıpları artar ve dehidratasyon gelişebilir. Fototerapi yan etkileri arasında sık görülen bir durumdur.Önlemek için bebeğin aldığı,çıkardığını takip etmek ve aldığı sıvıyı arttırmak gerekmektedir.
İshal; bebeklerde yeşil ve sulu dışkılama olabilmektedir. Bağırsaklardan atılan yüksek miktardaki bilirubinin buna neden olduğu söylenmektedir.
Deri değişiklikleri görülebilir. Genellikle geçici deri döküntüleri şeklinde görülür.
Bronz bebek sendromu; sarılık için fototerapi alan bebeğin cildi, idrarı ve kanı grimsi kahverengi bir renk alır. Tehlikeli bir durum olmamakla birlikte fototerapinin kesilmesi ile düzelir.
Kan değerlerinde düşme; kanda trombosit düşüklüğü görülebilir. Bunu nedeni trombositlerin yıkımındaki artıştır.
Fototerapi yan etkileri arasında hipokalsemi de yer almaktadır. Kalsiyumun kanda düşmesi anlamına gelen bu durumun sebebi ışın verildikten sonra melatonin salgısının azalmasıdır. Azalan melatonin kalsiyumun kemiğe geçmesine dolayısıyla kandaki kalsiyumun düşmesine neden olur.
PDA(Patent Duktus Arteriozus); anne karnında bebeğin dolaşımının bir parçası olan duktus arteriozusun doğum sonrası kapanmaması anlamına gelir. Fototerapide PDA riski artmaktadır.
Bebeğin vücut sıcaklığında artış veya düşme olabilir. Fototerapide daha çok hipertermiye yani ateşe rastlanır.
Tedavi sırasında, bebek üzerinde sadece alt değiştirme bezi kalacak şekilde soyulur ve gözlere koruma amaçlı bir maske takılır. Bu şekilde ışığın altına yatırılır.Tedavi sonrası fototerapi alan bebeklerdeki bilirubin değerini cilde bakarak değerlendirmek yanıltıcı olacaktır.Cilt rengi tedavi sırasında normale döner Bu nedenle kan tahlili yaparak değerlendirmek gerekmektedir
FOTOTERAPİ TEDAVİSİ İLE BEYİNDE MEYDANA GELEBİLECEK HASARLARIN ÖNÜNE GEÇİLEBİLİR
Sarılık düzeyi belirli seviyenin üzerine çıktığında ve uygun tedavi edilmediğinde beyin dokusu üzerinde kalıcı hasara ve uzun dönemde nörolojik bozukluklara neden olabilir.
-
Çocuklarda çarpıntı olur mu?
Çarpıntı ne demek?
Çarpıntı kişinin kendi kalp atımlarını hızlı, düzensiz veya güçlü kalp atımları şeklinde hissetmesidir. Çocuğun çarpıntı hissettiği andaki kalp hızı yaşına göre olması gereken normal aralıklarda değilse bu şikâyeti anlamlı kabul edilerek değerlendirilmelidir.
Her çarpıntı bir hastalık işareti midir?
Heyecanlanma, üzülme, öfkelenme ve stres anlarında, ateşli durumlarda ve egzersiz sırasında kalp atışlarımızı daha fazla hissedebiliriz. Fizyolojik veya normal kabul edilen bu gibi durumlarda çarpıntı hissedilmesinin nedeni genellikle kalbin normalden daha hızlı ve güçlü pompalama yapmasıdır.
Hangi çarpıntılar daha önemlidir?
Tarif edilen çarpıntılar aniden başlayıp aniden sonlanıyorsa, beraberinde bulantı hissi, baş dönmesi, göz kararması, göğüs ağrısı, halsizlik ve bayılma şikâyetleri varsa hastada ciddi bir ritim bozukluğu olabileceği unutulmamalıdır. Bu hastalarda uykuda, yüzerken, ani/beklenmedik seslerle veya egzersiz yaparken bayılma dikkat çekicidir. Ailesinde 35 yaşından önce ani ölüm olan hastalarda da hayatı tehdit edebilen ritim bozukluğu olma ihtimali yüksektir.
Ritim bozukluğu nedir?
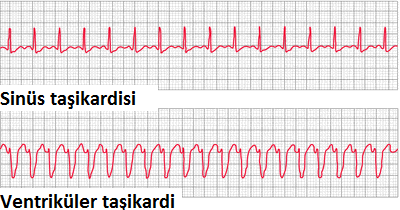
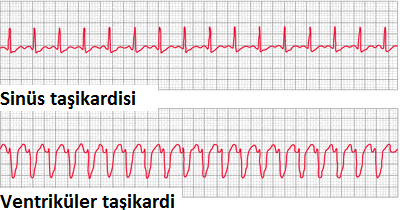
Kalpte yapısal bozukluk olsun ya da olmasın kalbin kasılmasını ve gevşemesini düzenleyen elektriksel ileti sistemindeki tüm bozukluklar ritim bozukluğu olarak adlandırılmaktadır. Basit sinüs taşikardisinden, çok ciddi ve hayatı tehdit eden ventriküler taşikardiye (karıncıklardan kaynaklanan taşikardi) kadar birçok ritim bozukluğu tipi vardır.
Çocuklardaki çarpıntı sebepleri
Yukarıda bahsi geçen ve hastalık olarak kabul edilmeyen çarpıntının fizyolojik nedenleri dışında, kafeinli yiyecek ve içecekler (çay, kahve, çikolata, kola, enerji içecekleri), sigara, alkol, kokain, bazı diyet ilaçları, tiroid bezinin normalden fazla çalışması (hipertiroidi), kansızlık, derin nefes alıp verme, kan şekeri düşüklüğü, ilaçlar (tiroid hormonları, astım, hipertansiyon, grip, depresyon, ritim düzenleyici ilaçların bazıları), kalp hastalıkları ve kalp ritim bozuklukları çocuklarda görülen başlıca çarpıntı nedenleridir.
Çarpıntısı olan çocuklarda yapılması gereken tetkikler
Çarpıntı ile gelen her çocuğa öncelikle elektrokardiyografi (EKG) çekilerek kalp ritmi incelenmelidir. Özellikle hasta doktora ya da hastaneye ulaştığında çarpıntı şikâyeti devam ederken çekilecek EKG’nin tanısal değeri fazladır. Maalesef hastaların çoğunda EKG çekilene kadar çarpıntı geçtiği için EKG çekilse bile çoğunlukla normal bulunur. EKG çekilmesi mümkün değilse olay anında çocuğun bir dakikalık nabız sayısının belirlenmesi ve kan basıncının ölçülmesi de tanıya yardımcı olabilir.
Ayrıca çocuğun şikâyetine göre bazı ileri tetkikler planlanabilir. Bunlar ekokardiyografi (EKO), 24 saatlik Holter ile EKG izlemi, anlık olay kaydediciler, eforlu EKG (egzersiz) testi ve elektrofizyolojik çalışma olarak sayılabilir.
Çarpıntısı olan çocuklar için öneriler ve tedaviler
Bu hastalar çay, kahve, kola, çikolata, sigara, stres (gerilim) ve uykusuzluktan kaçınmalıdırlar. Tiroid, astım, grip ve depresyon ilaçları gibi çarpıntı ile ilişkisi gösterilmiş ilaçları doktor kontrolünde kullanmalıdırlar.
Çarpıntı atağı sırasında çocuk sakinleştirilerek uzandırılmalı, derin nefes alması ve ıkınması sağlanmalıdır. Bu hastaların boyundaki atar damarına tek taraflı masaj yapılması (sadece büyük çocuklarda) veya yüzünün buzlu-soğuk suyla yıkanması çarpıntıyı sonlandırabilmektedir. Buna rağmen çarpıntı şikâyeti devam ediyorsa hasta en yakın sağlık kuruluşuna götürülmeli ve oraya ulaşır ulaşmaz da EKG çekilmelidir.
Bayılmaya neden olan ritim bozukluklarının ani ölümle sonuçlanabileceği unutulmamalıdır. Bu nedenle çarpıntı şikâyeti olan çocuklar Çocuk Kalp Hastalıkları (Pediatrik Kardiyoloji) Uzmanı tarafından değerlendirilmelidir.
Çarpıntının tipine göre bu hastaların bir kısmı ilaç tedavisi verilmeksizin izlenirken, bir kısım hastaya ise tekli veya çoklu ritim düzenleyici ilaç başlamak gerekebilir. Ayrıca çocuklarda çarpıntı yapan bazı ritim bozukluklarının kalp kateterizasyonu ve elektrofizyolojik çalışma sırasında sıcak veya soğuk yakma metotlarıyla kesin olarak tedavisi de mümkündür.