Plateletten zengin plazma (platelet rich plasma-PRP) tedavisi son yıl- larda giderek popülerleşen ve kullanımı giderek yaygınlaşan, sitratlı kan tüpüne konulan otolog kanın santrifüjü sonrasında daha yüksek platelet konsantrasyonu içeren plazma komponentidir. PRP kullanımının amacı, eritrosit miktarını, azaltıp platelet sayısını artırarak suprafizyolojik konsantrasyonlarda büyüme faktörü salınımını arttırarak, doku tamirini di- rekt ve indirekt yollardan hızlandırmaktır. PRP’nin klinik etkisi için bazaldeğerin (150 000-400 000/μl) en az 4 katı yani 1 000 000/μl üzerinde olduğu zaman yara üzerindeki re- jerenatif etkisinden bahsedilmektedir.1-4 Yara iyileşme sürecinde büyüme faktörlerinin hücre regülasyonu, diferansiasyonu, proliferas- yonu, kemotaksisi, anjiyogenezi ve matriks sentezi süreçlerinde önemli rolleri olması, büyüme fak- törleri açısından zengin olan PRP’nin bu süreçte kullanılabileceğini kanıtlamaktadır.5-8 PRP’nin yara iyileşme sürecinde gerekli olan fibroblast pro- liferasyonu, Matriks metalloproteinaz (MMP) 1-3 artışı ve tip 1 kollajende artışı sonucu ekstrasellü- ler matriks (ECM) sentezinde artış gerçekleştirdiği kanıtlanmıştır.9 Ayrıca PRP’nin otolog bir ürün ol- ması, neden olabileceği alerjik reaksiyonları ve bu- laşıcı hastalık riskini çok aza indirmektedir.10-13 PRP’nin zamanlaması değerlendirilecek olursa; PRP’nin içindeki konsantre plateletlerin biyoakti- vitesi 6 saat boyunca devam eder ve 3 saat içinde PRP’nin enjekte edilmesi gereklidir. CaCl2 ile ak- tive edilen PRP’de ise aktivasyondan hemen sonra 10 dakika içinde depo edilmiş GF’lerin %70’ini, ilk saat içinde %100’e yakını salıverilir. Bu yüzden ak- tivasyondan sonra en kısa zaman içinde uygulan- ması önerilir. Özellikle PRP ile birlikte kullanı- labilecek yöntemler açısından bu zamanlamaya dikkat etmek önemlidir.10,14 PRP’nin dermatolojideki kullanım alanları; kronik yaralar, ülserler ve yanıklar olmakla birlikte kozmetik dermatoloji alanında da yara iyileştirme prensibi temel alınarak başarı ile kullanılmaya baş- lanmıştır.15-18 PRP’nin tek başına kullanılabilmesi- nin yanında invaziv/non-invaziv kozmetik işlem- lerden sonra (ör: kimyasal peeling, roller, lazer, RF vb.) yara iyileşmesini artırmak ve hızlandırmak için bu yöntemlerle kombine olarak da kullanıla- bilir.12,19 Kozmetik dermatoloji alanındaki kombinas- yon çalışmaları çok fazla olmasa da, son zamanlarda PRP’nin popülerliğinin artmasıyla doğru orantılı bir şekilde yapılan çalışmaların sayısı giderek art- maktadır. Melazma ve postinflamatuar hiperpigmentas- yon (PİH) tedavisi için PRP uygulaması, diğer te- davi seçeneklerine kombine edilebilir. TGF-β1’inmelanogenezisi inhibe edici ozelliği bulunmakta- dır.20 Bu sebeple TGF-β1’den oldukça zengin PRP melazmada veya PIH’da tek başına ya da lazer, kimyasal peeling, mezoterapi ve roller ile birlikte kullanılabilir. Melazma tedavisi için yapılan lazer, kimyasal peeling, roller gibi işlemlerin sonrasında topikal olarak uygulanmasının sinerjik etki yara- tacağı kaçınılmazdır. Ayrıca bu işlemler sonu- cunda oluşabilen eritem, ödem, ağrı ve has- sasiyetin, sonrasında PRP uygulanması ile azaldığı ve hasta memnuniyetini arttırdığı kanıtlanmış- tır.9,12,19,21,22 Saç transplantasyonu sonrasında da PRP uy- gulaması eklenebilmektedir. PRP tedavisini ekle- menin mantığı; içeriğindeki VEGF8 ve PDGF4 gibi anjiyogenez kolaylaştırıcı büyüme faktörleri ile daha güçlü ve dolgun saç büyümesi elde edebilmek ve işlem sonrası eliminasyon ve absorbsiyon ile kaybedilen %15-30’luk saç kaybını minimalize etmek şeklindedir. Saç ekiminden sonra yapılan 4-6 seans PRP uygulaması kombinasyonu standart olarak uygulanmaya başlanmıştır.23-27 Lazer tedavileri ile PRP uygulaması kombine olarak kullanılabilmektedir. Fraksiyonel CO2 lazer sonrasında PRP’nin lazer uygulanan alanlara topikal uygulaması, lazer sonrasında oluşan eri- tem, hassasiyet, ödem, akne, milia gibi akut yan etkileri ve skar oluşma, kalıcı eritem ve postinfla- matuar hiper-hipopigmentasyon riskini azalttığı, iyileşmeyi hızlandırdığı ve PRP ile kombinasyonu sonucu oluşan sonuçların daha iyi olduğu göste- rilmiştir.9,21,28 Akne skarları için yapılan bir çalışmada, 14 hastaya ablatif CO2 lazer ile soyma işlemi sonra- sında tek taraflı mezoterapi şeklinde PRP uygula- ması yapılmış, tek taraflı PRP uygulaması yapılan alanda eritem, ödem, hassasiyet daha az bulun- muştur. Ayrıca 4 ay sonra kontrol muayenesindeki akne skarlarının iyileşme düzeyi PRP uygulanan tarafta daha fazla bulunmuştur.29 Atrofik akne skarı tedavisi için yapılan karşı- laştırmalı grup çalışmasında fraksiyonel CO2 lazer yapılan alanlara salin solüsyonu, topikal PRP ve in- tradermal PRP enjeksiyonu uygulaması karşılaştı- rılmış, kombine PRP uygulamalarının eritem veödemin azalması açısından çok daha iyi ve total dü- zelme açısından saline göre çok fazla iyileşme gös- terdiği bulunmuştur. Topikal PRP uygulamasının ıntra dermal uygulamaya göre sonuçları birbirine yakın bulunmuş ağrı skorlamasının çok farklı ol- ması yüzünden topikal PRP uygulamasının tercih edilmesi gerektiği vurgulanmıştır.30 PRP’nin rejuvenasyon amaçlı yapılan ablatif ve fraksiyonel non-ablatif lazer sonrasında kombi- nasyonunun, lazerlerin tek başına kullanımlarına göre hem sonuç hem de daha hızlı iyileşme açısın- dan daha iyi sonuçlar verdiği vaka çalışmalarında kanıtlanmıştır.9,21,28,31 Posttravmatik skarlar için yapılan çalışmada; skarların bir tarafına fraksiyonel ErYAG uygula- ması, diğer tarafına ise fraksiyonel ErYAG lazer uygulamasından sonra topikal PRP uygulaması ya- pılmış. PRP ile kombinasyonu yapılan tarafın skar ciddiyet skalasına göre daha fazla iyileştiği bulun- muştur.32 Travmatik skarların tedavisi için yapılan başka bir çalışmada bir grup hastaya PRP ile karıştırılmış yağ grefti uygulaması ve 1540 nm non ablative Er- Glass lazer kombinasyon uygulaması yapılması sonrası bu yöntemlerin tek başına uygulanmalarına göre kombinasyonları ile uygulanmaları sonrasında daha iyi sonuç elde edilmiştir.33 Akne skarları için yapılan 22 hastalık bir ça- lışmada, her hastaya 3 defa fraksiyonel ErYAG uy- gulaması sonrasında topikal PRP tedavisi verilmiş, eritem 3 günden az sürmüş ve akne inflamasyonu görülmemiş, akne skarlarındaki düzelme %50-90 arasında olduğu belirtilmiştir.34 PRP, RF tedavileri ile birlikte de kombine edi- lebilmektedir. PRP’nin Bipolar RF ile kombinasyo- nun stria tedavisi için değerlendirildiği 19 Asyalı kadın hasta üzerinde yapılan bir çalışmada; striaalanlarına 4 hafta aralıklarla 3 seans bipolar RF in- tradermal olarak uygulanmış ve sonrasında PRP yine intradermal olarak stria alanlarına verilmiş. Yapılan değerlendirmede kombinasyon tedavisinin striaları istatistiksel olarak anlamlı derecede dü- zelttiği kanısına varılmıştır.35 Stria tedavisi için 18 hasta üzerinde yapılan başka bir çalışmada, stria alanlarına unipolar RF’in ultrason dalgaları ile birlikte verilebildiği bir yön- tem uygulanmış, sonrasında ultrason başlığı kulla- nılarak stria alanlarına PRP uygulaması yapılmış; bu kombinasyonun 2 haftada bir toplamda 4 seans uygulanması sonucu istatistiksel olarak yüz güldü- rücü sonuçlar ortaya çıkmıştır.36 Her ne kadar literatürde kanıta dayalı örnek- lerine henüz rastlanmasa da PRP’nin kimyasal pee- ling ve mikroneedling (roller) uygulaması ile kombinasyonunun uygun olacağı; ayrıca BoNTA ve dolgu uygulamalarından önce ciltte rejuvenas- yon ve revitalizasyon etkisini arttırmak için 2-4 seans PRP uygulamasının uygun olacağı söylene- bilir. Sonuç olarak; kozmetik dermatoloji alanında yapılan uygulamaların PRP ile kombine edilmesi son zamanlarda popülerleşmiş olup giderek yay- gınlaşmaktadır. Otolog bir ürün olduğu için aller- jik reaksiyon riski oluşturmaması, içeriğindeki büyüme faktörlerinin yoğunluğu ve bu faktörleri- nin yara iyileştirmedeki rolleri sayesinde yapılan işlemlerin oluşturdukları akut yan etkilerinin (eri- tem, ödem vs.) daha hızlı düzelmesi ve kalıcı yan etki (PIH, skar vs.) riskini azaltması, son olarak yine içeriğindeki büyüme faktörlerinin yararlı et- kileri sayesinde yapılan işlemlerin pozitif etkilerini sinerjik olarak arttırması PRP’nin kozmetik uygu- lamalar ile birlikte kombine edilmesinin her geçen gün daha da artacağı aşikardır.
Etiket: Kan
-
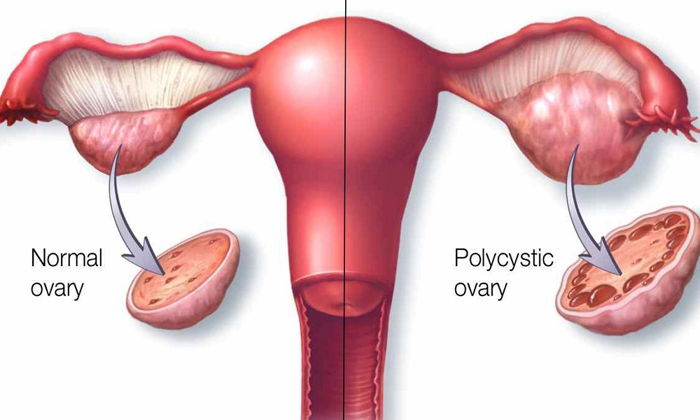
Polikistik Over Sendromu
Polikistik over sendromunda androjen miktarı artmış, yumurtlama ve adetler düzensiz veya yoktur. Ultrasonografik incelemede yumurtalıkların etrafında küçük ve çok sayıda kist vardır. Polikistik Over Sendromu sendrom üreme çağındaki kadınları etkiler. Aşırı tüylenmenin yanı sıra, ciltte yağlanma ve sivilce oluşumu da görülür. Polikistik over sendromu kadınlarda en sık görülen hormonal bozukluktur. Bu sendromda östrojen (kadınlık hormonu) düzeyi yüksek, progesteron seviyesi düşüktür. Bu durum rahim kanseri gelişmesi ihtimalini arttırır. Beyinden salınan luteinize edici hormonun, folikül uyarıcı hormona olan oranı normalde 2:1 den azdır. Polikistik over sendromunda bu oran 2 veya 3ün üzerindedir. Ayrıca yine hipofiz bezinden salınan ve göğüslerde süt üretimini uyaran Prolaktin hormonunun düzeyi de yükselmiştir. Polikistik over sendromunda üreme problemlerine sık rastlanır ve tüp bebek gibi yardımcı tedavilerden iyi sonuçlar alınır. Şişmanlık ve yüksek insülin düzeyleri çoğunlukla tabloya eşlik eder. İnsülin pankreasta üretilen ve kan şekerini kontrol eden bir hormondur. Polikistik over sendromunda hücresel seviyede insüline karşı direnç vardır. Bu nedenle kanda insülin ve şeker seviyeleri yükselmiştir. Bu vakalarda şeker hastalığı, hipertansiyon, yüksek kan kolesterol seviyesi ve kalp-damar hastalıkları sık görülür.
- Polikistik Over Sendromu (PCOS) nedir?
Polikistik over sendromu yumurtalıklarda aşırı androjen erkek hormonları üretimine neden olan bir grup klinik durumu ifade eder. Yumurtalıklar normalden büyüktür ve bir çok ufak kist içi sıvı dolu kesecikler içerir. Bu nedenle polikistik olarak tanımlanır. Yaygın bulgular aşırı tüylenme, ciltte yağlanma, sivilce oluşumu, şişmanlık, düzensiz veya hiç olmayan adet dönemleri, yumurtlama bozuklukları ve kısırlıktır.
- Polikistik over sendromunun başka ismi var mı?
PCOS, yirminci yüzyılın başında bu hastalığı ilk tanımlayan bilim adamlarının isimleri ile Stein-Levental Sendromu ifade edilir.
- Polikisitk Over Sendromu hangi sıklıkta görülür?
Polikistik over sendromu üreme çağındaki bayanların % 5-10’unda görülür ve kısırlığın önemli nedenlerinden biridir.
- Polikistik over sendromunun bulguları nelerdir?
– Adet düzensizlikleri: Adet siklusları çoğunlukla 6 haftadan daha uzun sürer. Yılda sekiz veya daha az adet siklusu olur. Düzensiz kanamalar, uzan süren kanama, fazla miktarda adet kanaması ve adet kanamaları arasında lekelenmeler görülür.
– Yumurtlama bozuklukları: Polikistik over hastalarında yumurtalıklarda çok sayıda içi sıvı dolu yumurta kesesi (folikül) vardır. Bu yumurta keseleri olgunlaşarak yumurtlama aşamasına gelmez ve ovulasyon (yumurtlama) oluşmaz. Bunun sonucunda yumurtalıklarda kistler oluşur.
– Kısırlık: Hastaların çoğunda çocuk sahibi olmakta güçlük yaşanır. Çoğu zaman yumurtlamayı uyarıcı ilaçlar ile tedavi gerekir. Doktor kontrolünde uygun tedavi yaklaşımları ile çoğunlukla gebelik elde edilebilir.
– Yüksek hormon düzeyleri: Androjen olarak adlandırılan erkeklik hormonları polikistik over sendromu olan kadınlarda yükselmiştir. Bunun sonucunda tüylenme, ciltte yağlanma ve sivilce oluşumu gibi bulgular ortaya çıkar.
– Yumurtalıklarda kistler: Polikistik over sendromu olan kadınlarda yumurtalık cidarı içi sıvı dolu çok sayıda kesecik kistler ile kaplıdır. Bu bulgu bazı araştırmacılar tarafından inci dizisi veya inci kolye olarak adlandırılır.
– Normalden iri yumurtalıklar: Polikistik over sendromunda yumurtalıklar normalin 1.5 ila 3 katı büyüklüktedir.
– Kronik kasık ağrısı: Altı aydan daha uzun süren ağrılar kronik ağrılardır. Ağrının nedeni tam olarak bilinmemekle birlikte, iri yumurtalıkların kasıklarda dolgunluk yaptığına inanılır.
– Şişmanlık ve kilo alma: Polikistik over sendromu olan bayanlarda fazla kilo çoğunlukla kol ve bacaklara oranla daha çok karın çevresinde toplanmıştır. Bu kadınlarda kalça-göğüs oranı daha azdır. Polikistik over sendromu olan kadınların hepsinde olmamakla birlikte çoğunda kilo artışı söz konusudur.
– İnsülin hormonuna karşı direnç ve şeker hastalığı: İnsüline karşı vücut hücrelerinde görülen direnç aşırı miktarda insülin hormonu üretimine neden olur. Bu hastalarda ayrıca kolesterol gibi kan yağlarının seviyeleri de bozulmuştur.
– Yüksek tansiyon: Kan basıncı 140/80’in üzerindedir.
– Tüylenme: Erkek tipi aşırı tüylenme ve kellik görülebilir. Yüzde, göğüste, karın bölgesi, el ve ayak üstünde aşırı tüylenme ile alın bölgesinde erkek tip saç dökülmesi görülür.
– Cilt yağlanması: Ciltte yağlanma ve beraberinde sivilce oluşumu sık görülür. Ayrıca saç derisinde kepeklenme olur. Vücudun bazı bölgelerinde ciltte koyu kahverengi lekelenmeler ve deri katlantıları görülür.- Sendromun diğer bulguları olmadan yumurtalıklarda polikistik görüntü olabilir mi?
Kadınların %20-30’unun yumurtalıklarında çok sayıda küçük kistler görülürmesine rağmen kadınların ancak %5-10’unda polikistik over sendromu bulguları vardır. Bu nedenle polikistik overler tanıyı koymak için tek başına yeterli değildir.
- Polikistik over sendromunun nedenleri nelerdir?
Polikistik over sendromu geçtiğimiz yüzyılın başından beri bilinen ve hakkında çok şey araştırılmış, yaygın olarak karşılaşılan bir klinik problem olmasına rağmen nasıl oluştuğu tam olarak bilinmemektedir. Aile bireyleri arasındaki geçişi araştıran çalışmalar vardır. Şeker hastalığına yatkınlığı olan birisinin polikistik over sendromuna da yatkınlığı vardır. Şişmanlık PCOS ile birlikte sık görülen ve bulguları arttıran bir durumdur. Çünkü vücuttaki yağ dokusu aşırı östrojen üretimine ve yüksek kan östrojen düzeyi de beyindeki hipofiz bezinden yetersiz Folikül Uyarıcı Hormon (FSH) salınmasına neden olur. Sonuçta yumurtlama bozulur ve bulgular kötüleşir. Ayrıca hipofiz bezi yumurtalık hücrelerini aşırı uyararak androjen “erkek hormonları” üretimini arttırır.
- Polikistik over sendromunun teşhisi nasıl konur?
Polikistik over sendromunun teşhisinde hastadan aldığı anamnez ve muayene bulguları önemlidir. Kan hormon düzeylerinin belirlenmesi ve ultrasonografik inceleme tanıyı doğrulamak için yapılır. Böylelikle PCOS benzer klinik bulguları veren hastalıklardan ayrılmış olur.
- Polikistik over sendromunun tanısında hangi kan testleri yapılır?
Kapsamlı bir biyokimya, kan yağ ve şeker yükleme testleri yapılmalıdır. Luteinize edici hormon (LH) ve folikül uyarıcı hormon (FSH) oranları, total testosteron, androstenedion, prolaktin ve tiroid bezi hormonlarına bakılmalıdır.
- Erken teşhisin önemi nedir ve nelere dikkat edilmelidir?
Öncelikle PCOS tanısı konmuş kadınlar düzenli doktor kontrolüne alınmalıdır. Bunun yanı sıra adet siklusları düzensiz olan veya hiç adet kanaması olmayan kadınlar mutlaka hekime başvurmalıdır. Özellikle ergenlik döneminden itibaren adet düzensizliği olan kızlar PCOS açısından kontrol edilmelidir. PCOS olan kadınların kız çocuklarında da bu sorunun olabileceği için çocuklar erken yaştan itibaren kontrole götürmelidir. PCOS’unda erken teşhis ve tedavi ciltte yağlanma, sivilce oluşumu ve tüylenme şikayetlerini azaltır. Bunun yanı sıra PCOS olan hastalar şeker hastalığı açısından yüksek riskli grubu oluşturur. Bu nedenle erken PCOS’u teşhisi şeker hastalığı açısından da dikkatli olunmasını sağlar.
- Polikistik over sendromunun kesin bir tedavisi var mıdır?
Hayır. Bu sendromun tedavisi çoğunlukla oluşturduğu bulguların üstesinden gelinerek yapılır. Bu yaklaşım tablonun daha kötüleşmesini önler.
- Polikistik over sendromunun tedavisi nasıl yapılır?
Polikistik over sendromunun tedavisi hastanın ne amaçladığına göre düzenlenir. Bazı hastalar bebek sahibi olmak isterken, bazıları öncelikle adet düzensizliği, tüylenme ve cilt yağlanması gibi hormonal problemlerini çözmek ister. Hasta bulgularından şikayetçi olmasa da PCOS tedavi edilmesi gereken bir durumdur. Çünkü uzun süren bozuk hormon tablosu kalp hastalığı, şeker ve rahim kanseri gibi ciddi riskler taşır.
- PCOS tedavisinde uygulanacak olan yaklaşımlar;
– Kilo verme: Birçok PCOS hastasında kilo verme hormonal tabloyu düzeltebilir. Fakat PCOS varlığında kilo vermek zordur. Kalıcı bir kilo kaybı planı gerekir. Kilo kaybını sağlamak için günlük aktivitenin giderek arttırılması ve istikrarlı bir diyet programı yüz güldürücü sonuçlar verir.
– Yumurtlamanın uyarılması: Eğer öncelikle çocuk sahibi olunması isteniyorsa yumurtlamayı uyaran ilaçların kullanılması gerekir. Bu tedavinin deneyimli bir uzman tarafından yapılması tedaviye bağlı oluşabilecek yumurtalıkların aşırı uyarılması ve çoğul gebelik risklerini minimuma indirecektir.
– Hormonal tedavi: Hormon tedavisi polikistik over sendromuna bağlı problemleri geçici olarak gidermede oldukça başarılıdır. Tedavi durduğunda bulgular tekrar oluşur. En iyi tedavi düşük doz doğum kontrol hapı tedavisidir. Yumurtalıklardan aşırı hormon üretimini azaltarak kan androjen seviyelerini düşürür.
– Cerrahi tedavi: Bazen ilaç tedavisi ile sonuç alınamaz. Bu durumda laparoskopik (kansız-bıçaksız) olarak yumurtalıklar üzerindeki kalın tabaka lazer veya elektrokoter yardımı ile değişik noktalardan delinir.- Polikistik over sendromu ve hipotiroidi arasında bir ilişki var mı?
PCOS ve hipotiroidi sık görülen hastalıklardır, iki problem de aynı kadında görülebilir. Bir çok PCOS hastasında tiroid bezinin az çalıştığı görülür, bulgular benzerdir. Bu ayrımı yapabilmek için tiroid uyarıcı hormon seviyesini ölçmek yeterli olur. Bunun yanında hipotiroid olduğu saptanan hastalarında PCOS açısından değerlendirilmesi gerekir.
-
Prp nedir nasıl uygulanır?
PRP yani Platelet Rich Plazma (Platelet/Trombosit Yönünden Zenginleştirilmiş Plazma) trombositlerden zenginleştirilmiş plasma anlamına gelir.
PRP medikal bir uygulamadır. Sadece doktorlar tarafından yapılmalıdır.
PRP işlemine karar verildiğinde içinde pıhtılaşmayı engelleyen özel bir solüsyon bulunan tüpe kişinin kanı alınır. Santrifüj denilen alet içinde belirli bir devirde çevrilerek kanın elemanlarının ayrıştırılması sağlanır. böylece tüp içinde eritrosit denilen kırmızı hücreler tüpün dibinde, lökosit denilen beyaz hücreler ortada ve trombosit denilen kan pulcukları da üstteki plazma bölümünde toplanmış olur, plazmanın alttaki kısmı ise trombositlerden zengindir ve trombositten zengin plasma denilen uygulamada kullanılan bu bölüm PRP adını alır, plasmanın üst kısmı ise trombositten fakirdir ve PPP adını alır.
Trombositlerin vücutta kanın pıhtılaşması ile ilgili görevi vardır fakat aynı zamanda bir doku hasarının iyileşmesini sağlayıcı özellikteki büyüme faktörlerini de salgılar.
Dolayısıyla santrifüj işlemi uygulanan kandan elde edilen PRP, yani trombositi bol olan kısım ya mezoterapi yöntemiyle ya da maske haline getirilerek yüz, boyun, saç, vs istenen bölgeye uygulanır. Böylece dokulardaki hasarın ya da yaşlanmanın etkilerini geriye çevirecek doğal büyüme faktörleri istenen bölgeye verilmiş olur.
PRP bir tür kök hücre tedavisi midir ?
PRP bir kök hücre tedavisi değildir. Ancak dolaylı yoldan kök hücreler üzerinde çalışır. Trombositlerin içindeki büyüme faktörleri, deri hücrelerinde fibroblastları üretme mesajını ileten birer uyarandır. Fibroblastlar da kolajen ve elastin üretmek için anahtar niteliğindeki yapılardır.
PRP’nin herhangi bir yan etkisi ya da enfeksiyon riski var mı ?
Hijyenik şartlara uyulur, doğru süre ve doğru devirde santrifüj edilirse hiçbir riski ve yan etkisi yoktur. Her seans için tek kullanımlık enjeksiyon ve tüp gerekir. Son derece güvenlidir. Uygulama sonrası iğne yerlerinde morarma görülebilir.
PRP’nin gözle görülen sonuçları nelerdir ?
Cilt daha parlak ve canlı görünür. Özellikle yüz bölgesinde karşılaştığımız güneş ve yaşlılık lekeleri yumuşar, göz altı bölgesi torbalanmalar ve mor renk değişikliklerinde düzelme olur. İnce çizgiler yumuşar. Oysaki son derece doğal bir yöntem olan PRP sadece zaten sizde olanı size daha güçlü bir şekilde geri verir. Bu da cildinizin savunma mekanizmasıdır.
PRP Kimlere yapılmaz?
Trombosit sayısı düşük olanlara
Kan hastalığı olanlara
Kan yoluyla bulaşıcı bir hastalığı olanlara
Hamile ve emziren annelere
Otoimmün hastalığı olanlara
Kanser hastalarına
65 yaş üstüne uygulanmamalıdır.
-
JİNEKOLOJİ
İdrar Kaçırma ve Rahim Sarkması
Hasta iyi bir anamnez ve muayene ile değerlendirilmeli eşlik eden sistemik hastalıklarda göz ardı edilmemelidir. Örnegin diyabeti olan hastada hissetmeden olan kaçırma bu genelde ilaç tedavisini ön plana alır.
Pelvis taban desteği azalmasının yol açtığı tüm sarkmalarda gerekirse hasta cerrahiden fayda sağlar önemli olan hastanın doğru seçilerek ameliyata alınmasıdır. Cerrahi sarkma derecesine göre değerlendirilip yapılır.
- Korunma Yöntemleri
- Hormonal yöntemler
- Doğum kontrol hapları
- Aylık ve üç aylık enjeksiyonlar
- Rahim içi araçlar
- Cilt altı implantlar
- Tüp Ligasyonu
Bartolin Bezi Enfeksiyonları
Bu bezin yerleşimi vajenin girişinde iki taraflıdır salgıları kanalla vajene açılır. Bu kanal tıkanınca bartolin kisti ve enfeksiyonunda da absesi oluşur. Uygulanan prosedürlerle direnajı sağlanmasına rağmen sık tekrarlarsa bez cerrahi olarak alınabilir.
Polikistik Over
Adet düzensizliğinin en sık nedenlerindendir. Kısırlık nedenlerindede ilk sıralarda yer alan bu hastalığın tanısı ultrasonda çok sayıda küçük kistler içeren over görüntüsü ile konur. Erkeklik hormon yükselmesine bağlı sivilce, tüylenme, yağlı cilt, şişmanlık, insülin direnci, kalp damar hastalığına yatkınlık olur.
Cinsel Yolla Bulaşan Enfeksiyonlar
Bu enfeksiyonlarda korunma yöntemi olarak kondom kullanımı çok önemlidir. Bunlar klamidya, gonore(belsoğukluğu), sifilis, trikomonas, HIV(AIDS), HepatitB, HPV dir. Eş tedavisi ve erken başvurular tedaviye alınan cevabı artırır.
Vajinal Akıntı
Fizyolojik olarak vajinal akıntı şeffaf, akışkan, kokusuz, renksiz olan akıntıdır. Bu bölgede yer alan salgı bezleri ve doğal flora bozulmadığı sürece akıntıda enfeksiyonla sık karşılaşılmaz. Bunun için çamasırlar pamuk veya yünlü olmalı, pedler sık değiştirilmeli, tuvalette temizlik önden arkaya yapılmalıdır.
Gebelik, sık antibiyotik kullanımı ve diyabette özellikle kandidal vajinit izlenir. Bakteriyel vajinozis ve trikomonas vajinitide diğer vajinit nedenleridir.
Menopoz
En sık ateş basması şikayeti ile gelen hastalarımıza hormon tedavisi, mutlaka tüm rutin sağlık kontrolleri (smear, mamografi, kemik dansitometri, tüm batın ve vajinal ultrasonu, kan tetkikleri) sonrasında riskler anlatılarak verilir. Eskiden rutin olan hormon alımı artık sadece ateş basması endikasyonunda verilir olmuştur. Erken yaştaki menapozda kardiovasküler hastalıktan ve osteoporozdan korumak amacıyla hormon tedavisi gündeme gelir.
Over Kistler
En sık rastanan basit kistlerdir. Genelde hormonal nedenlerle oluşur ve şikayete neden olmayabilir, büyükse karında şikinlik ağrı yapabilir. Kistin sapından kendi etrafında dönmesine torsiyon denir, acil cerrahi gerekir. Torsiyon riski büyüklükle arttığı için büyük basit kistlerde cerrahi planlanabilir.
Endometrioma infertilite, kronik pelvik ağrı ve karın içi yapışıklıklara neden olabilen çikolata kistleridir.
Dermoid kistlerde overde rastlanan ve cerrahinin planlandığı kist grubudur.
Kist cerrahilerinde laparaskopik cerrahi tercihdir.
Myom
Halk arsında ur olarak bilinen rahimin iyi huylu kitlesidir. Rahimde yerleştiği yere göre ve büyüklüğüne bağlı olarak şikayetlere yol açar. En sık kanama şikayeti yaratır buna bağlı derin kansızlıklar izlenir. Büyüklüğüne bağlı olarak yarattığı bası idrara sık çıkma ve kabızlığa neden olur. Küçük boyutta olup hastada şikayet yaratmıyorsa takip edilir. Büyük olması buna bağlı şikayetlere yol açması durumunda, aşırı kanama, infertilite, gebelik kayıplarına neden olduğu durumlarda hastanın yaşı, gebelik isteğine göre cerrahi prosedür belirlenir.
Amenore ( Adet Olamama )
Bu durumda yaşa bağlı tanı için gidilecek yollar farklıdır. Hiç adet olmamış kişide tanı genital sistem anomalilerini içeriyorsa genetik inceleme yapılır. Genital sistem normal ise beyinden yumurtalığa kadar olan yol değerlendirilir. Ancak daha önce adet olmuş bir bayanda ilk akla gelen gebelik durumudur. Gebe değilse hormonlar değerlendirilir.
Aşırı ve Düzensiz Adet ( Anormal Uterin Kanama )
Adelosan dönemde beyin yumurtalık arasında ilişki oturana kadar olabilir.Doğurganlık çağında gebelik testi mutlaka yine ihmal edilmemelidir. En sık nedenler myom polip, endometrial hiperplazi olarak bilinen rahim duvar kalınlaşması, rahim içi araç, endometrit denen rahim duvar iltihabıdır. Hasta 35 yaş üzeri ise rahim duvarından biobsi ve smear alarak kanser gibi nedenle olabilecek kanamaları ekarte etmeliyiz.
Menopoz da ise ençok neden rahim duvarı incelmesi olarak bilinen atrofi olsada smear ve rahim duvarından patolojik tanı için biobsi alınmalıdır.
-
Prp nedir?
PRP “platelet rich plazma-platelet yönünden zenginleştirilmiş plazma uygulaması” adı verilen tedavi yönteminin kısaltılmış ismidir. Bu uygulamada kişiden alınan küçük miktardaki kan özel bir tüpe konularak santrifüj edilir. Bileşenlerine ayrılan ve elde edilen az miktardaki “ platelet yönünden zenginleştirilmiş plazma” yine aynı kişiye enjeksiyon yolu ile geri verilir.
PRP UYGULAMASININ AMACI NEDİR?
Platelet veya diğer adı ile trombositler vücudumızdaki hasarlı dokunun onarımını ve doğal hallerine dönmelerini sağlamak için gerekli olan ‘büyüme faktörlerini’ yapısında barındıran kan bileşenleridir. Dokularımızda herhangi bir hasar oluştuğunda kanımız plateletleri bu dokuya toplayarak bir onarım süreci başlatır. PRP uygulamasının amacı ise bu hedef dokuya kan dolaşımı ile taşınabilecek olandan çok daha fazla sayıda plateleti verebilmektir. Böylece hasarlı dokunun onarımı da bu kadar hızla ve güçlü bir şekilde başlar ve daha çabuk sonuçlanır, çünkü PRP ile elde edilen plateletlerin yoğunluğu kandakinden 2-4 kat daha fazladır.
YENİ BİR YÖNTEM MİDİR?
PRP uygulaması diş implantları, estetik tıp, ortopedi, iyileşmeyen yara tedavisi gibi alanlarda hızla yayılmaktadır.
PRP NERELERDE KULLANILIR?
Yüz, boyun, dekolte bölgesi, eller, bacak içleri, kollar gibi vücut bölümlerinde:
• lazer-peeling gibi uygulamalardan hemen sonra, derinin hızla yapılanmasını sağlamak
• deride yılların ve UV ışınlarına maruz kalmanın sonuçlarını geriye döndürecek biçimde kırışıklıkların düzelmesini, çöküntülerin giderilmesini, esneklik ve parlaklığının yeniden kazanıldırılmasını sağlamak.
• İyileşmesi uzun süren yara, çatlak ve deri niteliğinin zarar gördüğü durumların kontrolünü sağlamak
• saç dökülmesinde tek başına kullanmak veya diğer tedavi seçeneklerinin etkisinin güçlendirmek
UYGULAMA NASIL YAPILIR?
Uygulamanın yapılacağı kişiden bir miktar kan alınır, santrifüj cihazında plateletleri ayrıştırılır. Ayrıştırılan platetletler kitteki tüpün içerisinde yoğunlaşıp birikir ve PRP denilen bir kan ürünü ortaya çıkar. Bu ürün dolgu, mezoterapi , fraksiyonel lazer sonrası gibi yollarla deriye uygulanır. Deriyi gençleştirici etkisi uygulamanın hemen sonrasında parlak ve canlı bir görünümle belirgin hale gelir.
PRP UYGULAMASINDA OLUMLU ETKİ NE ZAMAN GÖRÜLÜR?
Uygulamadan hemen sonra ciltte sağlıklı bir parlaklık ortaya çıkar daha sonra bu parlak görünümde biraz gerileme olur ancak 3 veya 4 uygulamadan sonra (yani 1 kür uygulandıktan sonra) kalıcı etki belirgin hale gelir.
KÜRLER TEKRARLANMALI MIDIR?
3-4 uygulamadan oluşan kürleri her 10-12 ayda bir tekrarlamak gerekir. Bu durumda ugulanan kürlerin etkisi kalıcı bir gençleştirici etkiye eşdeğerdir. Yani her 15 günde bir yapılacak 3 veya 4 uygulamadan oluşacak bir kür ortalama olarak her yıl tekrarlanmalıdır.
-
Üzüm Gebeliği-Mol Gebelik
Molar Gebelik nedir?
Molar gebelik plasenta dediğimiz bebeğin anne rahmine yapışan eşinde görülen bir anormalliktir.Bu hastalıkta bebeğin anneye yapışan villi denilen parmaksı çıkıntılarında şişme,ödem,su toplama meydana gelir .Parmaksı çıkıntılarda su kesecikleri oluşur ve görünümleri üzüm salkımını andırır.
Görülme sıklığı nedir?
Molar gebeliğin görülme sıklığı 1000’de 1 olmakla birlikte daha önce molar gebelik geçiren gebelerde görülme riski 10 kat artar.
Kaç türü vardır?
Molar gebeliğin iki türü vardır.
1)Komplet(Tam) ve ya Klasik mol:Bu durumda gebede yalnız bebeğin eşinde(plasenta) bulunan anormal dokulardan bulunur.Rahimde bebeğe ait hiçbir doku yoktur.Molar gebeliğin en sık görülen türüdür.Komplet mol de 46XX yani kız kromozom görülür fakat bu iki cinsiyet belirleyen kromozomda anormal olarak babadan geçmedir.
2)Parsiyel(Kısmi) mol:Gebede anormal plasenta gelişimi ile birlikte bebeğe ait dokularda bulunur.Parsiyel mol de genellikle polipoid kromozomal anormallikler baskındır ve çoğunlukla Triploidi görülür.Başka değişle normal bir yumurta hücresi iki spermle döllenir.Gebede bebek gelişmiş olsa da bebekteki genetik kusur nedeniyle yaşama şansı yoktur.
En çok kimlerde görülür?
1)İleri yaşlardaki anne adaylarında özellikle 40 yaş üstü
2)Genç yaştaki anne adaylarında özellikle 20 yaş altı
3)Sosyoekonomik seviyesi düşük gebelerde
4)Kötü beslenen kadınlarda
5)Uzakdoğulu ve Meksikalı kadınlarda
Belirtileri nelerdir?
1)Vajinal Kanama
2)Hiperemesis Gravidarum dediğimiz gebelikte görülen aşırı bulantı ve kusmadır.Genellikle tedaviye dirençli bir seyir izler.
3)Gebelik Hipertansiyonu özellikle gebeliğin ilk aylarında görülür.Genelde yirminci gebelik haftası sonrası gözlenir.
3)Hipertiroidi belirtileri görülür.Bunlar sıcak deri,taşikardi yani çarpıntı,tiroid bezinde büyüme olarak sayabiliriz.
4)Trofoblastik embolizasyon yani bu anormal dokuların anne kanına girerek solunum sistemine etki ederek oluşturdukları öksürük,nefes darlığı ,deride soluklaşma ve morarma gibi belirtiler.
5)Vajenden üzüm tanesine benzer keseciklerin gelmesi.
6)Yaygın damariçi kan pıhtılaşmaları
Bulgular nelerdir?
1)Gebelerin yarısından fazlasında rahim beklenen gebelik haftasından büyüktür. Bunun nedeni anormal dokunun daha hızlı çoğalması ve rahim içinede oluşan kanamalardır.
2) Vajinal gebelik muaynesinde rahim ayrıca çok yumşaktır.
3)Yumurtalıklarda çift taraflı 8cm ve daha büyük Teka Lütein kistlerinin görülmesi.
Tanı nasıl konur?
Hastanın şikayetlerinin dinlenmesi ve muaynesi sonrasında veriler değerlendirilir. Hasta ultrasonografik incelemeye tabi tutulur.Ultrasonda rahimiçinde çoklu ekoların oluşturduğu tipik kar fırtınası görünümü gözlenir.Ayrıca kanda gebelik haftasına göre aşırı artmış Beta HCG tanıyı destekler.
Tedavi nasıl yapılır?
Tanı kesinleştikten sonra hastalıkla ilgili komplikasyonlar gelişmeden rahim içindeki hastalıklı materyal boşaltılmalıdır.Rahim içindeki materyal boşaltılmadan hastaya kan sayımı ve biyokimyasal tahlililer yapılır.Rahim çok yumuşak olduğundan tahliye öncesi 1000ml sıvı içinde 10-20 ünite oxytocin verilerek rahmin tonusu artırılır.Hasta küretaja genel anestezi altıda hazırlanır.Önce Suction(vakum) Küretaj yapılarak rahim içindeki materyal hemen hemen tümüyle boşaltılarak patolojik tahlil için ayrı bir kaba konur.Sonra kalan materyali toplamak ve rahmi tamamıyla boşaltmak için dikkatli olarak Sharp yani keskin küretle küretaj yapılarak bu materyalde patoljik tahlil için ayrı kaba konur.Kanama kontrolü sonrası küretaja son verilir.
Tedavi sonrası takip nasıl yapılır?
1)Göğüs filmi küretaj öncesi mutlaka çekilir.Takiptede küretaj sonrası 4 ve 8 ‘inci haftalarda tekrarlanır.
2)Beta-HCG üç hafta üst üste negatif değer elde edilene kadar devam ettirilir.Sonra altı ay boyunca her ay,kalan altı aydada iki ayda bir toplam bir yıl tahlil tekrar edilir.Genellikle küretajdan ondört hafta sonra değerler normal değerine iner.Bu süre zarfında doğum kontrol hapıyla gebelik önlenir.Hastalık takibinde takip seyri böyle devam etmiyor,tedaviye direnç veya beta-hcg’de yükselme oluyorsa hastalığın kanser formu gelişip gelişmediği değerlendirilmelidir. Komplet(Tam) mol gelişen hastaların %20’de kanser formu gelişir.
-

Miyom
Miyom Nedir?
Rahmin düzkas hücrelerinden kaynaklanan selim yani iyi huylu tümördür. Kadın leğen kemiği içinde en sık görülen neoplazmdır.
Miyom oluşmasının sebepleri nelerdir?
Rahim düzkas hücrelerinden somatik mutasyonla geliştiği düşünülmektedir.
Translokasyon ve delesyon en sık kromozom 12’de görülür
Aynı rahimdeki her bir miyom farklı mutasyonlardan kaynaklanabilir
Miyomlarda hangi reseptörler bulunur?Östrojen ve Progesteron Miyom, endometrium ve myometriumdan daha fazla reseptöre sahiptir.
Miyomda reseptör konsantrasyonu nasıl değişir?
Adet döneminin ilk 18. gününde en fazla reseptör konsantrayonuna sahiptir.
Miyomlar rahmin hangi bölümlerinde bulunur?
İntramural – Miyometrium’un içinde
Submukozal – Endometrial boşluğa doğru büyüyen
Subserozal – Miyometriumdan karon boşluğuna doğru büyüyen
İnterligamenter – Broad Ligament içine doğru büyüyen
Parazitik – Karın içinde başka bir organdan beslenerek büyüyen
Pedanküle – Dar bir sapla miyometriuma bağlanıp karın boşluğuna, endometrium boşluğuna büyür
Miyom görülme oranı nedir?Üreme yaşlarındaki kadınların % 20 – 25 ‘de bulunur. Afrika ve Amerikalı kadınlarda daha fazladır.
Miyomların cerrahi müdahalelere etkisi nedir?
Histerektomi yani rahim alma ameliyatlarının üçte biri miyom nedeniyle yapılır. Miyomun neden olduğu diğer cerrahi müdahaleler; tanısal ve operatif laparoskopi veya histeroskopi, miyomektomi, tanısal küretaj. Menoraji olarak görülen anormal kanamalar miyomlarda görülen en sık semptomdur.
Miyomlar niçin anormal kanamalara neden olur?
Bu konuda çeşitli teoriler vardır.
Endometrial mukoza yüzey alanında artma, kanama artışına yol açar.
Miyomlar rahmin kasılmasını ve kanmayı azaltmasını engeller.
İntramural miyomlarda, myomlar endometrial venüllere baskı yaparak genişletir ve kanamayı arttırır.
Miyom ağrılara neden sebep olur?Bu konuda kesin neden bilinmemekle birlikte, neden olduğu düşünülen teorik nedenler vardır.
Karnöz kırmızı dejenerasyon : Miyomların içindeki kanamalar ve dejenerasyonlar akut kasık ağrısı, hafif ateş, hafif peritonial, belirtiler ve nadiren lökositoz oluşmasına neden olur.
Pelvik baskı : Miyomun makata ve mesaneye yaptığı baskı ile sık idrara çıkma, idrar kaçırma, tuvalete yetişmekte zorluk ve makata vuran ağrıya neden olur.
Miyomlar gebe kalmayı nasıl engeller?Döllenmeyi engeller : Kornual yani tüplerin rahme girdiği bölgede bulunan miyom her iki tübüde tıkayabilir.
Döllenen yumurtanın rahime yerleşmesini veya rahim içinde gelişmesini engeller : Döllenme olabilir fakat döllenen bu yumurtanın rahime yerleşmesini,oraya tutunmasını veya plasenta oluşturmasını özellikle submukozal miyomlar engeller.
Miyomlar gebeliğin miada ilerlemesini engeller : Miyomlar rahmin erken yani miada varmadan kasılmasını sağlayarak erken doğuma neden olurlar.
Miyomun gebeliğe olumsuz etkilerini nasıl engelleriz?Gebelik planlayan hasta gebe kalmadan önce doktoruna giderek gebelik öncesi muaynesini ve gerekli testleri yaptırmalıdır. Rahminde miyom saptanan hastanın doktoru tarafından değerlendirilerek miyomun gebelik için sakıncalı olup olmadığına karar verilmlidir. Gerekli görüldüğünde cerrahi müdahale ile miyom rahimden çıkarılır. Bazı durumlarda miyom gebeliği etkilemeyebilir ve operasyona gerek duyulmaz.
Miyom gebelikte hangi komplikasyonlara neden olur?
Normal doğum sırasında bebeğin doğum kanalına girmesini engelleyebilir. Bu durumda sezeryanla doğum yapmak gerekir.
Rahmin içine doğru veya yakın gelişen miyomlar rahimle beraber rahim ağzından vajene doğru sarkabilir, bu duruma rahmin inversiyonu denir.
Gebelikte miyomlar büyüyebilir. Bu büyüme sonrasında miyomun merkezinde kırmızı dejenerasyon denen bozulma başlar. Bu durum hastaya ağrıya neden olabilir.
Miyomlarda ani büyüme neyi gösterebilir?Leyomiyosarkom miyomların habis yani kanser halidir. Bu durum miyomu taklit edebilir. Miyom kontrollerinde eğer miyom hızlı büyüyorsa kanser yönünden değerlendirilmelidir.
Miyom olarak saptana kitlelerde kanser oranı nedir?
Miyom olarak patololojiye gönderilen örneklerin yaklaşık binde biri ile yüzde biri arasında kanser saptanır.Kanser ellili ve atmışlı yaşlarda daha sık gözlenir.
Belirtisi olmayan miyomların takibi nasıldır?
Seri muayneler ile büyüme oranı saptanır.
Ayrıntılı hikaye almakla yeni beliren semptomlar saptanır.
Miyomlar hızlı büyümediğinde yıllık veya altı aylık takipler ile izlenmektedir.
Hızlı miyom büyümesi gözlendiğinde takipler sıklaştırılmlıdır.
GnRH Agonistleri miyom ölçümlerini nasıl etkiler?GnRh salınmasını engel olarak, 2 haftalık kullanımdan sonra azaltır. Böylece yumurtalıklardan östrojen salınımını azaltır ve hipoöstrojenik durum oluştrur.
Miyom ölçülerini yaklaşık yüzde elli küçülmesini sağlar.
Miyomda küçültme etkisi 12. haftada maksimum olur, bu süreden sonra miyomda küçülme gözlenmez.
GnRH Agonistleri ile tedavinin yararları nelerdir?Adette kan kaybını azaltır.
Cerrahi öncesi kansızlığı azaltır.
Ameliyat sırasında kan kaybını azaltır.
Rahmin alınmasına ihtiyacı azaltır.
GnRH Agonistleri ile tedavi ne kadar sürdürülmelidir?Genel olarak yan etkiyi azaltmak için tedavi süresi altı aydan kısa sürmelidir.
GnRH Agonistlerinin yan etkisi nelerdir?
Hastalarda menopoz semptomlarına benzer şikayetler gözlenir.
Miyomektomi nedir?
Miyomların cerrahi olarak rahimden çıkarılmasıdır. Genellikle rahmin korunması ve çocuk beklentisi varsa kısırlığın önlenmesi için yapılır.
Miyomektominin yararları nedir?
Adette oluşan aşırı kan kaybını engeller.
Kasıklarda meydana gelen ağrıyı ortadan kaldırır.
Hastada miyom nedeniyle oluşan ruh halinde bozulmaları düzeltir. -

MİYOM (MYOMA UTERİ) NEDİR?
Miyomlar rahim ve rahim ağzında görülen, rahim yapısında bulunan düz kas dokusundan gelişen selim (iyi huylu) tabiatlı tümöral yapılardır. Halk arasında “ur” diye adlandırılır. Myomlar bir bezelye tanesi büyüklüğünden basket topu büyüklüğüne kadar değişebilen boyutlarda olabilir. Genellikle yuvarlak ve pembemsi renktedirler ve uterus (rahim) içinde her yerde bulunabilirler. Myoma uteri veya uterin fibroid diye adlandırılır. Rahimde bulunan myomların her birine myom nüvesi denir.
20-35 yaş arasındadaki kadınların %20’sinde görülür. Yaş ilerledikçe, myom insidansında da artma olmaktadır. 35 yaş üzerindeki kadınların yaklaşık %40’ında myom vardır. Myomlara en çok 35-45 yaş grubu kadınlarda rastlanır. Ergenlik döneminde görülmesi çok ender bir durumdur. Rahimde myom olmasına rağmen gebelik de oluşabilir. Bu durumda, gebeliğin erken dönemlerinde yani ilk 3 ayında myom büyür. Daha sonra küçülebilir, değişmeyebilir veya büyümeye devam edebilir. Bunu önceden kestirmek zordur. Menopoz döneminde de myom görülme sıklığı düşüktür ve doğurganlık yaşlarında myom tanısı almış çoğu kadında menopoza girdiklerinde myom nüvelerinde küçülme izlenir.
Yapılan histerektomilerin (rahmin alınması ameliyatı) en sık nedeni (%35) myomlardır.
Bir kadının rahminde bir tek myom olabileceği gibi (buna myoma uteri denir) birden fazla sayıda myom bir arada da bulunabilir.(buna uterus myomatosusdenir)
Miyom tipleri:
1-Subseröz myom
2-İntramural myom (myometrium içerisinde)
3-Submüköz myom (endometrial kaviteye doğru büyümüş)
En sık görülen myomlar intramural myomlardır. Uterusu global olarak tek bir intramural varsa buna Kugel myomu denir.
Bir subresöz myom uterusa sapla bağlı ise buna sağlı miyom denir. Subseröz myom ligamentum latum içerisine doğru büyümüşse buna intraligamenter myom adı verilir. Subseröz bir myom uterusla bağlantısını kesip başka bir dokuya bağlanıp oradan beslenmeye başlarsa buna parazitik myom denir. Servik içerisinden gelişen myomlara servikal myom denir.FIGO myom sınıflaması:
– Tip 0: Saplı submüköz myomdur, tamamı uterin kavite içerisindedir.
– Tip 1: %50’den fazlası endometrial kavite içerisinde, daha az kısmı intramuraldır.
– Tip 2: %50’den azı endometrial kavite içerisinde, daha fazla kısmı intramuraldır.
– Tip 3: Endometrioma bitişik intramural myomdur ancak intrakaviter uzanım göstermez.
– Tip 4: Myometriumun tam ortasında bulunan, endometrium veya serozayla ilişkisi olmayan myomdur.
– Tip 5: %50’den azı subseröz olan, daha fazlası myometrium içerisinde olan myomdur.
– Tip 6: %50’den fazlası subseröz olan daha azı intramural olan myomdur.
– Tip 7: Saplı subseröz myomdur.
– Tip 8: Servikal myom, parazitik myomlar bu gruba girer.Belirtiler:
Myomlar sıklıkla belirti vermezler. Rutin jinekolojik muayeneler sıraısnda tesadüfen tespit edilirler. Ancak; çoğu zaman büyüme ile orantılı olarak şu bulguları verebilirler:
Fazla adet kanamaları, adet düzensizliği (menoraji en sık belirtidir.)
Cinsel ilişki sonrası kanama
Adet arası dönemde ara kanama
Sık sık idrara çıkma
Karında büyüme veya şişlik
Adet dönemlerinde ya da cinsel ilişki sırasında kuyruk sokumuna doğru ağrı
Fazla miktarda kanamalara bağlı kansızlık
Tüplerin ya da rahmin ağzını kapayan myomlar infertiliteye (kısırlık) neden olabilirler
Submüköz myomlar infertiliteye neden olabilirlerBüyük myomlar barsaklara bası yaparak barsak içinde dışkının ilerlemesine engel olmak suretiyle kabızlığa neden olurlar.
Döllenmiş yumurtanın rahmin içinde gömülüp kalmasına engelleyici şekilde yerleşmiş myomlar tekrarlayan düşüklere neden olurlar.Myomların gelişiminin vücuttaki hormonlarla yakından ilgisi vardır. Örneğin menopoza girildikten sonra hormonlarda azalma olduğu için myomlar çoğunlukla küçülürler. Myom gelişiminden başlıca östrojen hormonu sorumlu tutulmakla birlikte son yapılan araştırmalarda progesteron hormonunun da etkili olduğu gösterilmiştir.
Miyom gelişimimi arttıran risk faktörleri:
– Siyah ırk
– Nulliparite (Doğum yapmamış olmak)
– Erken menarş (İlk adetin erken yaşta başlaması)
– Kırmızı etten zeBeslenme
– Obezite
– Alkol
– Ailesel yatkınlık
– HipertansiyonEgzersiz ve sigaranın myom gelişimini azaltan faktörler olduğu düşünülmektedir. Doğum kontrol hapları myom gelişimine karşı koruyucu etki gösterebilir.
Myom nüveleri bazen dejenerasyon denen değişikliklere uğrayabilirler. Bunlardan en sık (%65) görüleni hyalen dejenerasyondur. Yağlı dejenerasyon, kistik dejenerasyon, gebelikte sık rastlanan kırmızı dejenerasyon (karneoz dejenerasyon), menopoz sonrası sık görülen kalsifik dejenerasyon diğer dejenerasyon tipleridir. Gebelikte görülen kırmızı dejenerasyonlar şiddetli karın ağrısına neden olabilirler.
Teşhis:
Myomlar çok küçük değilse çoğunlukla musayene sırasında elle hissedilirler. Ultrason ile myomlar çok iyi bir şekilde görülebilir ve boyutları ölçülebilir. Bazen serviksten (rahim ağzından) vajene doğru ilerlemiş myomlar spekulum muayenesinde görülebilirler. Bazen CT, MR, SİS, HSG, laparoskopi gibi diğer tanı yöntemlerine ihtiyaç duyulabilir.Tedavi:
Myomlar genellikle küçük ve şikayete neden olmadıklarından tedavi gerektirmezler. Buna rağmen belirgin şikayet yaratanlar, doğurganlığı etkileyecek kadar büyüklükte olanlar veya kanser ya da benzeri habis (kötü huylu) tümörlerle karışabilecek özellikte olanlar tedavi gerektirirler. Myomunuz eğer küçük ise 6 ay arayla kontrol muayeneleri yapılmalıdır. Myomun büyüme hızı böylelikle takip edilmiş olunur. Tedavi için hemen hemen her zaman ameliyat uygulanır. Çok başarılı ve yaygın kullanılan bir ilaç tedavisi henüz yoktur.İlaç olarak bir hormon olan GnRH Anologları nadir olarak kullanılmaktadır. Bunlar geçici olarak menopoz yaratırlar ve bu sayede myomların geçici bir süre için küçülmesini sağlarlar. Fakat etki kalıcı olmaz. Özellikle büyük myomlarda ameliyattan önce verilirse myomun küçülmesini ve ameliyatın daha kolay olmasını sağlayabilir. Fakat bunun yanında küçük myomların daha da küçülmesini ve ameliyat sırasında gözden kaçmasına sebep olabilir ve myomların ameliyatta uterus duvarından ayrılmasını güçleştirebilir.
Diğer nadiren ve daha çok araştırmalarda uygulanan ilaçlar: GnRH agonistleri, GnRH antagonistleri, mifepriston, danazol, gestrinon, selektif östrojen reseptör modulatörleri, selektif progesteron reseptör modulatörleri, levonorgesterol içeren RİA (mirena)
Myomektomi ameliyatı:
Myomun uterus (rahim) duvarında basitçe sıyrılarak çıkartılması işlemidir. Laparoskopik yada açık olarak yapılabilir. Çocuk isteyen kişilerde rahmin korunmasını sağlayan bir yaklaşımdır. Myomektomi ile myomları alınmış bir kişide 5 yıl içerisinde tekrar myom oluşma riski %50-60 kadar bulunmuştur, bunların dörtte birinde (%10-15) tekrar ameliyat gerekmiştir. Bu işlem uterus duvarında incelmeye neden olabileceğinden sonraki gebeliklerde normal (vajinal) doğum yerine sezeryan tercih edilmek zorunda kalınır. Myom çıkartıldıktan 6 ay sonra hasta arzu ederse gebeliğe izin verilir.Histerektomi ameliyatı (Rahmin alınması) :
Hızla büyüyen yakınmalara yol açan myomları olan, ileride gebelik düşünmeyen hastalarda uygulanan bir yöntemdir. Rahim myomla beraber tamamen alınır. Hastanın menopoza girmesini önlemek için yumurtalıklar alınmadan bırakılabilir.Myomların tedavisi için çoğunlukla ameliyat uygulanmakla birlikte yapılan çalışmalar ve araştırmalar bazı yeni tedavi yöntemlerinin uygulanmasını sağlamaktadır. Bunlara örnek olarak ülkemizde de uygulanan uterin arter embolizasyonu veya uterin arter oklüzyonu veya myoliz gibi yöntemler verilebilir.
UTERİN ARTER EMBOLİZASYONU rahme (uterusa) kan götüren atar damarların özel tekniklerle tıkanması işlemidir. Uterin arter embolizasyonu ile myomlara giden kan azalır ve bu sayede myomlar küçülür. Ameliyat lokal anestezi ile damardan girilerek yapılır, karın açılmaz.
Daha yeni ve henüz araştırma aşamasında olup ülkemizde uygulanmayan bir yöntem de “MR Eşliğinde Uygulanan Odaklanmış Ultrason Sistemi (MR Guided Focused Ultrasound)” yurtdışındaki ismi “ExAblate® 2000 System” dir. Bu yöntemde magnetik rezonans görüntüleme (MR) ile myomların yeri görüntülenerek ultrason dalgaları ile myomda doku yıkımı yapılmaya çalışılır. Hasta ameliyat edilmeden dışarıdan yapılan bir yöntemdir. Rahim alınmadığı için çocuk istemi olan hastalarda uygundur.
Doğumdan Sonra Myomlarım Küçülür Mü?
Myomlar doğumdan sonra rahmin kanlanması azalacağı için ve hormon seviyeleri düşeceği için çoğunlukla küçülür ancak her zaman küçülmeyebilir.Miyomlar kansere dönüşebilir mi?
Myomlar kanser değildir, iyi huylu (benign) tümörlerdir. Kansere dönüştüklerine dair herhagi bir kanıt yoktur.Miyomlar ameliyattan sonra tekrar oluşur mu?
Myomların oluşmasında genetik faktörler çok önemlidir. Bu yüzden myom üretmeye yatkın bir rahim (uterus) tekrar myom üretebilir. Ameliyatta myomların tamamı alınsa bile tekrar yeni myomlar oluşabilir. Ayrıca ameliyatta tüm myomların alındığı düşünülebilir ama gözle farkedilmeyecek kadar küçük myomlar uterus içerisinde olabilir ve bunlar ameliyattan sonra zamanla büyüyüp farkedilir hale gelebilir. Büyük bir kaç myomu olanlara göre küçük çok sayıda myomu olanlarda tekrarlama riski daha fazladır. Ortalama tekrar myom oluşma oranı %15 kadardır. -

Adet Öncesi Gerginlik
Adet kanaması yaklaşırken kadınların %75′inde değişen hormon düzeylerine bağlı olarak bazı şikayetler ortaya çıkar.Bu kadınların yarısında yakınmalar hafiftir ve kişinin günlük yaşantısını etkilemez. Diğer yarısında ise depresyon da dahil olmak üzere çok daha ciddi şikayetler ortaya çıkar. (Premenstrüel Sendrom, PMS)
Adet kanaması yaklaşırken kadınların %75′inde değişen hormon düzeylerine bağlı olarak bazı şikayetler ortaya çıkar.Bu kadınların yarısında yakınmalar hafiftir ve kişinin günlük yaşantısını etkilemez. Diğer yarısında ise depresyon da dahil olmak üzere çok daha ciddi şikayetler ortaya çıkar. Premenstrüel şikayetler fizyolojik ya da psikolojik olabilir ve kültürel farklılıklardan etkilenebilir. PMS hem fizyolojik hem de psikolojik olayların bileşkesidir. Çalışmalar değişik kültürlerden gelen kadınlarda farklı şikayetlerin ortaya çıktığını göstermektedir. Uzakdoğulu kadınlarda en sık rastlanılan şikayet ağrı iken gelişmiş batı toplumlarında depresyon en sık karşılaşılan bulgudur. Kişinin sosyal yaşamını olumsuz etkileyen ve her ay görülen yakınmalar kadının kendine olan güvenini yitirmesine dahi neden olabilir.
Fiziksel belirtiler
PMS bulguları veren kadınların hemen hemen hepsinde memelerde hassasiyet ve hafif geçici kilo artışı saptanır.Diğer belirtiler ise sindirim sitemi bozuklukları, baş ağrısı, döküntüler, kas ve eklem ağrıları, halsizlik, diş eti kanamaları, çarpıntı, denge bozuklukları, sıcak basmaları, ses ve kokulara aşırı hassasiyet, ajitasyon, uykusuzluk olarak sayılabilir. Adet kanamasının ağrılı ya da fazla olması yani dismenore PMS olarak değerlendirilmez.Duygusal belirtiler
Duygusal hipersensitivite PMS de çok sık görülür. depresyondan endişeye ve aşırı sinirliliğe kadar pek çok değişik duygu durumu olabilir. Bazı kadınlarda hafif hafıza kaybı görülebilir. Konsantrasyon bozukluğu PMS’de nadir olmayan bir durumdur. Bazı kadınlarda görülen depresyon hali, huzursuzluk ve gerginlik tablosuna premenstrüel disforik bozukluk (PMDD) adı verilir.Nedenleri
PMS nedenlrini bulmaya yönelik çalışmalar bu tablonun altında yatan faktörleri tam olarak ortaya koyamamıştır.Ancak bazı teoriler mevcuttur. Ovülasyonu baskılayan bazı hormonların verilmesi halinde PMS belirtilerinde gerileme olmaktadır. Buna göre üreme hormonları PMS’ye neden olabilir, ancak bu rolün ne olduğu açıklanamamıştır. PMS’nin bu hormonlar ile sinirlerde iletimi sağlayan bazı maddelerin ortak hareket etmesi sonucu ortaya çıktığı yönünde güçlü bulgular vardır. En çok suçlanan maddeler GABA ve serotonin adı verilenlerdir. Bazı araştırmacılar ise kalsiyum ve magnezyum dengesindeki bozukluğun PMS tablosuna yol açtığına inanmaktadırlar. Bu iki mineralin vücuttaki dağılımı sinir hücreleri arasındaki iletişimi etkileyerek tabloya neden olabilir. Bu araştırmacılar PMS’li kadınlarda magnezyum eksikliği ya da kalsiyum fazlalığının şikayetleri yarattığını öne sürmektedirler. PMS etiyolojisinde öne sürülen bir diğer neden de stress hormonlarıdır.Bu hormonların fazlalığı şikayetlerin daha yoğun yaşanmasına neden olabilir. PMS etiyolojisinde vücutta salgılanan hemen hemen tüm hormon ve maddeler suçlanmaktadır. Ancak kanıtlanmış bir neden bulunamamıştır.Kimlerde görülür
PMS tüm dünyada bütün kültürlerde rastlanılan bir durumdur.Yapılan bir çalışmada kadınların %88′inde değişik düzeylerde PMS bulgularına rastlanmıştır. Yaş arttıkça şikayetlerin şiddeti azalmakta ancak çocuk sayısı ile birlikte şiddet artmaktadır.Annesinde PMS olan kadınlarda da şikayetlere daha sık rastlanmaktadır. PMS bazı hastalıkların da şiddetini arttırabilir. Örneğin migreni olan kadınlarda atakların büyük bir kısmı adet öncesi döneme rastlamaktadır. Yine şeker hastalarında kan şekeri düzeyleri ve insülin ihtiyacı adet öncesi dönemde değişiklikler gösterir. Astım atakları daha sık görülür ve pekçokkronik hastalık alevlenmeler gösterir. Bu dönemde kişinin çevresi ile olan uyumu bozulur işte veya evde ilişkide bulunduğu kişiler ve çocukları ile arası bozulabilir. Ergenlik dönemindeki genç kızlarda intihara olan eğilim artabilir. Yeme bozukluklarına rastlanabilir.Tanı
PMS tanısı pozitif bulgulara dayanmaz. Tanı için en güvenilir yol 2-3 ay süre ile şikayetleri kaydetmek ve şiddetlerini skorlamaktır. Şikayetler fiziksel ve ruhsal olarak ayrılmalı ve ne zaman başlayıp ne zaman bittiği düzenli şekil de kaydedilmelidir.Tedavi
PMS nedeni tam olarak bilinmediği için tedavisi de kesin değildir. Bu konuda çok değişik tedavi yaklaşımları mevcuttur.
Diyet: Azar azar ve sık sık yemek yemenin şikayetleri azalttığı yönünde raporlar vardır.Adet öncesi dönemde taze meyve ve sebze tüketilmesi, kırmızı et ve donmuş yağlardan uzak durulması, içinde katkı maddesi içeren besinlerin tüketilmemesi bazen yararlı olabilmektedir. Aynı şekilde kafein ve alkol tüketiminin azaltılması da faydalı olabilmektedir.Egzersiz: yapılan bir çalışmada egzersiz yapmayan kadınlarda PMS’ye daha sık rastlandığı bulunmuştur. Hergün yapılan 30 dakikalık bir yürüyüş yararlı olabilir.
Kalsiyum ve Magnezyum: Günlük 1200 mg kalsiyum alımının 3 ay sonunda şikayetleri yarı yarıya azalttığını bildiren bir çalışma vardır. Bazı kadınlarda ise magnezyum desteğinden fayda sağlanmıştır.Ancak bu konuda kesin bulgular henüz yoktur.Vitaminler: A, E ve B6 vitaminlerinin PMS’ye neden olduğu ileri sürülmüş olsa da kesin olarak kanıtlanmış bir bulgu yoktur.
Diğer tedavi seçenekleri arasında seratonin metabolizması ile ilgili ilaçlar, hormon ilaçları, antidepresan ve anksiyete gibi psikiyatrik ilaçlar, idrar söktürücüler, erkeklik hormonları sayılabilir ancak bunlardan hiçbirinin kesinleşmiş faydası yoktur.
Diğer nadir tedavi yaklaşımları arasında ise psikoterapi ve akupunktur bulunur. -

Kürtaj Nedir? Nasıl Yapılır? Fiyatı Nedir?
İstenmeyen gebeliğin sonlandırma işlemi olan kürtaj ciddi bir tıbbi müdahaledir. Yasal prosedürlere ve tibbi kuralla uymak gereklidir.
Hastalarımın konforu için hafif bir genel anestezi altında ve ultrason eşliğinde kürtaj işlemini yapmayı tercih ediyorum. Hasta güvenliği ve bilgi mahremiyeti ise ençok dikkat ettiğimiz konudur.Kürtaj kaç aya kadar yapılır?
Kürtaj 10.gebelik haftasına kadar yasaldır. Bu on haftalık süre son adetin 1.günü ile başlar.Kürtaj fiyatları ne kadardır?
Kürtaj fiyatı gebeliğin kaç hafta olduğu, hastaya yapılacak müdahale, anestezi tipi, hastane fiyat politikasına göre .değişir. Muayene olmak buna cevap alacağınız en kısa yoldur.Sağlık ocağı veya ailemizin haber olur mu?
Hayır kesinlikle olmaz bilgi mahremiyeti en değer verdiğimiz hasta hakkıdır. Bu konuda hassasiyetimiz çok fazladır.Kürtaj kaç defa yapılır?
Sayı sınırı olmasa da kürtaj korunma yöntemi değildir, bir cerrahi işlemdir.Kürtaj sonrasında kısırlık olur mu?
hayır, kürtaj kısırlığa sebep olacak bir müdahale değildir.Kürtaj sonrasında ilk adet ne zaman başlar?
Kürtajdan sonra yaklaşık 30-40 gün sonra ilk adet görülür.Kürtajı nerede yaptırabilirim?
Kürtaj işlemi hastanede kadın hastalıkları ve doğum uzmanları tarafından yapılmaktadır. Kürtaj olacağınız merkezdeki uzmanın deneyimi, tecrübesi ve merkezin gerekli aletler, sterilizasyon açısından kapasitesi önemlidir.Düşük hapı veya iğnesi nedir?
Halk arasında bu isimle anılan çeşitli hormonlar içeren ilaçlar vardır. Fakat bunlar genelde düşüğe neden olmaz, hasta ara kanam görür gebelik genelde devam eder ve hastada bunu fark etmez. Dolayısı ile asıl yapılması gerekli olan tıbbi müdahaledir.Düşükten sonra kürtaj yapılması şart mıdır?
Eğer bütün gebelik materyali tamamen düşmemişse ve parça kalmışsa, kanama varsa kürtaj gereklidir. Gebelik materyali tamamen düşmüşse ve kanama yoksa kürtaj yapılmayabilir.İkinci veya üçüncü kere kürtaj olmak riskli midir?
İlk kürtajda olduğu kadar nadir riskler ikinci ve üçüncü kürtajlarda da vardır. Ekstra başka bir risk taşımaz.Bakirelerde kızlık zarı bozulmadan kürtaj yapılabilir mi?
Kızlık zarı çok geniş olanlarda mümkündür.Tecrübeli bir kadın doğum uzmanı genel anestezi ve uygun ekipmanla bunu yapabilir.Kürtaj olduğum sornadan anlaşılabilir mi?
kesinlikle anlaşılmaz. İşlemden hemen sonra bile Kadın doğum hekiminin dahi anlaması çok zordur. .Kürtaj videosu ve görüntüleri izlemek uygun mudur?
Hastalara bu tür girişimsel işlemlerle ilgili video ve görüntüleri izlemelerini genellikle önermeyiz Sadece korkunun artmasına neden olur.Kürtaj ağrı ve acı verir mi?
Uygun anestezi ile hiç ağrınız olmaz.Kürtaj için en çok kullanılan yöntem nedir?
Standart ve en kaliteli yöntem vakum küretajdır.Kürtaj işlemi ne kadar sürer?
15 dakikalık bir işlemdir. Kısa süreli bir uygulamadır.Bekarlar kürtaj olabilir mi?
Kanuna göre 18 yaşından büyük bekar bayanlar isterse kürtaj olabilir.Evli bayanlar kürtaj için eşlerinden izin almalı mı?
Evli kadınların eşinin rızası gereklidir..Kürtajdan sonra hastanede yatmak gerekir mi?
Kısa süreli gözlem yeterlidir. Hastanede toplam 1 saat geçirirsiniz.Kürtaj sonrasında kan uyuşmazlığı iğnesi yapılması gerekir mi?
6 haftadan önce kan akımı olmadığı için gerkli değildir. 6-10 hafta arsında ise evet olunmalıdır.Kürtajdan ne kadar sonra spiral takılır?
Kürtaj esnasında takılabilir ama tercihen 1 ay sonra takmak gereklidir.Kürtajdan ne kadar sonra banyo yapabilirim?
Kürtaj olduğunuz gün banyo yapılır.Kürtajdan sonra havuza veya denize girebilir miyim?
2-3 gün girmemek uygundur..Kürtaj İçin Gerekli Belgeler Nelerdir ?
Özel muayenehanelerde yasal kürtaj olmak için sadece nüfus cüzdanınızın yanınızda olması yeterlidir. Başkaca bir evrak yada belge istenmemektedir.