Çocuğunuzda doğumsal kalp hastalığı olması kalbinde yapısal bir problemle birlikte doğduğu anlamına gelir.
Çocuklardaki doğumsal kalp hastalıklarından bazısı basittir ve tedavi gerektirmez. Örneğin kalp boşlukları arasındaki bazı küçük delikler kendiliğinden kapanabilir. Çocuklarda görülen diğer doğumsal kalp hastalıkları daha karmaşık olup birkaç yıl içinde birkaç operasyon yapılması gerekebilir.
Çocuğunuzda doğumsal bir kalp hastalığı olduğunu öğrenmek şimdi ve ilerisi için çocuğunuzun sağlığı ile ilgili endişe duymanıza neden olabilir. Fakat çocuğunuzun hastalığı hakkında bilgi sahibi olmanız durumu anlamanızı ve ilerleyen ay ve yıllar içinde neler beklemeniz gerektiğini bilmenizi sağlar.
BELİRTİLER
Ciddi doğumsal kalp hastalıkları genellikle doğumdan hemen sonra veya yaşamın ilk birkaç ayı içerisinde ortaya çıkar. Belirti ve bulguları şunlardır:
Ciltte soluk gri veya mavi renk (siyanoz)
Hızlı nefes alma
Burun kanatlarının solunuma katılması (burun deliklerinin nefes alırken genişlemesi)
Nefes alırken hırıltı/hışıltı
Bacak, karın veya göz çevresinde şişlik
Kilo alma sorununada yol açan beslenme sırasındaki nefes darlığı
Daha hafif olan doğumsal kalp hastalıkları çocuğunuzda herhangi fark edilebilir bir belirti olmayacağından dolayı çocukluk çağının sonuna kadar tanı almayabilir. Daha büyük çocuklarda ortaya çıkabilen bulgu ve belirtiler şunlardır:
Egzersiz ve aktivite sırasında kolayca gelişen nefes darlığı
Egzersiz ve aktivite sırasında çabuk yorulma
El, ayak bileği ve ayaklarda şişlik
Ne zaman doktora gitmeli?
Ciddi doğumsal kalp hastalıkları genellikle çocuk doğmadan önce (fetal ekokardiyografi) veya doğduktan hemen sonra tanı alır. Yukarıdaki bulgu ve belirtilerin bebeğinizde olduğunu fark ederseniz doktorunuzu arayın.
Çocuğunuz büyürken hafif kalp hastalığının bulgu ve belirtilerini fark ederseniz doktorunuzu arayın. Doktorunuz size bu belirtilerin kalp hastalığına mı yoksa başka tıbbi bir duruma mı bağlı olduğunu söyleyecektir.
NEDENLERİ

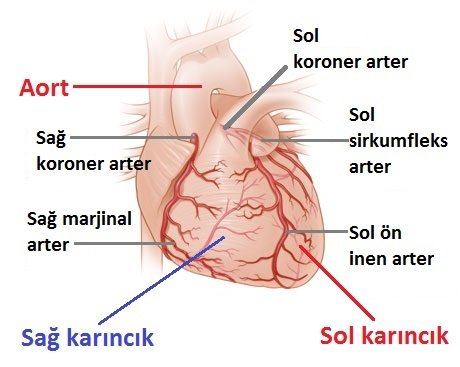
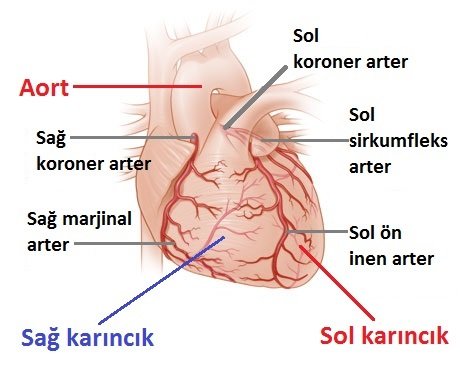
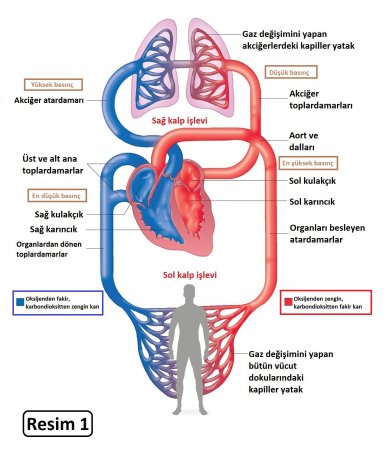
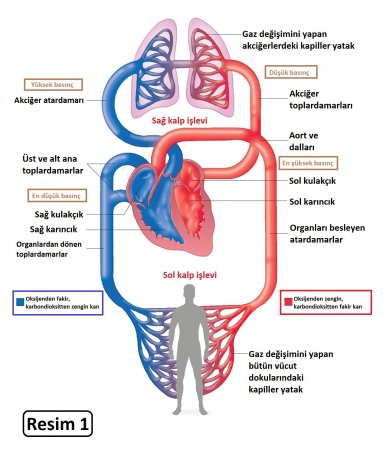
NORMAL KALP ANATOMİSİ
Kalbimiz ikisi sağda, ikisi solda olmak üzere 4 boşluktan oluşur. Esas görevini – vücuda kan pompalamak – yaparken sağ ve sağ taraflarını farklı görevler için kullanır. Kalbin sağ tarafı kanı pulmoner arter adı verilen damarlar ile akciğerlere gönderir. Akciğerlerde oksijenlenen kan pulmoner venler ile kalbin sol tarafına geri döner. Daha sonra kalbin sol tarafı kanı aorta ve vücudun geri kalan yerlerine pompalar.
Kalp hastalıkları nasıl oluşur?
Gebeliğin ilk 6 haftasında kalp şekil almaya ve atmaya başlar. Kalbe giren ve çıkan ana damarlar da gebeliğin bu kritik döneminde oluşmaya başlar.
Bebeğin gelişiminin bu noktasında kalp hastalıkları gelişmeye başlayabilir. Araştırmacılar bu hastalıklara tam olarak neyin neden olduğundan emin olmasa da genetik, bazı tıbbi durumlar, ilaçlar ve sigara gibi çevresel faktörlerin rol oynadığını düşünmektedirler.
DOĞUMSAL KALP HASTALIĞI ÇEŞİTLERİ:
Doğumsal kalp hastalıklarının birçok şekli vardır.
Sınıflandıracak olursak;
KALP DELİKLERİ: Kalp boşlukları veya kalbi terk eden ana kan damarları arasında delik olabilir. Bu delikler oksijence zengin kanın oksijen seviyesi düşük olan kan ile karışmasına neden olur. Delikler büyük olup fazla miktarda kan karıştığında, çocuğun vücudunda dolaşacak olan kan taşıması gerektiği kadar oksijen taşıyamaz.
Kanın yeteri kadar oksijenlenememesi çocuğun cildinin veya el tırnaklarının mavi renkte görünmesine neden olabilir. Akciğerlere oksijence zengin ve fakir kanın ikisinin de gitmesinden dolayı bebeğinizde nefes darlığı, irritabilite (huzursuzluk) ve bacaklarda şişlik gibi konjestif kalp yetmezliği bulguları da gelişebilir. Ventriküler septal defekt(kısa adıyla VSD) kalbin alt yarısındaki sağ ve sol boşluklar (ventrikül-karıncık) arasındaki deliktir.
Üst kalp boşlukları (atrium-kulakçık) arasında bir delik olduğunda ise buna atrial septal defekt(kısa adıyla ASD) denir. Patent duktus arteriyozus pulmoner arter (oksijence fakir kan içerir) ile aort (oksijence zengin kan içerir) arasında bir açıklığa neden olan hastalıktır. Komplet atrioventriküler septal defekt(kısa adıyla AVSD) ise kalbin ortasında bir deliğin olduğu durumdur.
AZALMIŞ KAN AKIMI: Kalp hastalığı nedeniyle kan damarları veya kalp kapakları daraldığında kalbin kanı pompalayabilmesi için daha fazla çalışması gerekir. Bu tip kalp hastalığının en yaygın şekli pulmoner stenoz(kısa adıyla PS) ‘dur.
Pulmoner arter ile sağ ventrikülden akciğerlere kan akımını sağlayan kapakta düzgün çalışmasını engelleyecek derecede ciddi bir darlık olduğu durumlarda meydana gelir. Obstrüktif defektlerin bir başka şekli aort stenozu(kısa adıyla AS) ‘dur. Bu durumda, sol ventrikülden aort ile vücuda kan gönderilmesini sağlayan kapak çok daralmıştır.
Daralan kapaklar kalp kasını daha çok çalışmaya zorlar, zamanla kalınlaşmaya ve kalpte büyümeye neden olur.
ANORMAL KAN DAMARLARI: Bazı doğumsal kalp hastalıkları kalbe gelen ve kalpten çıkan kan damarlarının düzgün oluşmaması veya olması gereken pozisyonda olmaması sonucu meydana gelir. Büyük arterlerin transpozisyonu(kısa adıyla BAT/TGA) adı verilen hastalık anormal kan damarlarının neden olduğu bir durumdur. Pulmoner arter ve aortun kalbin ters taraflarında olması ile meydana gelir.
Aort koarktasyonu denilen durum vücuda kan sağlayan ana damarın daralması sonucu meydana gelir. Aort koarktasyonu yüksek kan basıncına neden olur. Total pulmoner venöz dönüş anomalisi (TPVDA) akciğerlerden çıkan kan damarlarının kalbin yanlış bölgelerine bağlanması ile oluşur.
KALP KAPAK ANOMALİLERİ: Kalp kapakları düzgün şekilde açılıp kapanamadığında kan rahatça akamaz. Bu tip kalp hastalıklarının bir örneği Ebstein anomalisidir.
Ebstein anomalisinde sağ atrium ve sağ ventrikül arasındaki triküspid kapak kusurludur ve sıklıkla kan kaçırır. Bir diğer örnek ise pulmoner atrezi (PA) ‘dir. Pulmoner kapak yoktur, akciğerlere anormal kan akımına neden olur.
AZ GELİŞMİŞ KALP: Bazen kalbin ana kısımları düzgün şekilde gelişmez.
Örneğin hipoplastik sol kalp sendromu (HLHS), kalbin sol tarafı kanı vücuda yeterli şekilde pompalayabilecek kadar gelişmemiştir.
BU HASTALIKLARIN KOMBİNASYONU: Bazı bebekler birkaç kalp hastalığı ile birlikte doğar. Fallot tetralojisi(Tetralogy of Fallot-TOF) 4 ayrı defektin kombinasyonudur: kalp boşlukları arasındaki duvarda delik, sağ ventrikül ve pulmoner arter arasında kan geçişinde azalma, aortun kalp ile bağlantısında öne kayma (ata binen aort görünümü) ve sağ ventrikül kasında kalınlaşma.
RİSK FAKTÖRLERİ
Doğumsal kalp hastalıklarının çoğu çocuğun kalp gelişiminin erken evrelerinde meydana gelen sorunlardan kaynaklanır, nedeni ise bilinmemektedir. Fakat bazı çevresel ve genetik risk faktörleri rol oynayabilir.
Bunlar;
Rubella (Kızamıkçık, Alman kızamığı): Gebelik sırasında rubella geçirmek bebeğin kalp gelişminde sorunlara neden olabilir. Gebelikten önce doktorunuz bu viral hastalık için immünolojik testleri yapabilir ve bağışıklığınız yoksa aşılayabilir.
Diyabet: Bu kronik hastalık bebeğin kalp gelişimini engelleyebilir. Gebe kalmaya çalışırken ve gebelik sırasında diyabetinizi dikkatli şekilde kontrol altında tutarak riski azaltabilirsiniz. Gebelik (gestasyonel) diyabeti genellikle bebekte kalp hastalığı gelişme riskini artırmaz.
İlaçlar: Gebelik sırasında alınan bazı ilaçlar doğumsal kalp hastalıklarını da kapsayan doğum kusurlarına neden olabilir. Gebe kalmaya çalışmadan önce aldığınız tüm ilaçların listesini doktorunuza verin. Doğumsal kalp hastalığı riskini artırdığı bilinen ilaçlar arasında talidomid (Thalomid), akne tedavisinde kullanılan isotretinoin (Amnesteem, Claravis, Sotret), lityum ve valproat gibi havale (antiepileptik) ilaçları yer alır.
Gebelik sırasında alkol kullanımı: Doğumsal kalp hastalığı riskini artırdığından dolayı gebelik boyunca alkolden uzak durulmalıdır.
Sigara: Gebelik boyunca sigara içmek bebekte doğumsal kalp hastalığı olasılığını artırır.
Kalıtım: Doğumsal kalp hastalıkları bazen birden çok aile üyesinde görülür ve bu durum bazı genetik sendromlarla ilişkilidir. Fazladan bir 21. Kromozomun neden olduğu Down Sendromlu çocukların %50’sinde kalp hastalığı bulunur. 22. Kromozom üzerindeki genetik materyalin bir kısmının kaybı (delesyon) da kalp hastalıklarına neden olur. Fetal gelişim sırasında bazı hastalıklar genetik test ile tespit edilebilir. Doğumsal kalp hastalığı olan bir çocuğunuz varsa bir genetik danışman tarafından bir sonraki çocuğunuzda da olma olasılığı tahmin edilebilir.
KOMPLİKASYONLAR
Doğumsal kalp hastalığı ile meydana gelebilecek bazı komplikasyonlar şunlardır;
Konjestif kalp yetmezliği: Kalbin kanı vücuda pompalamasını zorlaştıran bu ciddi komplikasyon ciddi kalp hastalığı olan bebeklerde meydana gelebilir. Konjestif kalp yetmezliği bulguları arasında hızlı nefes alma, çoğunlukla nefes darlığı ve yetersiz kilo alımı bulunur.
Büyüme ve gelişmenin yavaşlaması: Daha ciddi kalp hastalığı olan çocuklarda büyüme ve gelişme normal çocuklara göre daha yavaştır. Aynı yaştaki diğer çocuklardan daha küçük olabilir ve eğer sinir sistemi etkilenmişse diğer çocuklardan daha geç yürümeye ve konuşmaya başlar.
Kalp ritim bozuklukları: Kalpteki ritim sorunları doğumsal kalp hastalığının kendinden veya doğumsal kalp hastalığını düzeltmek amaçlı yapılan ameliyatlar sonrası gelişen skardan (yara izi) kaynaklanabilir.
Siyanoz: Çocuğun doğumsal kalp hastalığı oksijence zengin ve fakir kanın kalpte karışmasına neden oluyorsa çocuğun cildinin gri-mavi renk almasına yol açar. Buna siyanoz adı verilir.
İnme (felç): Yaygın karşılaşılan bir durum olmasa da bu komplikasyon, doğumsal kalp hastalığı bulunan bazı çocuklarda kalpteki bir delikten geçerek beyne ulaşan kan pıhtısına bağlı gelişir. İnme aynı zamanda doğumsal kalp hastalığını düzeltici bazı ameliyatların olası komplikasyonlarından biridir.
Psikolojik sorunlar: Doğumsal kalp hastalığı bulunan bazı çocuklar kendini güvensiz hissedebilir veya boyutlarından, aktivite kısıtlamalarından veya öğrenme güçlüklerinden dolayı duygusal sorunlar yaşayabilirler. Çocuğunuzun ruh halinden endişe ediyorsanız doktorunuzla konuşun.
Yaşam boyu takip: Doğumsal kalp hastalığı bulunan çocukların tedavisi ameliyat veya ilaçlarla bitmeyebilir.
Endokardit: Kalp hastalığı bulunan çocuklar artmış kalp dokusu enfeksiyonu (endokardit), kalp yetmezliği ve kalp kapak bozuklukları riski nedeniyle kalp problemlerine çok dikkat etmelidir. Doğumsal kalp hastalığı bulunan çocukların çoğunun yaşam boyu bir kardiyolog tarafından düzenli şekilde görülmesi gerekmektedir.
POLİKLİNİK RANDEVUSUNDA NELERE DİKKAT EDELİM
Çocuğunuzda yaşamı tehdit eden bir kalp hastalığı varsa doğumdan hemen sonra veya doğumdan önce gebelik sırasındaki rutin incelemeler ile tespit edilecektir.
Bebeklik veya çocukluk çağında çocuğunuzda bir kalp hastalığı olabileceğinden şüphe ederseniz doktorunuzla konuşun. Çocuğunuzdaki belirtileri tarif etmeye ve bazı kalp hastalıklarının kalıtsal olmasından dolayı detaylı ailede hastalık öyküsü vermeye hazırlıklı olun.
Doktor çocuğun annesinde doğumsal kalp hastalığı riskini artıran herhangi bir tıbbi durum olup olmadığını veya gebelik boyunca herhangi bir ilaç veya alkol kullanıp kullanmadığını öğrenmek isteyecektir.
Neler yapılabilir?
Kalp hastalığı ile ilişkili gibi görünmese bile çocuğunuzdaki tüm bulgu ve belirtileri not edin. Her bir belirtinin ne zaman başladığını not edin.
Çocuğun annesinin aldığı tüm ilaç, vitamin ve mineral listesini çıkarın.
Doktora sormak istediğiniz soruları not edin.
Poliklinik koşullarında genellikle görüşme zamanınız kısıtlıdır. Bu yüzden soruların bir listesinin oluşturmak zamanı daha iyi kullanmanıza yardımcı olacaktır.
Soru örnekleri:
Bu belirti ve bulgular aile öykümüz ile ilişkili midir?
Çocuğuma hangi testlerin yapılması gerekiyor? Bu testler herhangi bir özel hazırlık gerektiriyor mu?
Çocuğumun tedaviye ihtiyacı var mı? Varsa ne zaman?
En iyi tedavi seçeneği nedir?
Çocuğumda herhangi bir uzun dönem komplikasyonu gelişeceğini düşünüyor musunuz?
Olası komplikasyonları nasıl izleyebiliriz?
Başka çocuklarımda bu durumun meydana gelme olasılığı nedir?
Eve götürebileceğim herhangi bir broşür veya yazılı materyal var mı? Hangi internet sitelerini öneriyorsunuz?
Doktorunuzdan neler beklemelisiniz?
Doktorunuz size bazı sorular soracaktır. Bunları yanıtlamaya hazır olmanız üzerinde durmak istediğiniz konular için daha fazla vakit ayırabilmenize yardım edecektir.
Doktorların sıkça sorduğu sorular:
Çocuğunuzdaki belirtileri ilk ne zaman fark ettiniz?
Belirtileri tarif edebilir misiniz?
Bu belirtiler ne zaman ortaya çıktı?
Belirtiler devamlı mı, arada bir mi oluyor?
Belirtiler daha kötüye gidiyor gibi mi?
Ailenizde doğumsal kalp hastalığı olan biri var mı?
Belirtileri hafifletiyor gibi görünen herhangi bir şey var mı?
Çocuğunuz istenilen düzeyde büyüyormu?
TESTLER VE TANI
Muayenede kalp üfürümü duyulması ile kalp hastalığınden şüphelenilir. Üfürüm, kanın kalpte veya kan damarlarında anormal şekilde akması ile duyulan bir sestir. Doktor üfürümü stetoskopla duyabilir.
Çoğu üfürüm masum üfürümdür, yani herhangi bir kalp hastalığı yoktur ve üfürüm çocuğunuzun sağlığı için herhangi bir tehlike teşkil etmez. Fakat bazı üfürümler çocuğunuzda bulunan kalp hastalığına bağlı olarak kanın anormal şekilde akması ile duyulur.
DOĞUMSAL KALP HASTALIĞININ TANISI İÇİN HANGİ TESTLER YAPILIR?
Çocuğunuzda kalp hastalığı olma ihtimali varsa, doktorunuz çocuğun kalbinde bir sorun olup olmadığını belirlemek için bir takım testler isteyebilir. Ayrıntılı muayeneye ek olarak aşağıdaki testler yapılabilir;
Fetal ekokardiyografi: Bu test doktora çocuk doğmadan önce herhangi bir kalp hastalığı olup olmadığı konusunda fikir verir ve tedavinin daha iyi planlanmasına olanak sağlar. Bu test için ultrason kullanılır. Ultrasondan çıkan ses dalgaları bebeğin kalbinin bir görüntüsünü oluşturur.
Ekokardiyografi: Doğumdan sonra kalp hastalığı tanısı için ekokardiyografi yapılır. Kalbin görüntüsünü oluştumak için ultrason kullanır. Ekokardiyografi doktora kalbin hareketli görüntüsü izlenir, kalp kası, büyük damarlar ve kapaklardaki anormallikleri tespit edilir.
Elektrokardiyografi (EKG): Girişimsel olmayan bu test çocuğun kalbinin elektriksel aktivitesini kaydeder ve kalp hastalıkları veya ritim problemlerinin teşhis edilmesine yardım eder. Bilgisayara ve yazıcıya bağlı olan elektrotlar bebeğin göğsüne yerleştirilir ve kalbin nasıl çalıştığını gösteren dalgaları gösterir.
Göğüs filmi: Kalbin büyüyüp büyümediğini veya akciğerlere fazla kan gidip gitmediğini görmek için çocuğunuza göğüs filmi çekilebilir. Bunlar kalp yetmezliğinin bulgularıdır.
Pulse oksimetre: Bu test çocuğunuzun kanında ne kadar oksijen olduğunu ölçer. Çocuğunuzun parmak ucu üzerine yerleştirilen bir sensör ile kandaki oksijen seviyesi kaydedilir. Çok düşük oksijen seviyeleri çocuğunuzda bir kalp hastalığı olabileceğini düşündürür.
Kalp kateterizasyonu: Bu testte ince, esnek bir tüp (kateter) bebeğin kasık bölgesindeki bir kan damarından sokulur ve kalbe yönlendirilir. Ekokardiyografiye göre kalp hastalığının daha detaylı görüntüsünü verdiği için bazen kateterizasyon gerekli olmaktadır. Ek olarak tedavi amaçlı yapılan bazı işlemler de kalp kateterizasyonu sırasında yapılabilmektedir.
TEDAVİ VE İLAÇLAR
Doğumsal kalp hastalığının çocuğunuzun sağlığı üzerine uzun dönemde bir etkisi olmayabilir. Bazı durumlarda bu hastalıklar güvenli şekilde tedavi almadan gidebilir. Küçük delikler gibi bazı defektler çocuğunuz büyüdükçe düzelebilir.
Fakat bazı kalp hastalıkları ciddidir ve tespit edildikleri anda hemen tedavi edilmesi gerekir. Çocuğunuzdaki kalp hastalığının türüne bağlı olarak doğumsal kalp hastalıkları şu yöntemlerle tedavi edebilir;
Kateterle girişimsel işlemler: Bazı çocuk ve yetişkinlerin doğumsal kalp hastalıkları göğsü ve kalbi cerrahi olarak açmadan onarıma izin veren kateterizasyon teknikleri ile onarılır. Kateterizasyon kullanılan bu tekniklerde doktor bacak venine ince bir tüp sokarak kateterin röntgen görüntüleri yardımı ile kalbe gitmesini sağlar. Kateter defektin olduğu bölgede konumlandırıldığında, defekti onarmak için kateterden ince araçlar geçirilir.
Kateter işlemleri genellikle darlık bölgelerini ve delikleri onarmak için kullanılır. Atrial septal defekt gibi kalpteki deliği onarmak için kan damarları yolu ile bir kateter deliğe ulaştırılır. Kateterde şemsiye benzeri açılan ve bırakılan bir araç bulunur. Bu deliği kapatır ve zamanla aracın üzerinde normal doku gelişir. Pulmoner kapak stenozu gibi darlıkları onarmak için kateter darlık bölgesinde şişirilecek küçük bir balonla açılır. Böylece kanın akması için daha geniş bir alan yaratılmış olur.
Açık kalp ameliyatı: Bazı vakalarda kalp defekti kateterle onarılamayabilir. Bu durumda defekti kapatmak için ameliyat gerekebilir. Çocuğunuzun ihtiyaç duyduğu ameliyatın şekli defektin derecesine bağlı olarak değişir. Kalp delikleri gibi bazı doğumsal kalp hastalıkları için minimal girişimsel kalp ameliyatı bir seçenek olabilir. Fakat doğumsal kalp hastalıkları genellikle açık kalp ameliyatı ile düzeltilir.
Her iki ameliyat biçimi de geçici olarak kalbin durdurulmasını ve ameliyat sırasında kanın vücutta dolaşması için bir kalp-akciğer makinesi kullanımını gerektirir. Bu iki ameliyat arasındaki büyük fark; minimal girişimsel işlemde cerrahların kaburgalar aracılığı ile sadece küçük delikler açarak ameliyat yapabilmesi, açık kalp ameliyatında ise göğsün açılmak zorunda olmasıdır. Bu ameliyatlar büyük tıbbi işlemlerdir ve çocuğunuz için kayda değer bir iyileşme süresi gerekebilir.
Kalp nakli: Ciddi bir kalp hastalığı ameliyatla tedavi edilemediği durumlarda kalp nakli bir seçenek olabilir.
İlaçlar: Özellikle geç çocukluk ve yetişkinlik çağında tespit edilen bazı hafif doğumsal kalp hastalıkları kalbin daha etkin bir şekilde çalışmasına yardım eden ilaçlarla tedavi edilebilir. Bazı durumlarda ise doğumsal kalp hastalığı ameliyat edilemez veya tamamen onarılamaz. Bu vakalarda ilaç tedavisi bir seçenek olabilir.
Anjiyotensin dönüştürücü enzim (ACE) inhibitörleri, anjiyotensin II reseptör blokerleri (ARBs), beta blokerler olarak bilinen ilaçlar ve vücutta sıvı kaybını sağlayan ilaçlar (diüretikler) kan basıncını, kalp hızını ve göğüsteki sıvı miktarını düşürerek kalp üzerindeki stresin azalmasını sağlar. Düzensiz kalp atımları (aritmiler) için de bazı ilaçlar reçete edilebilir.
Bazen kombine tedavi gerekebilir. Buna ilaveten yıllar içinde bazı kateter veya cerrahi işlemlerin kademeli şekilde yapılması gerekebilir. Çocuk büyüdükçe diğerlerinin tekrarlanması gerekir.
UZUN SÜRELİ İZLEM VE KISITLAMALAR
Doğumsal kalp hastalığı olan bazı çocuklarda yaşam boyunca birden fazla işlem veya ameliyat gerekebilir. Kalp hastalığı olan çocuklarda sonuçlar çarpıcı şekilde iyileşse de çok basit defekti olanlar haricinde çoğu kişide tedavi düzeltici ameliyat sonrasında da devam etmektedir.
Yaşam boyu izlem ve tedavi: Çocuğunuza kalp defektini tedavi etmek için ameliyat yapılmışsa bile hayatının geri kalanında durumunun izlenmesi gerekir.Önce çocuk kardiyoloğu tarafından, daha sonra da yetişkin kardiyoloğu tarafından takip edilir. Doğumsal kalp hastalığı başka tıbbi sorunlara neden olarak çocuğunuzun yetişkin yaşamını etkileyebilir.
Çocuğunuz büyüdükçe kalp durumu ve devam eden tedavisi hakkında anımsatmalarda bulunmanız önemlidir. Çocuğunuzu kalp hastalığı ve hastalığı tedavi etmek amaçlı yapılan işlemler konusunda bilgi sahibi olması için cesaretlendirin.
Egzersiz kısıtlamaları: Doğumsal kalp hastalığı olan çocukların ailesi tedavi sonrasında yorucu oyunlar ve aktivitelerin risklerine yönelik endişe duyarlar. Bazı çocuklarda bazı egzersizlerin kısıtlanması gerekse de çoğu normal veya normale yakın aktivitelerde yer alabilir.
Doktor çocuğunuz için hangi aktivitelerin güvenli olduğunu size söyleyebilir.
Bazı aktiviteler açık şekilde tehlike arz ettiğinde çocuğunuzu yapamayacağı şeyler yerine yapabileceği diğer aktivitelerde yer alması için teşvik edin. Her çocuk farklı olsa da, doğumsal kalp hastalığı olan çoğu çocuk sağlıklı ve üretken yaşayarak büyür.
Enfeksiyonu önleme: Çocuğunuzdaki doğumsal kalp hastalığı tipine ve düzeltmek için yapılan ameliyatın şekline bağlı olarak çocukta enfeksiyonu önlemek için ilave tedbirler alınması gerekebilir. Doğumsal kalp hastalıkları kalbin iç yüzü ve kalp kapaklarının enfeksiyon (infektif endokardit) riskini artırabilir. Bu riskten dolayı çocuğunuzun geçireceği bir ameliyat veya diş işlemleri öncesi enfeskiyonu önlemek için antibiyotik kullanması gerekebilir. Yapay kalp kapağı gibi yapay materyal veya araçlar ile onarılmış kalp hastalığı olan çocuklarda enfeksiyon riski daha yüksektir. Geçen 6 ay içinde yapay bir araç konulması için ameliyat edilmiş çocuklar da yüksek enfeksiyon riski ile karşı karşıyadır. Çocuğunuz için koruyucu antibiyotik gerekip gerekmediğini özellikle diş tedavisi öncesi doktorunuza sorun.
HASTALIKLA YAŞAMA VE DESTEK
Doğumsal kalp hastalığı tedavisinden sonra bile çoğu ailenin çocuklarının sağlığı hakkında endişe duyması doğaldır. Doğumsal kalp hastalığı olan çoğu çocuk hasta olmayan çocukların yaptığı şeylerin aynısını yapabilse de çocuğunuzda doğumsal kalp hastalığı varsa aklınızda tutmanız gereken birkaç şey vardır. Bunlar;
Gelişimsel sorunlar: Ameliyat veya işlemlerden sonra doğumsal kalp hastalığı olan bazı çocuklarda iyileşme süresi uzun sürdüğü için yaşıtlarına göre gelişimsel olarak geride kalabiliyorlar.
Bazı çocuklardaki zorluklar okul yıllarına kadar sürebiliyor ve okuma-yazma öğrenmede zorluk yaşayabiliyorlar. Çocuğunuzdaki gelişimsel zorlukları yenmenin yollarını doktorunuzla konuşun.
Duygusal sorunlar: Gelişimsel sıkıntılar yaşayan çoğu çocukta okul çağına geldiğinde kendine güven azlığı ve bazı duygusal sorunlar yaşanabilir. Bu konuda doktorunuzla konuşmanız, aileler için destek grupları veya çocuk için bir terapist veya psikologla görüşülmesi yardımcı olabilir.
Destek grupları: Ciddi sağlık problemleri yaşayan bir çocuğa sahip olmak kolay değildir ve hastalığın ciddiyetine bağlı olarak çok zor ve korkutucu olabilir.
Aynı durumu yaşayan diğer aileler ile konuşmak sizi daha rahat hissettirebilir ve size cesaret verir.
KORUNMA
Çoğu doğumsal kalp hastalığının kesin sebebi bilinmediğinden bu durumlardan korunmak mümkün olamayabilir. Fakat aşağıdaki gibi çocuğunuzda doğum defektleri ve kalp hastalığı riskini azaltmak için yapabileceğiniz bazı şeyler vardır:
Rubella (Kızamıkçık, Alman kızamığı) aşısı yaptırın. Gebelik sırasında geçireceğiniz rubella enfeksiyonu bebeğinizin kalp gelişimini etkileyebilir. Gebe kalmadan önce aşılandığınızdan emin olun.
Kronik hastalıklarınızı kontrol altında tutun. Diyabetiniz varsa, kan şekerini kontrol altında tutmanız kalp hastalığı riskini azaltabilir.
Epilepsi gibi ilaç kullanmanızı gerektiren başka kronik hastalıklarınız varsa ilaçların risk ve faydalarını doktorunuzla konuşun.
Zararlı maddelerden uzak durun. Gebelik boyunca güçlü kokulu ürünlerle resim ve temizlik yapmayı başkasına bırakın. Ayrıca öncelikle doktorunuza danışmadan herhangi bir ilaç, bitkisel destek veya diyet desteği almayın. Gebelik boyunca sigara ve alkol kullanmayın.
Folik asit içeren multivitamin kullanın. Günlük 400 mikrogram folik asit alımının beyin ve omurilikle ilgili doğum defektlerini ve aynı zamanda kalp hastalığı riskini azaltmaktadır.