Tekrarlayan hırıltı- hışıltı, öksürük atakları, hele bir de nefes alıp vermede güçlük varsa; akla gelmesi gereken en önemli hastalıklardan birisidir.
“Astım” kelimesi, anne babalara korkutucu gelmekte; genellikle daha yumuşak bir ifade olan “allerjik bronşit” kullanılmaktadır. Hatta bazen anne babalar, “bizim çocuğumuzun hastalığı henüz astıma dönmemiş; allerjik bronşit” derler. Oysa her iki terim de aynı hastalığı ifade etmektedir.
Astım; diğer ülkelerde de olduğu gibi bizim ülkemizde de giderek artmaktadır. Bölgelere göre değişmekle birlikte ülkemizde yaklaşık her 10 çocuğun 1’i astımlıdır. Giderek de artmaktadır.
Astım, genetik bir yatkınlık üzerine, karşılaşılan bazı dış etkenlerin de kolaylaştırması ile ortaya çıkan, esas olarak solunum sistemini etkileyen bir hastalıktır. Çoğu, çocukluk döneminde ortaya çıkar.
Hazırlayıcı faktörler var mıdır?
Evet.
-Ailede astım veya başka bir allerjik hastalık öyküsü olması önemlidir. Örneğin anne veya babada astım varsa, çocukta olma ihtimali %20 oranında artar. Yine kardeşler, yakın akrabalar da bu ihtimali artırır.
-Solunum sistemini olumsuz etkileyen çevresel faktörler önemlidir. Bunların en önemlisi de sigara dumanıdır. Çocuğun yaşadığı evin hangi odasında olursa olsun, çocuk yokken bile içilse zararlıdır. Başka odada içmek, kapıyı kapatıp pencereyi açmak, dumanı havalandırma bacasına doğru veya pencereden dışarı üflemek çözüm değildir. Yine kirli hava ortamı, mikroplarla sık karşılaşma, bulaşıcı solunum sistemi hastalıkları birer risk faktörüdür.
-Allerjenlerle karşılaşma da önemlidir. Küçük yaştan başlayan allerjen teması, o allerjene erken dönemde duyarlılık gelişmesine, astım gelişmesine neden olur. Ev tozu akarları, polenler, hayvan tüy ve deri döküntüleri, küfler, bazen de daha az oranda gıdalar allerjen olabilir.
-Sık geçirilen enfeksiyonlar; zaman içinde astıma dönüşmez. Ancak her enfeksiyon, zaten var olan ama henüz ortaya çıkmamış olan astımı biraz daha belirginleştirir. Yani astımı tetikler.
Nasıl tanı konur?
-Bebeklikte sürekli veya tekrarlayan hışıltı, tekrarlayan bronşit-bronşiolit atakları, sık öksürük, gece yatınca gelen kuru öksürük şüphelendirir. Özellikle küçük bebeklerde 1 yıl içinde 3 kez veya daha fazla tekrarlayan bronşiolit; kuvvetle astım düşündürür. Daha büyük çocuklarda; tekrarlayan kuru öksürük, hırıltı, hışıltı, özellikle nefes verirken duyulan ıslık sesi gibi ötme, göğsünün inip kalkması gibi nefes zorlanması belirtileri hep astımı destekler. Ailenin vereceği öykü, hastanın muayene bulguları çoğu zaman tanı için yeterlidir. Ancak bazen ayrıntılı kan tetkikleri, röntgen, allerji testi, solunum fonksiyon testi gibi tetkiklere de başvurulabilir. Tetkiklerin bir amacı da astıma çok benzeyen bazı başka hastalıkların olup olmadığını araştırmaktır.
Tedavisi var mı?
Evet. Astım sözünün belki de en korkulan özelliği, kalıcı olup ömür boyu devam edeceğidir. Bu yanlış bir bilgidir. Bebeklikte astım tanısı koyulan çocukların % 20’si hiç tedavi edilmese bile iyileşir. Oysa iyi bir tedavi ile bu oran % 100’e yaklaşır. Çocuğun bünyesinin allerjik özellikte olması, göz rengi gibi kalıcı bir özelliktir. Yani o çocuk, ömür boyu allerjik bir bünyeye sahiptir. Oysa hastalık, tedavi edilebilen bir durumdur. Ancak tedavi bazen aylarca, yıllarca sürebilir. Aile ve hekim dayanışması ile, el ele verilerek inançla ve umutla tedavi sürdürülürse; başarı şansı çok yüksektir.
Nasıl tedavi olur?
Öncelikle sigara dumanı başta olmak üzere çevre kontrolü önemlidir. Kirli havadan olabildiğince uzak durmak, evde evcil hayvan beslememek, keskin kokulu parfüm kullanmamak, boya, cila kokusundan uzak durmak, enfeksiyonlardan korunmak; korunamadığında da tedavi olmak önemlidir.
Ayrıca allerji testi yapılarak belirlenmiş ev tozu akarı, polen gibi dış etkenlerden de sakınmak gerekir. Sakınma tedavinin büyük bir bölümüdür. Ancak yetmez.
İlaç tedavisi:
Tedavide iki grup ilaç kullanılır. Bir grubu; rahatlatıcı, diğer grubu da koruyucu ve tedavi edici ilaçlardır. Hastanın bulgularına ve hastalığın özelliklerine göre doktorunun seçeceği ilaçlarla tedavi devam eder. Bu tedavi değişkendir. Yani hastanın durumuna göre artırılır, azaltılır, kesilir, ek ilaç verilir. Bu durumları değerlendirmek için yine hastalığın ağırlığına göre belli aralıklarla kontrol edilir. Gerekirse haftada bir, ayda bir, birkaç ayda bir gibi aralıklarla kontrol ve tedavi ayarlanır. Tedavi edici ilaçlar içerisinde en önemlisi kortizon içeren ilaçlardır. Genellikle nefes yoluyla uygulanır. Doğru doz, doğru süre ve doğru kullanım ile yan etki riski sıfır kabul edilebilir. Yani korkmadan, güvenle kullanılmalıdır. İlaç tedavisinde en önemli konu da ilaçların hastaya göre ayarlanmasıdır. Hem çeşidi, hem dozu, hem süresi kişiye özeldir. Başkasının çocuğuna iyi geldi diye bir ilaç kullanılmaz. Veya bu konuyu anlamayanların korkutması ile de gereken ilaç kesilmez. En önemlisi ve iyisi, güven duyduğunuz doktorunuzla birlikte tedaviyi yürütmektir.
Aşı tedavisi:
Bir diğer tedavi de allerji aşısıdır. Aşı tedavisi de yöntemlerden birisidir. Ancak bu pek çok kişinin sandığı gibi 1 kez olup biten bir uygulama değildir. Sakınılması mümkün olmayan, nefes yolu ile vücuda giren allerjenlere karşı yapılır. Hastanın sadece o allerjenlere seçici allerjisi varsa yapılır. 3-5 yıl; ortalama 4 yıl süren bir tedavidir. Haftada bir, 15 günde bir, ayda bir gibi sürelerle uygulanır. Cilt altına veya dil altına uygulamaları vardır. Birlikte gerekli ilaçları kullanmaya da devam edilir. Allerji aşısı başlama kararı; mutlaka bir allerji uzmanı tarafından verilmelidir. Aşı ve ilaç ayarlaması allerji uzmanı tarafından başlanıp, hasta başka bir yörede yaşıyorsa, tedavi planı yaşadığı yerdeki bir doktorla işbirliği içinde devam ettirilebilir.
Ne zaman iyileşir?
Her çocukta farklı seyreder. Bazen bir tek atak olup, bir daha hiç tekrarlamaz. Bazen çok sık ataklarla başlayıp zaman içinde yatışabilir. Genel olarak hastalığın daha sık iyileştiği dçnemler; 3 yaş civarı, 7 yaş civarı ve ergenlik dönemleridir.
Ancak en önemli konulardan birisi; çocuğa hiçbir zaman hastalıklı çocuk psikolojisi yerleşmemelidir. Yaşıtlarının yaptığı her şeyi yapabilir. Beden Eğitimi dersine mutlaka girer; rapor verilmez.
Tam iyileşme gerçekleşmeyen o %5’lik gruba girerse ne olur?
Herhangi bir sorun olmaz. Erken başlanan tedavi sonucu; kalıcı bir hasar oluşması önlenmiş olur. Ancak zaman zaman ufak tefek şikayetleri olup astım ilaçları kullanması gerekebilir.


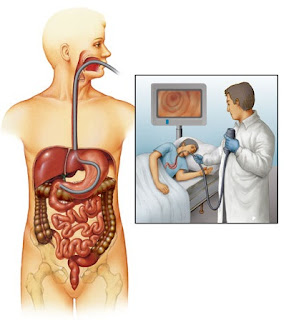 Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki (çapı 7 ve 9 mm) bir aletin ağız yolundan yerleştirilmesi şeklinde yapılan işlem sonunda hastanın yutağı, yemek borusu, midesi ve 12 parmak bağırsağı görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.
Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki (çapı 7 ve 9 mm) bir aletin ağız yolundan yerleştirilmesi şeklinde yapılan işlem sonunda hastanın yutağı, yemek borusu, midesi ve 12 parmak bağırsağı görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.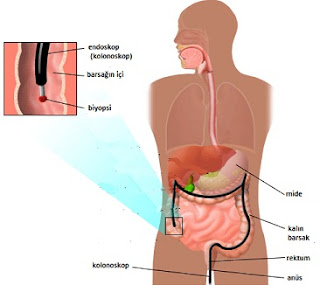 Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki bir aletin makat yoluyla yerleştirilmesiyle yapılan işlemle hastanın kalın bağırsağı ince bağırsakla birleştiği yere kadar görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.
Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki bir aletin makat yoluyla yerleştirilmesiyle yapılan işlemle hastanın kalın bağırsağı ince bağırsakla birleştiği yere kadar görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.

