Gebe kadınlarda, gebe olmayan kadınlarda görülen cinsel yolla bulaşan hastalıkların aynısı olabilir. Gebelik, kadını veya bebeğini bu hastalıklardan korumaz. Gebelik döneminde bu hastalıklardan biri bulaşmışsa hem anne hem de bebek için çok ciddi, hatta hayatı tehdit edici bir durum ortaya çıkabilir. Kadınların cinsel yolla bulaşan hastalıkların zararlı etkilerine karşı uyanık olmaları, kendilerini ve bebeklerini nasıl koruyacaklarını bilmeleri gerekir.
Cinsel yolla bulaşan hastalıkların gebe kadına ve bebeğe etkisi
Kadın, gebe veya değil benzer etkilerle karşı karşıya kalır. Rahim ağzı kanseri veya diğer kanserlere neden olur. Kronik hepatit,PID ( kasık içi iltihabı ), kısırlık gibi komplikasyonlar gelişebilir. Bu hastalıklar birçok kadında da sessiz seyredebilir.
Cinsel yolla bulaşan hastalıklar, gebe kadından bebeğine doğum öncesi, sırası veya sonrasında bulaşabilir. Bazıları (frengi gibi) plasentayı geçer ve rahim içindeki bebeği enfekte eder. Diğerleri (gonore, klamidya, hepatit-B, genital herpes ) anneden bebeğe doğum sırasında doğum kanalından bulaşır. HIV gebelik sırasında plasentayı geçerek bebeğe bulaşır. Diğerlerinden farklı olarak emzirirken de bulaşır.
Cinsel yolla bulaşan hastalığı olan gebelerin rahim içinde bebeği sarmalayan zarında yırtılma olur. Doğum sonrası, rahim içi enfeksiyonu oluşur.
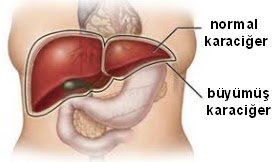
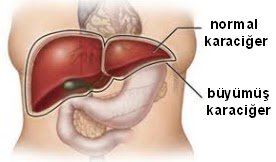
Cinsel yolla bulaşan hastalıkların en kötü etkileri: ölü bebek doğumu, düşük ağırlıklı bebek, konjoktivitis (göz enfeksiyonu ), pnomoni ( zatürre ), neonatal sepsis ( kan enfeksiyonu ), nörolojik bozukluklar, körlük, sağırlık, akut hepatit, menenjit, kronik karaciğer hastalığı, siroz.
Bunların çoğu, anneye uygulanan erken prenatal bakımla engellenir. Bunlar, erken gebelik döneminde cinsel yönden bulaşan hastalıklar yönünden laboratuvar testlerinin yapılması ve gerekirse doğuma yakın bu testlerin tekrarı şeklindedir.Enfeksiyonlar doğum sırasında saptanmışsa hasta tedaviye alınır.
Testler
Cinsel yolla bulaşan hastalıklar, her tür yaş, ırk, etnik köken, din, kültür ve sosyo-ekonomik düzeyden kadınları etkiler. Gebeler, ilk hekm ziyaretlerinde aşağıdaki cinsel yolla bulaşan hastalıklar yönünden incelenmelidir :
Klamidya
Gonore
Hepatit B
HIV
Frengi
Ek olarak, bazı uzmanlar, daha önce prematüre doğum yapmış kadınların bakteriyel vajinozis yönünden araştırılıp gerekirse tedavilerinin yapılmasını önerirler.
Gebeler, cinsel yolla bulaşan hastalıklarla ilgili testleri hekimlerine sormalıdırlar. Çünkü, bazı hekimlerce bu testler rutin olarak istenmemektedir. Şimdi daha yeni ve etkin testler yapılmaktadır. Kadına geçmişte test yapılmış bile olsa gebeliğinde bunlar tekrarlanmalıdır.
Gebelik sırasında tedavi
Klamidya, gonore, frengi,trikomonas ve bakteriyel vajinozis gebelik sırasında antibiyotiklerle tedavi edilip iyileştirilirler.
Viral olanlar (genital herpes ve HIV ) tedavi edilemezler. Ama antiviral ilaçlar herpeste uygun olup HIV ‘ da mutlaka gerekir.
Doğum sırasında genital herpes aktif ise bebeği enfeksiyondan korumak için sezeryan doğum tercih edilmelidir.
Sezeryan bazı HIV + kadınlarda da tercih edilebilir. Hepatit B (-) kadınlarda gebelik döneminde hepatit B aşısı yapılabilir.
Korunma
Korunmada en kesin yol cinsel temastan kaçınmaktır. Uzun süren, enfekte olmadığı testlerle de kanıtlanmış bir partner de korunmada etkindir.
Kondom, cinsel ilişki boyunca sürekli ve doğru kullanıldığında HIV bulaşma riskini azaltır. Ayrıca, gonore, klamidya ve trikomonas,genital herpes, frengi, HPV bulaşma riski de azalır. HPV ‘ ye bağlı hastalıkların da( siğil, rahim ağzı kanseri gibi ) oluşma şansı azalır.