Ürtiker deri yüzeyinde oluşan, etrafı kırmızı büyüklüğü birkaç milimetreden birkaç santimetreye kadar değişen, ortası sıklıkla soluk, kaşıntılı plaklar veya deri döküntüleridir. Ürtiker olarak tanımladığımız bu tablo genellikle 24-48 saat içinde solmakta ve cilt üzerinde iz bırakmamaktadır.
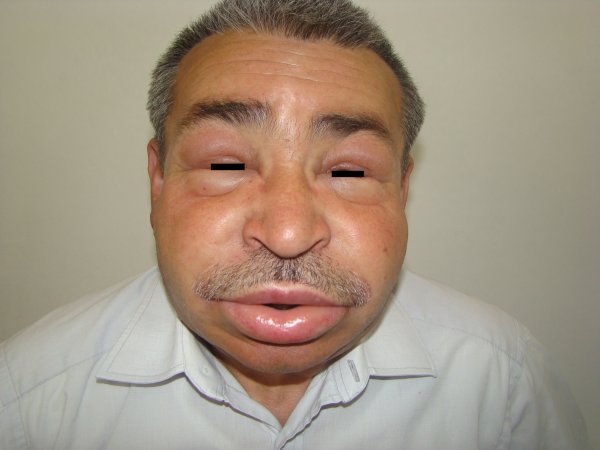
Ürtiker tek başına görülebileceği gibi yaklaşık olarak % 50 anjiyoödem olarak adlandırdığımız üzerine basıldığında çökme olmayan şişlik ile birlikte olabilir. Anjiyoödemle birlikte olduğunda cilt yüzeyi dışında cilt altı tabakları da etkilenmiştir. Anjiyoödem, genellikle dudak, dil, göz çevresi, el, ayak ve genital bölgeleri tutması önemlidir. Ayrıca kaşıntıdan çok basınç, yanma, ağrı hissi olur. Hastalar tarafından göz kapağında dudağında şişlik ile birlikte tüm vücutta olabilen kaşıntılı kırmızı deriden kabarıklık lezyonlar olabilir.
Ürtikeryal lezyonlar altı haftadan kısa sürüyorsa akut olarak tanımlanır. Lezyonlar 6 haftadan daha uzun sürüyorsa, kronik olarak tanımlanır.
Ürtiker/anjiyoödem, oldukça yaygın görülen bir deri reaksiyonudur. İnsanlarda yaşam boyu herhangi bir zamanda görülme riski % 15-25 arasında değişir. Hayatımız boyunca bir ürtiker atağı geçirme ihtimalimiz bulunmaktadır. Özellikle akut ürtiker genç erişkin ve çocuklarda daha sıktır. Kronik ürtikerse %1 gibi daha nadir görülür ve daha çok erişkinlerde ve bayanlarda görülür.
YETİŞKİNLERDE ÜRTİKER DÖKÜNTÜSÜ NASILDIR
Ürtiker deri yüzeyinde oluşan, etrafı kırmızı büyüklüğü birkaç milimetreden birkaç santimetreye kadar değişen, ortası sıklıkla soluk, kaşıntılı plaklar veya deri döküntüleridir.
Ürtiker döküntüsü genellikle vücudumuzun herhangi bir bölgesinde aniden oluşur. Deri üzerinde küçük kabarcıklar meydana gelebilir. Bu kabarcıklar ve kızarıklıklar toplu iğne başı kadar olabileceği gibi daha büyükte olabilir ve kaşıntılıdır. Kabartılar beyaz veya kırmızı renkte görülür.
Bazen çok az sayıda oluşur, ancak bazen de vücudun çeşitli bölgelerinde veya tüm vücudu kaplayacak kadar çok olabilir. Kabarcıklar sönmeye başladığında, etrafındaki kızarıklık kalabilir, daha sonra bu kızarık lekelerde yok olur ve cilt normale döner. Genellikle oluşan lezyonlar 24 saat ile 48 arasında iz bırakmadan kaybolur gider. Kızarıklık ve kabarıklık 24 saatten daha uzun süre kaybolmadan kalıyorsa ve kaybolurken hafif kahverengi iz bırakıyorsa, eklem ağrısı halsizlik ateş gibi diğer şikayetlerle birlikteyse ürtikerin alerjik sebeplerle olmadığını damarları etkileyen vaskülit gibi daha ciddi bir nedene bağlı olabileceğini düşünmek gereklidir.
YETİŞKİNLERDE ÜRTİKER BELİRTİLERİ NELERDİR ?
Her şey normal seyrederken hastaların çoğu genellikle anlam veremedikleri bir şekilde vücutta kaşıntı kızarıklık şikayeti başladığını söyler bazen uyandıklarında tüm vücutlarında kaşıntılı kırmızı deri döküntüleri olduğunu belirtir. Akut ürtiker olarak tanımladığımız deri döküntüleri kendiliğinden birden ortaya çıkar ve yine kendiliğinden kaybolup gidebilir.
Hastaların bir kısmında yerini tam olarak belirleyemedikleri kaşıntıları olduğunu ve sonrasında tipik ürtiker lezyonları ortaya çıktığını söylerler.
Ürtiker bazen özellikle hasta tarafından nasıl oluştuğu fark edilir. Efor yaptığında, terlediğinde, güneşe çıktığında, sıcakta ve soğukta olabilir. ürtiker psikolojik faktörlerden etkilenebilir yoğun stress durumlarında ortaya çıkabilir.
Yetişkin bir hastada; 24-48 saatten daha süren, deriden kabarık, kaşıntılı kırmızı ortası soluk deri döküntüsü varsa, kendiliğinden vücudun bir yerinde olup sonra kayboluyorsa yaygın vücut kaşıntısı ile birlikte veya göz kapağında dudakta şişlik ile birlikteyse ürtiker düşünmek gereklidir.
YETİŞKİNLERDE ÜRTİKERİN SEBEPLERİ NELERDİR?
Ürtikerden sorumlu olabilecek birçok faktör suçlanmıştır. Akut gelişen ürtikerdeki en önemli nedenleri ilaçlar, gıdalar ve enfeksiyonlardır. Kronik spontan ürtikerde çoğu zaman (%80-%90) sebebi pek belli değildir. Aslında ürtikerin nedenlerini araştırırken en önemlisi ayrıntılı bir şekilde hastanın hikayesini almaktır. Tek başına ayrıntılı bir hikaye ile nedenlerini bulma ihtimalimiz yüksektir. Hastalardan uygun ve ayrıntılı hikaye almak çok önemlidir ve bununla birlikte Kronik ürtikerden sorumlu olabilen nedenler araştırılmalıdır.
Hastalar genellikle tüm vücutta yerini tam olarak belirleyemedikleri kaşıntılardan rahatsız olurlar. Hastaların kaşıntı şikayetleri sonrasında tipik ürtiker lezyonları belirir. Ürtikerde cilt üzerinde gördüğümüz tipik lezyonlar kısa sürede belirir, sonra kaybolurlar. Ürtiker plakları aynı yerde 24 saatten pek fazla kalmaz, gün içinde lezyonlar tekrarlayabilir. Ürtiker plakları yaygın olarak kol, bacak, gövdenin tümünde cilt kızarıklığı veya yüzeyden kabarık lezyonlar şeklinde olabildiği gibi birkaç milimetre büyüklüğünde toplu iğne başı gibi, bazen soluk ve birbirlerine çok benzeyen şekilde olabilir.
Ürtiker oluşumunda birçok sebep temel olarak derideki alerji hücrelerinden histamin gibi kimyasal maddelerin salgılamasına neden olur. Bu maddeler o bölgede damarların genişlemesine, damar içinden dışarı doğru sıvı (serum) kaçmasıyla bunların deri içi alana sızmasına ve kaşıntıya neden olur. Buna ek olarak; aynı alerji hücreleri 5-6 saat gibi daha geç bir sürede diğer kimyasal maddeleri salgılar. Bu yeni salgılan maddelerde lezyonların daha uzun sürmesine neden olmaktadır. Sonuç olarak ciltte kızarıklık kaşıntı ve şişlik meydana gelir. Bu kimyasal maddeler kısa sürede vücutta ortadan kaldırılır. Ürtiker plakları vücudun bir yerinde kaybolurken başka yerinde ortaya çıkar genellikle 24 saatten uzun süre aynı yerde kalmazlar.
Ürtiker nedenleri arasında ilaçlar ve gıdalar en sık nedenler içinde yer aldığı için bunlarla ilgili testleri yapılabilir. Bunun dışında alerjenler ( inhalasyon, kontakt ) ,Tranfüzyon reaksiyonları ,İnfeksiyonlar ( bakteriyal fungal viral helmitik ) Böcek sokmaları, romatizmal kollajen doku hastalıkları ,Malign hastalıkları (tümörler) otoimmun hastalıklar ( Hashimato troiditi ) gibi birçok neden sıralanabilir.
Ürtiker nedenlerine baktığımızda birçok hastalığın seyrinde de ürtikeryal şikayetler ortaya çıkabilir. Bunlar içinde özellikle gıdalar, ilaçlar, yaygın alerjenler, hormon tedavileri, sıcak, soğuk, güneş ışığı, su, deriye baskı uygulanması gibi çevresel faktörler, duygusal stresler ve egzersiz yapılması gibi durumlar kurdeşene neden olma ihtimali daha yüksektir.
YETİŞKİNLERDE ÜRTİKER İÇİN NE ZAMAN DOKTORA GİTMELİ
Ürtiker deri yüzeyinde oluşan, etrafı kırmızı büyüklüğü birkaç milimetreden birkaç santimetreye kadar değişen, ortası sıklıkla soluk, kaşıntılı plaklar veya deri döküntüleridir. Ürtiker olarak tanımladığımız bu tablo genellikle 24-48 saat içinde solmakta ve cilt üzerinde iz bırakmamaktadır. Ürtiker kalıcı iz bırakmadan kaybolur gider fakat hastaların yaşam kalitesini hayat konforlarını çok etkilediği için depresyon gibi ciddi sorunlara yol açar. Ürtiker plaklar bazen daha önceden var olan hastalığın habercisi olabilir veya hastalığın seyri sırasında ortaya çıkabilir. Bu yüzden ürtiker önemsenmeli ve nedenleri araştırılmalıdır.
Ürtikeryal döküntüler 6 haftadan fazla devam ediyorsa kronik ürtiker olarak değerlendirilir ve altında olabilecek hastalıklar araştırılmalıdır.
Ani başlangıç gösteren ürtikeryal şikayetler 6 haftayı geçtiyse
İnatçı ve uzun süre aynı yerde devam ediyorsa
Solunum yollarını etkiliyorsa
Ürtiker dışında halsizlik yorgunluk eklem ağrısı ciltte kuruluk gibi diğer şikayetleri de varsa mutlaka iç hastalıkları ile ilgili olabilecek hastalıklarda araştırılmalıdır. İç hastalıkları üzerine alerji hastalıkları eğitimi alan uzmanlar tarafından detaylı olarak incelenmelidir. Özellikle otoimmun hastalıklar, romatizmal hastalıklar, hepatit gibi enfeksiyon hastalıkları araştırılmalıdır.
YETİŞKİNLERDE ÜRTİKER İÇİN DOKTORA GİDERKEN NE YAPMALI
Her şey normal seyrederken hastaların çoğu genellikle anlam veremedikleri bir şekilde vücutta kaşıntı kızarıklık şikayeti başladığını söyler bazen uyandıklarında tüm vücutlarında kaşıntılı kırmızı deri döküntüleri olduğunu belirtir. Özellikle 6 haftadan fazla devam eden ürtiker şikayetleri olan hastalarda bu şikayetlerinin nedeninin araştırılması gereklidir. Ürtiker nedenlerini araştırırken hastaların kendi gözlemleri ve hikayesi son derece önemli olabilmektedir.
Siz ve doktorunuz için muayenenin daha iyi olması açısından muayene öncesi yapmanız gereken bazı hazırlıklar bulunmaktadır. İşte muayene öncesi hazır olmanız için yapmanız gerekenler;
-Belirtilerin ne zaman meydana geldiği ve ne kadar sürdüğü hasta tarafından bir yere not edilebilir. Ürtiker şikayetlerinde bazen gıdalar ve ilaçlar daha önce bir çok kez kullanmasına rağmen şikayetlere yol açabilir.
-Çok sayıda nedeni olan ürtikerin hayatımızda kullandığımız ama önemli olmadığını düşündüğümüz Vitaminler, bitkisel ilaçlar ya da takviyeler de dahil olmak üzere, bir çok nedenle ortaya çıkabileceğini unutmamamız gerekir. Bu yüzden kullandığımız her türlü ürünü not etmeliyiz
-Doktorunuza soracağınız soruları muayene öncesinde not edin ki muayene sırasında unutulmasını engelleyin.
-Ürtiker bazen hastalığın ilk belirtisi veya hastalık seyri sırasında ortaya çıkabilir. Bu yüzden daha önceki hastalıklarımız ve tedavilerini mutlaka söylemeliyiz. Bazen uzun süredir kullandığımız bir hipertansiyon ilacı ciddi boğazda dudakta şişliğe anjiyoödeme yol açabilir.
-Ürtiker altında yatan alerji olabileceği için alerji uzmanınız teşhis için deriden alerji testi yapabilir. Bu nedenle kullanmakta olduğu alerji ve ağrı kesici ve depresyon ilaçlarını muayeneden 1 hafta öncesinde kesin.
-Önceden yapılmış olan test veya röntgen sonuçlarınızı yanınızda getirin.
YETİŞKİNLERDE ÜRTİKER TEŞHİSİ NASIL KONUR
Ürtiker deri yüzeyinde oluşan, etrafı kırmızı büyüklüğü birkaç milimetreden birkaç santimetreye kadar değişen, ortası sıklıkla soluk, kaşıntılı plaklar veya deri döküntüleridir. Ürtiker olarak tanımladığımız bu tablo genellikle 24-48 saat içinde solmakta ve cilt üzerinde iz bırakmamaktadır. Bu yüzden bazen üzerinde durulmayabilir. Özellikle 6 haftadan fazla devam eden ürtikerlerin altında yatan nedenlerin mutlaka araştırılması gereklidir.
Ürtikerin tanısı anamnez ve fizik muayene ile konur. Laboratuvar bulgularından önce hastanın dikkatli bir hikayesinin alınması gerekir ve sonrasında muayenesi yapılır.
Ürtiker altından yatan nedenlerden ilaç ve gıda alerjilerinin olabileceği unutulmamalıdır. Hastalar özellikle gıdalarla ilgili şikayeti varsa gıda deri testlerinin mutlaka yapılması gerekir. Gıdalar şikayetlerini artırıyorsa diyetten çıkarılıp tekrar eklendiğinde artıp artmadığı önemli olabilir.
İlaçlar özellikle NSAİ ilaç grubundaki ilaçların ürtiker ataklarını artırdığı ve bununla ilgili önlemlerin alınması gerektiği anlatılmalıdır.
Ürtikerli hastalarda hastanın hikayesine göre tanı koymak için yardımcı olabilecek kan tetkikleri istenir. Bunlarda tam kan sayımındaki ve eritrosit sedimantasyon hızındaki anomaliler olabilir. Ürtikerli vakalarda eozinofili parazitik enfeksiyon veya atopik durumun saptanması için yol gösterici olabilir.
Ürtiker nedenleri içinde alerji dışında birçok hastalık olabileceği için bu nedenleri ortaya koymak gerekir. Alerji dışında nedeni belirlenememiş ürtikerde, ANA, tiroid peroksidaz antikorları, kompleman profilleri, hepatit markerleri ve serum protein elektroforezi çalışılmalıdır.
Bazı özel hastalıklar sadece anjiyoödem ile ortaya çıkabilir herediter anjioödem olarak adlandırdığımız hastalıkta C4 düzeyi düşüktür. Hastanın C4 seviyesine bakmak gerekirse C1 inhibitör seviyesinin ve fonksiyonunun ölçülmesi faydalı olacaktır.
YETİŞKİNLERDE ÜRTİKER TEŞHİSİNDE ALERJİ DERİ TESTİ YAPILMALI MI ?
Alerji uzmanları tarafından ürtiker düşünülen hastalarda nedenini tespit etmek için deriden alerji testi, kandan alerji testi yapılması gerekebilir. Ürtiker nedenleri arasında gıda alerjisi düşünülüyorsa deri prick testi ile alerjik besin tespit edilebilir, ve buna göre bir tedavi yolu izlenir.
Besinin tespit edilmesinden sonra, besini ve o besini içeren tüm yiyecekleri diyet listesinden çıkarmanız tavsiye edilir.
Ürtiker bazen polen mevsimlerinde çoğalabilir. Özellikle polen alerjisi olanlarda bazen meyve sebzelerde polenler arasında çapraz reaksiyon olduğu için hastalar meyve veya sebze yediğinde ürtikeryal döküntüler olur. Oral alerji sendromu dediğimiz bu tabloda asıl neden polen alerjisi olmasına rağmen çapraz reaksiyon veren meyve ile şikayetleri ortaya çıkar. Bu yüzden ürtikerli hastalarda polen alerjisi olup olmadığı anlamak için deri testleri yapmak gereklidir.
Hastaların deri testleri yapılamıyorsa bazen kandan bakılabilecek testlerle alerjisi olduğu gıda veya diğer alerjenler bulunabilir ama kan tetkikleri deri testlerine göre daha az duyarlıdır.
YETİŞKİNLERDE ÜRTİKER NASIL TEDAVİ EDİLİR ?
Her şey normal seyrederken hastaların çoğu genellikle anlam veremedikleri bir şekilde vücutta kaşıntı kızarıklık şikayeti başladığını söyler bazen uyandıklarında tüm vücutlarında kaşıntılı kırmızı deri döküntüleri olduğunu belirtir. Akut ürtiker olarak tanımladığımız deri döküntüleri kendiliğinden birden ortaya çıkar ve yine kendiliğinden kaybolup gidebilir.
Akut ürtikerde bazen şikayetleri bir kez şiddetli bir şekilde olup sonrasında tekrarlamayabilir. Hastaların ilaç kullanma ihtiyacı olmayabilir. Özellikle 6 haftadan fazla devam eden kronik ürtikerde şikayetlerin yoğunluğuna bağlı olarak ilaç tedavisi gerekmektedir.
Ürtiker tedavisi; Tedavide önce zeminde yatan bir hastalık varsa o tedavi edilir. Alerjik ürtiker anjioödem alerjen ile temas kesilebilirse kısa sürede tamamen düzelir. Ürtiker tanısı için yapılan tetkikler neticesinde nedenini bulabilirsek alerjik olan gıda veya alerjenden kaçınmak çok önemlidir. Ürtiker nedenini saptayamazsak yani idiopatik ürtikerse ilaç tedavisi gereklidir.
Ürtiker tedavisinde ilk kullanılan ilaçlar antihistaminik ilaçlardır. Antihistaminik ilaçlar normal dozları genellikle yeterli olmayabilir. Bu nedenle hastanın şikayetlerini baskılayabilecek daha yüksek dozlarda antihistaminik ilaçlar verilebilir veya kombinasyonları kullanılabilir. Antihistaminik ilaçlar ile ilgili en önemli sorun maalesef uyku hali, dikkat dağınıklığı ve konsantrasyon bozukluğu ve iştah artışı gibi yan etkiler oluştururlar. Diğer bir sorunda bir süre sonra yeterli etkinliği kaybolmakta ve etkisiz hale gelmektedir. Bu yüzden hastalar ilaçları uzun süre kullansa da aynı etkiyi göremezler.
Kortikosteroidler ürtiker etkili olan diğer ilaçlardır. Ancak ne yazık ki uzun süre kullanılması ciddi yan etkilerinin ortaya çıkmasına neden olur. Kortikosteroidler özellikle akut ürtikerde yakınmaların kontrol altına alınmasında yeterli olmaktadır. Yoğun ürtiker şikayetleri olan hastalarda kısa süreli olarak kortizon tedavisi uygulanabilir. Uzun süreli kortizon tedavisi yan etkileri de beraberinde getireceği için kullanılması önerilmez.
Hayatı tehdit eden anjiyoödem veya anaflaksi atağı geçiren hastalar adrenaline (epinefrin) yanıt verirler
Kronik ürtikerin tedavisi ise için birçok ilaç kullanılmıştır bunlardan bir kısmı immun sistemi baskılayıcı özelliğe sahiptir. Siklosproin gibi immun sistemi baskılayıcı ilaçlar tedavi etkili sonuçlar alınmıştır fakat immun sistemi baskıladığımızda oluşacak sorunlar nedeniyle çok dikkatli kullanmak gerekir.
Ürtikerli hastalarda diğer yardımcı ilaçlarda histamin reseptörlerini baskılayan mide ilacı olarak kullanılan H2 reseptör antagonistleridir. Hastanın antihistaminiklerle birlikte ranitidin, famotidin gibi ilaçları kullanması ürtiker şikayetlerini de azaltabilir.
YETİŞKİNLERDE ÜRTİKER TEDAVİSİNDE YENİ İLAÇLAR VAR MI ?
Kronik ürtikerler hastalar için çok ciddi sorunlar oluşturmaktadır. Hastaların bir kısmında ciddi depresyona yol açacak kadar can sıkıcı sorunlar oluşturabilir. Ürtiker tedavisinde yeni geliştirilen ilaçlar bu sorunların giderilmesinde son derece etkili olmuştur
Omalizumab ise son zamanlarda kullanılmaya başlanılan yeni bir ilaç tedavisidir Anti-IgE tedavisi ile kronik ürtiker hastalarının %90’nından fazlasında hastalık belirtileri tamamen düzeltir. Omalizumab, alerjik hastalıların oluşumunda rol oynayan IgE antikorunun etkisini önleyen bir ilaçtır. Omalizumab, halen antihistaminik veya kortikosteroid almasına rağmen semptomları bu ilaçlarla yeterli düzeyde kontrol edilemeyen 12 yaş ve üzeri kronik idiyopatik ürtiker tedavisinde kullanılmaya başlanmıştır. 4 haftada bir cilt altı enjeksiyon şeklinde kullanılmaktadır. Alerji uzmanlarının kontrolünde uygulanmaktadır. Tedavi süresi değişken olmakla birlikte özellikle kronik ürtikerde süre 3 aydır. İhtiyaç durumunda hastanın şikayetlerini kontrol altına almasına bağlı olarak daha uzun süreler güvenle kullanılabilir.
Omalizumab ile birlikte artık ürtiker daha kolay tedavi edilmektedir hastaların ayda bir kez enjeksiyon olarak aldığı tedavi ile yaşam kalitesi son derece artmaktadır. Hayatlarında ki birçok kısıtlama zamanla ortadan kalkmaktadır.
Yakın gelecekte hastalar anti-inflamatuar ve immün modülatör ajanlarla daha hızlı tedavi edilecektir. Alerjik hastalıkların tedavisi için üretilen 5-Lipooksijenaz inhibitörleri, PG-D reseptör antagonistleri, kronik ürtikerde etkili olması beklenmektedir.
Alerji uzmanlarının ürtiker tedavi edilmesi konusunda her geçen gün daha etkili tedaviler bulunmaktadır. Ürtiker nedenleri araştırıldıktan sonra tedavisi yapılabilmektedir.