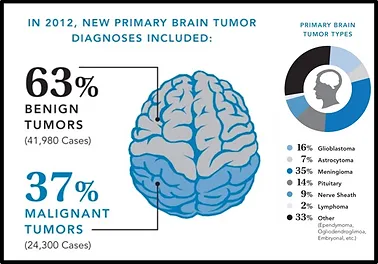
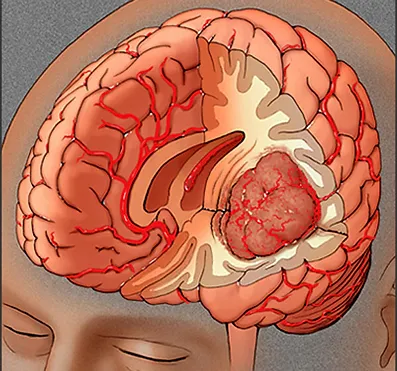
Genel olarak beyin tümörlerini malin (kötü huylu) ve benin (iyi huylu) olarak sınıflandırabiliriz.
I-Malign Tümörler
II-Benin Tümörler
Bunlar genellikle kafatası içinde ama beyin dokusu dışında gelişen tümörlerdir. Meningiomalar, hipofiz adenomları, kraniofaringiomalar, dermoid ve epidermoid tümörler, hemanjioblastom, kolloid kist, subependimal dev hücreli astrositom, nörinomlar bu grubun en sık karşılaşılan lezyonlarıdır. Menengiomalar bu grubun önemli bir kısmını olusturur. Diğer organlardaki iyi huylu tümörlerin aksine, iyi huylu beyin tümörleri bazen hayatı tehdit edecek durumlara neden olabilirler. Bazıları (örneğin menengiomalar) nadir de olsa kötü huylu tümöre dönüşebilirler. Genellikle çevrelerindeki beyin dokusuna yayılım göstermedikleri için ameliyatla tam çıkarılabilme şansları yüksektir. Ancak az oranda da olsa yeniden ortaya çıkabilirler. Meningiomaların tümüyle çıkarılma durumunda bile 10 yılda %20’sinin tekrarlayabildiği, özellikle önemli bölgelere yapışık olanlarda cerrahi sonrası komplikasyonların olabileceği bilinmektedir.
Belirtiler
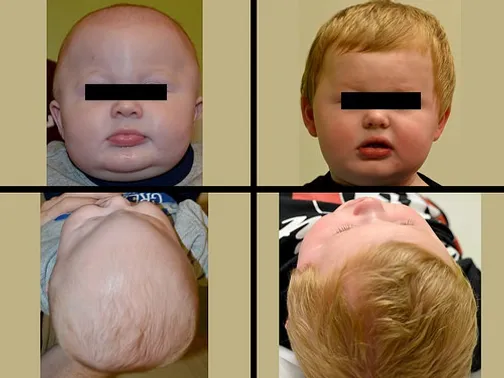
Beyin tümörü olan hastalar baş ağrısı, kusma, bulantı, görme bozukluğu, bilinç bozulması, havale geçirme, kol ve bacaklarda güçsüzlük, sinirlilik, iştahsızlık, işitmede azalma, unutkanlık, konuşma ve anlamada yetersizlik, yazamama, dengesizlik, el ve ayaklarda büyüme gibi yakınmalardan biri ya da bir kaçı ile başvurabilirler. Baş ağrısı (genellikle sabahları daha şiddetlidir) ve nöbet en sık görülen bulgulardır.
Tanı Yöntemleri
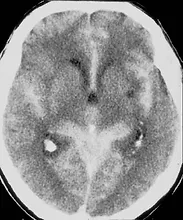
Klinik değerlendirme, bilgisayarlı beyin tomografisi (BT) ya da manyetik rezonans görüntüleme (MRG) tetkikleri ile genellikle tanı konur. Tümör sınırlarının ve özelliklerinin daha iyi tanımlanması amacıyla bu tetkikler kontrast madde verilerek te tekrarlanabilir. Kesin tanı, patolojik incelemeler sonrası konur. Tanıda yardımcı bazı tetkikler arasında doğrudan kafa grafileri, EEG, tüm vücut kemik sintigrafisi, hormon incelemeleri sayılabilir.
Tedavi Yöntemleri
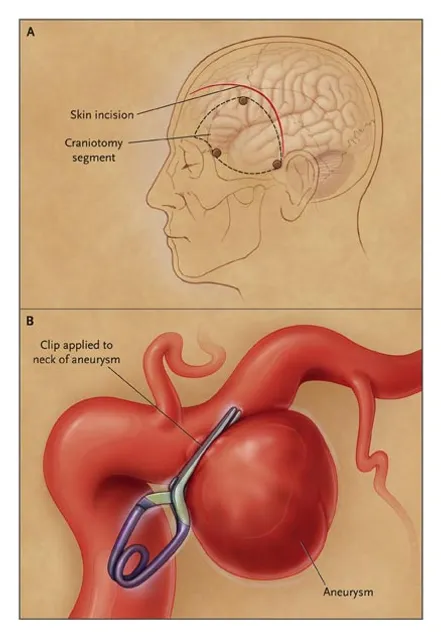
Genellikle cerrahi olarak tümörün çıkarılması, beyin tümörlerinin neredeyse tamamı için ilk seçenek olarak düşünülmektedir. Az bir kısmında ise komplikasyon oranının yüksek olması nedeniyle kısmi çıkarım ya da radyoterapi ve takip önerilmektedir. Özellikle yüksek evreli glial tümörlerde tanı biyopsi ile kesinleştikten sonra tümör çıkarımı yerine radyo-cerrahi ya da kemoterapi (ilaç tedavisi) uygulanabilir. Beyin sapı yerleşimli benin lezyonların bir kısmı cerrahi olarak çıkarılabilir, bir kısmında ise radyo-cerrahi (Gamma knife, linear accelator=linac) uygulanabilir. Kısaca tümörün malinite derecesi ve yerleşim yeri, hastanın yaşı, genel durumu ve ek sistemik problemlerin varlığı, cerrahi karar vermeyi ve cerrahi olarak tümör çıkarımının sınırlarını belirler.
Cerrahi Sonrası Olası Komplikasyonlar
Cerrahi sonrası olabilecek komplikasyonlar tümörün cinsi, yerleşim bölgesi, hastanın yaşı ve genel durumundan bağımsız değildir. Nöbet, şiddetli baş ağrısı, bulantı, kusma, kanama, mevcut nörolojik durumun daha da kötüleşmesi, görme, konuşma ve algılamada bozulma, hidrosefali, ekstremitelerde şişlik, kızarıklık, yara yerinin geç iyileşmesi, enfeksiyon, tromboemboli, bazı psikiyatrik sorunlar, olası ameliyat komplikasyonlarından bazılarıdır. Bu komplikasyonların çoğunluğu ameliyat sonrası tıbbi bakım ile düzelebileceği gibi bazıları (örneğin nörolojik durumun kötüleşmesi) kalıcı olabilir. Bu komplikasyonların bir veya daha fazlası aynı hastada gelişebilir. Ancak unutulmaması gereken en önemli nokta; beyinde bir tümör varlığında bu tümörün yarattığı sistemik problemler sıklıkla hayatı tehdit etmektedir.
Takip ve Öneriler
Tümör benin (iyi huylu) ise ve tamamı çıkarılmışsa genellikle ilk ve altı aylık kontrollardan sonra yılda bir kez kontrol yapılır. Malin (kötü huylu) tümörlerde ise beyin cerrahı, tıbbi onkolog (kanser ilaçları ile tedavi konusunda uzman), radyasyon onkoloğu (kanserin ışın tedavisi konusunda uzman), fizik tedavi ve rehabilitasyon bölümlerinin de takipleri göz önünde tutularak kontrol zamanlarının belirlenmesi uygun olur. Kontrolda gerekli tetkiklerin taburcu olunduğu sırada yazılması, hastanın randevularını denkleştirmesini kolaylaştırır. Hastanın takip döneminde herhangi bir sorunu (baş ağrısı, nöbet, bilinç bozukluğu, kol bacakta güçsüzlük v.b.) olması durumunda tedavi olduğu kliniğe, acil servis ya da tedavi oldukları hekime başvurması gerekir.