Romatizma denilince eklemlerimizi, kaslarımızı veya bağlarımızı etkileyen her türlü ağrılı durumlar aklımıza gelir. Aslında romatizma, sadece eklem, bağ dokusu ve kasların değil, bir çok organ ve sistemi de tutabilen hastalıkları bünyesinde taşır. Bu nedenle, kapsamı (yaklaşık 200 kadar hastalığı içerir) oldukça geniştir. Romatizma hastalıklarının belirtisi de tutulan yere ve organa göre değişir. Romatizmal hastalıkları kabaca iltihaplı olan ve olmayan diye ikiye ayırabiliriz. İltihaplı romatizmalardan en sık görüleni romatoid artrit, ankilozan spondilit, gut, lupus, Behçet hastalığı, sedefe bağlı artrit, gibi hastalıklardır. İltihaplı olamayanlarda ise osteoartrit (eklemin kireçlenmesi), fibromiyalji (yumuşak doku romatizması) gibi hastalıklar yer alıyor. Eklem ağrısı; iltihaplı olmayan eklem romatizmasında istirahatte ağrı olmaz. Harekete başlamakla ve o eklemi kullanıp zorladıkça (merdiven inip çıkma, oturup kalkma gibi) ağrı olur, eklemde yarım saati geçen sabah katılığı olmaz ve eklem üzerinde kızarıklık, şişlik ve sıcaklık olmaz.
Ne zaman iltihaplı eklem romatizmasından şüphelenmeli?
Travma (düşme, çarpma) olmadan eklem yerinde; ağrı, şişlik, sıcaklık, kızarıklık, hareket ettirirken zorlanma belirtilerinden bir veya daha fazlası varsa,
Ağrı hem istirahatte hem de hareketle varsa, durdukça daha da artıyorsa, sabahları eklemi kullanırken yarım saatten fazla katılık hissi varsa; iltihaplı eklem romatizmasını düşündürür.
İltihaplı eklem romatizmasında eklem dışında diğer organ ve dokulara ait belirtiler de olabiliyor. Göz iltihabı (konjuktivit, uveit, episklerit gibi), ağız içi yaralar, saçlarda dökülme, cilt döküntüsü, ağız veya gözde kuruluk, kas ağrıları da romatizmanın bir belirtisi olabilir.
İltihaplı romatizma hastalarında; eklem ve kas ağrılarının yanı sıra; halsizlik, yorgunluk, ateş ve kilo kaybı gibi genel hastalık belirtileri veya tuttuğu yere göre cilt döküntüsü, saç dökülmesi, ağız içi yaralar, ağız ve gözde kuruluk, gözde iltihap, nefes darlığı öksürük, bacaklarda ödem, tansiyon yükselmesi, inatçı ve şiddetli baş ağrısı, karın ağrısı gibi bir çok yakınmalara neden olabilir.
İltihaplı omurga romatizmasında (ankilozan spondilit), özellikle istirahatte gelişen
Aşağı bel bölgesi (kaba etlerin arasında; hastalar kalça ağrısı olarak da tarif eder), boyun, bel, sırt ağrısı vardır. Hareket ettikçe
Bel ağrısı:
Bel ağrısı, soğuk algınlığından sonra insanları en fazla etkileyen bir sorun. Öyle ki toplumda her 100 kişiden 80’i hayatında bir kez bel ağrısı sorunuyla karşı karşıya kalıyor. Bel ağrısı en sık, omurgayı kötü kullanmaya bağlı oluşuyor. Bel ağrılarının yaklaşık yüzde 10’u da ankilozan spondilit, bir başka deyişle omurganın iltihaplı romatizmasından kaynaklanıyor. İltihaplı olan ile olmayan omurga romatizmasındaki bel ağrıları farklı oluyor. İltihaplı olanda ağrı istirahatle oluşuyor, hareketle azalıyor veya geçiyor. İltihaplı olmayan tipinde ise istirahatte bel ağrısı yokken, harekete başlamakla birlikte ağrı oluşuyor.
– Ne zaman ankilozan spondilitten şüphelenmeli?
40 yaşından önce başlamışsa,
Sinsi başlangıç (tam olarak başladığı zamanın bilinmediği) gösterdiyse,
En az 3 aydır sürüyorsa,
Sabahları ve uzun istirahat sonrası bel tutukluğu artıyorsa,
Egzersiz ile düzeliyorsa; romatizmadan şüphelenmek gerekiyor.
Romatizmanın sebepleri nelerdir?
Romatizmanın çok çeşitleri vardır. Kolay anlaşılır olması açısından iltihabi olan ve olmayan olarak ayırdığımızda; iltihabi olmayan romatizmal hastalıklardan örneğin osteoartritin nedeni genetik yatkınlıkla birlikte, aşınma ve yıpranmaya yani o eklemin hor kullanılmasına bağlıdır. Ekleme binen yükün arttığı şişmanlık, spor yaralanmaları, doğumsal bazı sakatlıklara ikincil olarak fazla kullanma gibi bir çok nedene bağlı gelişebilir. Septik artrit denilen eklemin mikrobik iltihabı hariç, diğer iltihabi romatizmal hastalıkların genellikle sebebi bilinmiyor. Bunların hepsi kişinin bağışıklık sistemindeki bazı anormal davranışlar nedeniyle gelişir. Buna da kişinin genetik yapısının yanı sıra, bazı çevresel faktörler neden olur. Bu çevresel faktörlerden en fazla suçlanan ise bazı enfeksiyonlar, sigara ve strestir.
Romatizma tanısı nasıl konur?
Belki her hastalığın tanısında anamnez adı verdiğimiz, hastadan alınan kendi ifadesiyle hastalık bilgisi önemli olsa da bizim hastalıklarımızda ayrı bir önemi vardır. Kişinin ve ailesinin yani birinci derece bazen ikinci derece akrabalarındaki tıbbi özgeçmiş bilgileri edinilir. Ayrıntılı bir muayeneyle birlikte, bazı kan idrar testleri ve görüntüleme testlerini kullanırız. Hastalıklarımızın çoğu, birçok organ ve sistemi de tuttuğundan, farklı hastalıklarla karışabilir. Erken dönemde tanı konulması zor olabilir. İşte bu bağlamda aynı zamanda iç hastalıkları uzmanı olan ve romatoloji yan dal ihtisası yapan hekimler; bu hastalıkların daha kolay teşhis ve tedavi edebilir.
Romatizma nasıl tedavi edilir?
Çok az romatizmal hastalık tedaviyle tamamen ortadan kalkar. Hastalıklarımız genellikle uzun seyirli olup alevlenme ve remisyon dediğimiz yatışık durumda gider. Tedavide başlangıçta kısa sürede hastalığı kontrol altına almak için kortikosteroid ve bazı steroid olmayan ağrı kesiciler kullansak da, genellikle uzun süreli, hastalığın seyrini değiştiren ve kontrol altında tutan ilaçlar kullanıyoruz. Aynı hastalık her bireyde farklı seyrettiğinden, veya kişinin yandaş başka hastalığı var ise veya gebelik beklentisi gibi birçok kişiye özel durumlarda; tedavi de kişiye özel düzenlenir.
Romatizma tamamen tedavi edilebilir mi?
Romatizmal hastalıkların çok azı tedaviyle tamamen ortadan kalkar. Genellikle müzmin (kronik) hastalıklar olup yıllar süren uzun süreli tedavi gerekir. Bu nedenle ilaçlar, doktor kontrolünde alınmalıdır. Tedavide amaç hastalığı kontrol altına almak, kişinin ağrısını ve rahat olmasını sağlayarak yaşam kalitesini yükseltmektir.
Romatizma tedavi edilmezse nelere yol açar?
Romatizmal hastalıkların erken dönemde tanınıp etkili tedavisinin verilmesiyle, hastalığa bağlı gelişebilecek sakatlık ve ölümlerin önüne geçmek mümkündür. Bunu hastalıklar üzerinden örneklendirecek olursak; iltihabi bir romatizmal hastalıklardan biri olan romatoid artritte, eklemde sakatlık gelişimi genellikle ilk 2 yıl içinde çok hızlı olur. Özellikle ilk 6 ay içinde tanınıp, uygun tedavi alanlarda hastalığa bağlı sakatlık gelişmediği görülmüştür. Ciddi böbrek tutulumu olan lupuslu bir hastada, tedavi edilmezse üremi ve buna bağlı ölüm kaçınılmaz olacaktır.
Romatizmada aile hikayesi önemli midir?
Romatizmal hastalıkların çoğunda aile hikayesi önemlidir. Osteoartritte özellikle el osteoartritinde ailesel yatkınlık söz konusudur. Romatoid artrit, lupus gibi otoimmün hastalıklarımızda, az da olsa ailesel yatkınlık önemlidir. Ankilozan spondilitli hastaların beşte birinde, birinci derece akrabalarında da benzer hastalık vardır. Sedefe bağlı eklem tutulumunda ise bu oran üçte birdir. Hatta ikinci derece akrabalarda da sedef bulunabilir. Ailevi akdeniz ateşi; birebir (Mendel) geçiş gösteren hastalığımızdır. Birinci-ikinci derece akrabalık önemlidir.
Stresin romatizmaya etkisi var mı?
Stres, bir çok romatizmal hastalığın ortaya çıkışını kolaylaştıran bir faktördür. Örneğin fibromiyalji adı iltihabi olmayan halk arasında yumuşak doku romatizması ad verilen bu hastalıkta; kişide yoğun stres ve buna bağlı ankisiyete ve depresyon gibi bozukluklar vardır. Otoimmun romatizmal hastalıklarımızda ise genetik olarak yatkın kişide, stres bağışıklık sistemini etkiler ve hastalığın ortaya çıkmasını kolaylaştıran bir faktördür. Romatizmal hastalıkların çoğunluğu (kronik) yani müzmin hastalıklar olduğundan; hastalığın kendisi de kişide stres yaratır ve tedavi uyumunu etkiler. Bu nedenle hastalarımıza çoğunlukla psikolojik destek de gerekir.
Vitaminin romatizmaya etkisi var mı?
D vitamini eksikliği ve buna bağlı osteoporoz gelişmesi dışında; vitamin eksikliği romatizmaya neden olmaz. Ancak hastalarımızda steroid kullanımına bağlı osteoporozdan korumak amacıyla mutlaka kalsiyum ve D vitamini takviyesi yapmak gerekir. Metotreksat kullanan hastalarda, folik asit eksikliği gelişeceğinden, mutlaka desteklenmelidir. Bazı hastalıklarımıza pernisyöz anemi denilen B12 eksikliği eşlik edebilir. Araştırılarak tedavisi verilmelidir. Balık yağı; omega-3 yağ asitlerinden zengin beslenmek, lupus hastalarında faydalı olduğu bilinmektedir. Bu bağlamda bağışıklık sistemini güçlendirmek amacıyla satılan bitkisel bazı ürünler, otoimmün hastalıklarımızın alevlenmesine neden olduğundan kullanılmamalı.
Fazla kilonun romatizmaya etkisi var mı?
Fazla kilo, eklem üzerine binen yükü artırarak özellikle dizde ve belde osteoartrit gelişme riskini artırır.
Romatizmanın kadın ve erkeklerde görülme oranları nelerdir?
Romatizmal hastalıklar genellikle kadınlarda daha fazla görülür. Lupus ve Sjögren sendromu kadınlarda erkeklere göre 9 kat daha fazladır. Romatoid artrit kadınlarda 2,5-3 kat daha fazladır. Ankilozan spondilit, gut gibi bazı hastalıklar ise erkeklerde daha fazladır.
Romatizmadan korunmak için nelere dikkat etmek gerekir?
Bir çok romatizmal hastalığın nedeni bilinmediğinden, korunma sağlamak da pek kolay değildir. Ancak, osteoartrit için; fazla kilo almamak, bacak, boyun, sırt ve bel kaslarımızı güçlendirmek ve eklemin hareket açıklığını korumak için bisiklete binme, (pilates benzeri) germe egzersizleri, yüzme ve düz yürüyüşler yapabiliriz. Osteoporozdan korunmak için, kalsiyumdan zengin beslenme ve gerekirse D vitamini ve kalsiyum takviyesi, ağırlık binen egzersiz (düz yürüyüş gibi) yapılabilir. Sigara, bazı hastalıkların gelişmesini kolaylaştırdığından, içilmemeli. Gut hastalığı için uygun diyet, fazla kiloların verilmesi, tansiyon ve kan şekerinin düzenlenmesi önemlidir. Birinci derece akrabalarda, ailevi Akdeniz ateşi hastalığı varsa, evlenmeden önce genetik danışmanlık alınabilir.
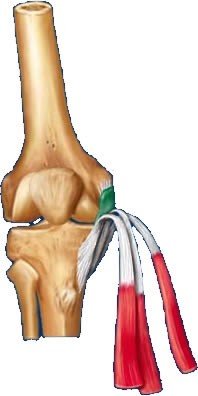
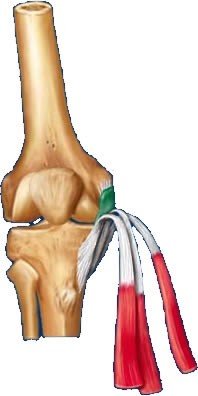
Kireçlenme (osteoartrit) nedir? Nasıl belirti verir?
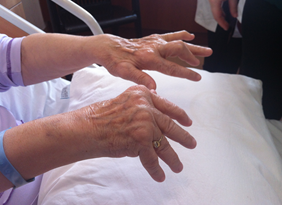
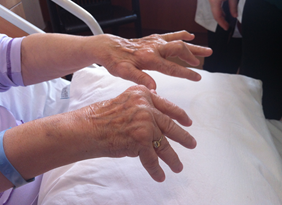
Osteoartrit (eklem kireçlenmesi), eklemin en sık görülen hastalığıdır. Eklemin kıkırdak yapısının bozulması ve yıkılmasıyla eklemde hasar gelişir. Osteoartrit, orta ve ileri yaşlardaki kişilerin çoğunu etkileyen bir eklem hastalığıdır. Halk arasında ‘eklemlerin aşınması’ veya ‘kireçlenme’ olarak da bilinir. Yaşlılarda daha sık olmakla birlikte; bazı spor yaralanmalarında veya mesleki travmalar sonrasında veya doğuştan kalça çıkığı gibi mekanik bozukluklarda; eklemlerde aşınmayla birlikte, daha erken yaşlarda da osteoartrit gelişebilir. Genellikle hareketle oluşan bel ağrısı veya eklem ağrısı, takılma hissi ve kısa süreli tutukluk hissi vardır. Merdiven veya yokuş çıkarken, dizi bükerek oturup-kalkarken ağrı ve takılma hissi, özellikle merdiven inerken boşluğa gelme gibi dizinde boşalma hissi olabilir. Eklemin hareket açıklığında azalma olur. Ellerde parmak uçlarında veya ortasında kemikte büyüme gibi belirtiler verir.
Kireçlenme (osteoartrit), vücüdun hangi bölümlerinde görülür?
Kireçlenme (osteoartrit), en fazla, omurga (bel ve boyun), diz, kalça ve el eklemlerini tutar; daha az oranlarda omuz ve ayak bileği tutulur.
Kireçlenmenin sebepleri nelerdir?
Yavaş seyirlidir. Yaşlanmaya bağlı eklemin kıkırdak yapısı değişir. Fazla kilolu olmak, düşme veya diğer bazı mekanik travmalara bağlı kıkırdakta parçalanma, ardından menüsküs ve bağlarda zedelenme, eklem aralığında daralma ve yeni kemik oluşumuyla gider. Gut veya romatoid artrit gibi eklemi tutan ve aşındıran hastalıklarda, osteoartrit daha kolay gelişir.
Kireçlenme (osteoartrit) tanısı nasıl konur?
Hastanın öyküsünde; hareketle oluşan eklem ağrısı, takılma ve kısa süreli tutukluk hissi; muayene bulguları ve görüntüleme yöntemleri ile tanı konur. Direkt grafiler (röntgen) veya bazen daha ileri görüntüleme için manyetik rezonans görüntüleme (MRI) kullanılır.
Kireçlenme (osteoartrit) nasıl tedavi edilir?
Osteoartrite bağlı eklem hasarı geliştikten sonra, bunu geriye çevirecek bir tedavi yoktur. Tedavinin amacı, ağrıyı azaltmak ve tutulan eklemin hareketlerini iyileştirmektir. Fizik tedavi ve ilaç tedavisi genellikle birlikte kullanılır; bazen cerrahi tedavi yapılır.
İlaç Dışı Tedaviler:
Kilo vermek ve egzersiz temeline dayanır. Fazla kilolardan kurtulmak; diz, kalça ve bele binen yükü azaltacağından, bazen tek başına da rahatlama sağlar. Vereceğiniz her 10 kg ile dizlerinize binecek 40 kiloyu azaltmış olacağınızı unutmayınız.
Egzersiz, kas gücünü artırır, eklem ağrısı ve tutuklukta azalma sağlar.
Ayrıca günlük aktiviteleri için yardımcı ‘wolker’ denilen bir yürüteç veya baston kullanmak, o ekleme binen yükü azaltacak ve dengeyi sağlamaya yardımcı olacaktır. Sıcak veya soğuk (sadece inflamasyon olduğunda) uygulama, kısa bir süre için osteoartrit belirtilerini hafifletebilir.
Spa (sıcak küvet), masaj, akupunktur gibi bazı alternatif tedaviler, kısa bir süre için ağrıyı hafifletmeye yardımcıdır. Ancak, pahalı ve tekrarlayan tedaviler gerektirebilir. Ayrıca, alternatif tedavileri (bazen tamamlayıcı ya da bütünleyici olarak adlandırılır) uzun vadeli faydaları kanıtlanmamış ama hastalarda bazen geçici iyilik sağlayabilir.
İlaç Tedavileri:
İlaç tedavisinin topikal, oral (ağız yoluyla) ve enjeksiyon formları vardır. Doğrudan etkilenen eklemlerin üzerindeki deriye, topikal ilaçlar uygulanır. Bu ilaçlar kapsaisin krem, lidokain ve diklofenak jel gibi. Asetaminofen (parasetamol) gibi ağızdan alınan ağrı kesiciler, yaygın olarak kullanılan ilk tedavilerdir. İnflamasyon (sıcaklık, su toplanması ve şişme varlığında) varlığında, steroid olmayan anti-inflamatuar ilaçlar (genellikle NSAİİ denir: naprosyn, diklofenak, ibuprofen, indometazin gibi) kullanılır.
Eklem içi enjeksiyonlar; kortikosteroidler (kortizon) veya hiyalüronik asit denilen yağlayıcı bir form ile yapılabilir. Bazı hastalarda birkaç yıl, diz protezinde gecikmeye yardımcı olabilir.
Cerrahi: Şiddetli olgular için bir tedavi seçeneğidir. Eklemde ciddi hasar, ya da tıbbi tedavinin ağrıyı gideremediği durumlarda veya ciddi işlev kaybı varsa, tercih edilir. Cerrahi olarak, diz veya kalça eklem replasmanı (protez) veya daralan spinal kanalda sinir basısını gideren müdahaleler gerekebilir.
Destekleyici Tedaviler:
Birçok beslenme takviyeleri osteoartrit tedavisi için kullanılmaktadır. Bunların çoğu, etkinlik ve güvenirlikle ilgili verilerden yoksundur. En yaygın kullanılanlar arasında Glucosamine / Chondroitin sülfat’tır. Ağızdan kullanımının, osteoartritte etkinliği plasebodan (yalancı ilaç) farksızdır. Güvenle kullanmak ve ilaç etkileşimlerini önlemek için, bu takviyelerden herhangi birini kullanmadan önce, lütfen doktorunuza danışın. Bu ilaçların su ve tuz tutarak ödem, tansiyonunuzda yükselme gibi istenmeyen yan etkileri vardır.
Osteoartritli Hastalara Öneriler:
Osteoartritin tedavisi yoktur, ancak bunun sizin yaşamınızı nasıl etkileyeceğini yönetebilirsiniz. Bazı ipuçları şunlardır:
Otururken veya uyurken boyun ve sırtı düzgün konumlandırmak ve desteklemek.
Bir yere uzanırken sandalye kullanımı veya klozet kullanılması gibi günlük eklemleri zorlamayacak yaklaşımlar da bulunun.
Bükme gibi eklemi zorlayan tekrarlayan hareketlerden kaçının.
Aşırı kilolu veya obez iseniz kilo verin. Ağrıyı azaltabilir ve osteoartritin ilerlemesini yavaşlatır.
Her gün egzersiz yapın.
Günlük aktivitelerinizde, destek cihazları kullanın.
Size en uygun egzersizleri öğrenmek ve yardımcı cihazları seçmek için bir fizyoterapist veya mesleki terapist ile çalışabilirsiniz.
Osteoartrit Tedavisinde Romatoloğun Rolü:
Romatoloji doktoru, osteoartritin teşhis ve tedavisinde önemli rolü olmakla birlikte; genellikle multidisipliner (diğer bölümlerle ortak) çalışmayı gerektiren bir hastalıktır. Bu nedenle, fizik tedavi, ortopedi veya beyin cerrahisi doktorlarının da bu hastalığın tedavisinde önemli görevleri vardır.
Kireçlenme (osteoartrit) için kimler risk grubundadır?
Osteoartrit, yaşlılarda en sık görülen ve en fazla sakatlık nedeni olan bir eklem hastalığıdır. Direkt röntgen filmlerinde, 70 yaş üstündekilerin %70’inde osteoartrit bulgusu vardır. Yapılan bir çalışmaya göre, bir kişide tüm hayatı boyunca diz osteoartriti gelişme riski yaklaşık %46; kalça osteoartriti gelişme riski ise %25’tir.
Osteoartrit yaşlılarda
Ailesinde osteoartrit bulunanlarda (özellikle birinci derece akrabalarda-anne, baba ve kardeşlerde)
Şişmanlarda
Eklem yaralanması veya eklemlerin tekrarlayan aşırı kullanımına bağlı yaralanması
Eklem deformitesi (bacak boyunun eşit olmaması, menisküsün erken yaşta çıkartılması, gibi)