Klinik beslenme ürünleri ya da tıbbi gıda olarak da bilinen tıbbi amaçlı özel gıdalar, beslenme gereksinimleri normal gıdalarla karşılanamayan kişiler için tasarlanmış diyetetik gıdalardır. Bu ürünlerden bazıları; hastalık, metabolik bozukluklar, yutma problemleri, ishal veya emilim bozuklukları gibi problemler nedeniyle özel beslenme ihtiyacı duyan bebeklere ve küçük çocuklara yönelik olarak hazırlanmıştır. Bilimsel ve tıbbi kurumlar ile bebek besinleri endüstrisi arasındaki iş birliği sayesinde, “risk altındaki” bu bebeklerin hayatta kalma oranlarında son yüz yıl içinde dikkat çekici bir gelişme sağlanmıştır.
Beslenmenin, sağlığın korunmasında önemli bir role sahip olduğu, yüzyıllardan beri bilinmektedir ve birçok gıda, hastalıkların yönetilmesinde kullanılmaktadır. Bununla birlikte bazı koşullarda özel besin ihtiyaçlarının ortaya çıktığı son yıllarda fark edilmiştir. Bu durum, sağlık çalışanları tarafından hastalara besin desteğinin sağlanması veya hastalıkların besinsel olarak yönetilmesi için kullanılan çeşitli gıdaların geliştirilmesine öncülük etmiştir.
Tıbbi amaçlı özel gıdalar, hastane ve kliniklerde kullanılan çeşitlerin yanı sıra evde kullanıma uygun besinleri de kapsamaktadır. Bu ürünler; günlük besin ihtiyacını karşılayacak, yetersiz besin alımını takviye edecek ya da diyete belli ölçüde katkı sağlayacak şekilde formüle edilir ve kullanıma sunulur.
Özel tıbbi amaçlı diyet gıdaların formülasyonu, uluslararası geçerliliği olan tıp ve beslenme prensiplerine dayanır. Bu gıdaların, üretici talimatlarına göre kullanıldığında, bireylerin belirli beslenme ihtiyaçlarını karşılama açısından güvenilir, yararlı ve etkin olduğu bilimsel verilerle desteklenmektedir.
Bebek besinleri endüstrisi, özel ihtiyaçları olan bebekler için çeşitli besinler geliştirmek amacıyla sağlık uzmanları, beslenme uzmanları ve diyetisyenlerle yakın iş birliği içindedir.
Tıbbi Amaçlı Özel Gıda Çeşitleri
Tıbbi amaçlı özel gıdalar; tüketime hazır sıvı karışımlar, sulandırılması gereken tozlar, yarı katı ve katı gıdalar veya diğer gıdalarla karıştırılan tozlar/sıvılar gibi farklı şekillerde tüketime sunulabilir.
Tıbbi amaçlı özel gıdalar 3 ana grupta sınıflandırılır:
1. Besinsel açıdan tam olan gıdalar: Üretici talimatlarına uygun olarak kullanıldığında, kişilerin beslenme kaynağını tek başına oluşturabilen, standart besin ögelerini içeren, beslenme açısından tam olan gıdalardır.
Bu kategoride yer alan ürünler, özel hasta gruplarına ya da bir hastalığa özgü değildir ancak besin ihtiyaçlarını normal gıdalardan karşılayamayan bebeklerin veya yetişkinlerin beslenmesinde kullanılabilir.
2. Besinsel açıdan tam olan özel amaçlı gıdalar: Üreticinin talimatlarına uygun olarak kullanıldığında, kullanan kişilerin beslenme kaynağını tek başına oluşturabilen, bir hastalık ya da tıbbi durum için besin içeriği özel olarak geliştirilmiş, beslenme açısından tam olan gıdalardır.
Böbrek, karaciğer ya da solunum yolu hastalıkları gibi çeşitli hastalıklar taşıyan bireyler, belirli besin ögelerinin arttırıldığı, azaltıldığı ya da tamamen ortadan kaldırıldığı modifiye edilmiş diyetlere ihtiyaç duyar. Tıbbi amaçlı özel gıdalar, hastalığın yönetilmesine yardımcı olur ve hastaya besin desteği sağlar.
3. Besinsel açıdan tam olmayan gıdalar: Tek başına beslenme kaynağı olarak kullanılamayan, standart formüllü veya bir hastalık ya da tıbbi durum için besin içeriği özel olarak geliştirilmiş, beslenme açısından tam olmayan gıdalardır.
Bu gıdalar, tek başına besin kaynağı olarak kullanılamaz çünkü hastanın ihtiyaç duyduğu tüm besin ögelerini ya da hastanın beslenmesi için gerekli miktarı sağlayamaz.
Tıbbi amaçlı özel gıdalar, standart veya belirli hastalıklar için geliştirilmiş olabilir ve tüm besin ihtiyaçlarını normal diyetlerinden karşılayamayan bireylerin beslenmesinde normal gıdalarla ya da besin takviyeleriyle birlikte kullanılabilir. Bu amaçla üretilen gıdalar; yağ veya karbonhidrat gibi tek bir besin ögesi sağlayan takviyeler, vitamin ve minerallerle güçlendirilmiş protein takviyeleri, doğuştan metabolizma bozukluklarının yönetimi için kullanılan vitamin ve mineral karışımları ya da protein ve enerji gibi belli besin ögelerini takviye etmek üzere geliştirilmiş sıvı gıdalar olabilir.
Endüstriyel olarak hazırlanmış tıbbi amaçlı özel bebek besinlerinden bazıları şunlardır:
• Düşük doğum kilolu bebekler için özel formüller
• Fenilketonuri ve galaktozemi gibi doğuştan metabolizma bozuklukları olan bebekler için özel formüller
• Sindirim problemleri ya da böbrek hastalığı gibi başka tıbbi durumları olan bebekler için özel formüller
• İnek sütü proteini ya da soya proteinine alerjisi olan bebekler için özel formüller
• Laktoz intoleransı gibi bir gıda intoleransı olan bebekler için özel formüller
Tıbbi amaçlı özel gıdalar, kayda değer klinik ve ekonomik avantajlar sağlar. Bilimsel kurumlar ve şirketler tarafından yürütülen araştırma ve geliştirme çalışmaları sonucunda ileri faydalar sağlayan yeni formülasyonlar geliştirilmektedir. Bunlar, bebeklerin güvenliğini tehlikeye atmadan yeni bilimsel verilerle faydası ortaya konan özellikleri yansıtan ürünlerdir.


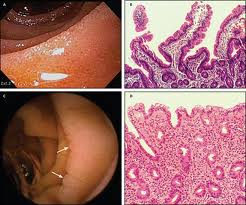
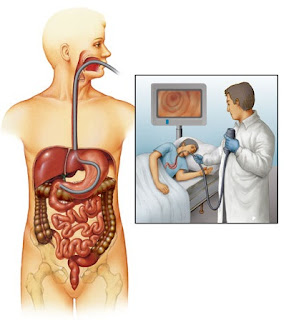 Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki (çapı 7 ve 9 mm) bir aletin ağız yolundan yerleştirilmesi şeklinde yapılan işlem sonunda hastanın yutağı, yemek borusu, midesi ve 12 parmak bağırsağı görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.
Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki (çapı 7 ve 9 mm) bir aletin ağız yolundan yerleştirilmesi şeklinde yapılan işlem sonunda hastanın yutağı, yemek borusu, midesi ve 12 parmak bağırsağı görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.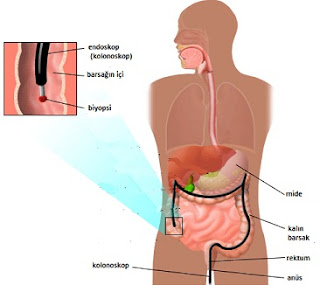 Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki bir aletin makat yoluyla yerleştirilmesiyle yapılan işlemle hastanın kalın bağırsağı ince bağırsakla birleştiği yere kadar görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.
Ucunda görmeyi sağlayan merceği ve içinde görüntüyü iletmeye yarayan optik kabloların olduğu silindir şeklindeki bir aletin makat yoluyla yerleştirilmesiyle yapılan işlemle hastanın kalın bağırsağı ince bağırsakla birleştiği yere kadar görülerek incelenmektedir. Gerektiği durumlarda bu bölgelerden mikroskopik inceleme için örnek (biyopsi) alınmaktadır.