Tanım: Bel fıtığı insan omurgalar olan toplam 24 adet omurgalar arasında bel bölgesinde bulunan 5 adet omurga arasındaki yastıkçık denilen toplam 4 adet kıkırdakların biri ve birden fazlazı değişik nedenlerden dolayı yırtılmasına bel fıtığı denilmektedir. Bel fıtığı insan oğlunun iki ayakları ile hareket edebilmeleri nedeniyle en sık hareket kapasitesi olan 4 ve 5 omurgalar arasındaki kıkırdak daha çok hareket ettiği için bu bölge yani L 4-5 ve ve L5-1 seviyeleri enfazla fıtık olma potansiyeli olan bölgedir. Bu yüzden bel fıtıkları en sık L 4-5 ve L 5-1 seviyerinde görülürler. Bundan sonra daha aza sıklıkla L3-4 ve L 2-3 çok nadirende L1-2 seviyelerinde görülür. Bel omurgalara arasında omurgaya esneklik sağlıyan disk denilen yastıkçıklar vucudaki ayağa kalkma eğilme doğrulma gibi ana hareketlerde hareket ettiğinden vucudun yük emici adeta bir amortisör görevi görmektedirler. Yıpranma veya zorlanma, yaralanma gibi mekanik veya doğumsal genetik faktörler vayahut kıkırdak içerisindeki enzim yetersisliği sonrası bu kıkırdakların yırtılmasında ana nedendir.
Bel fıtığının Genel özelikleri ve görülme sıklığı;
Toplumda ağrı nedeniyle hastanelere başvuran hastaların ikinci sık nedeni bel ağrısıdır.
Bel ağrısının prevelansı % 60-80,
Bel fıtığı görülme oranı ise % 5,
Erkek/ kadın oranı bazı çalışmalarda aynı olmakla birlikte eşittir,
Ensık 40-50 yaşlarında görülür.
Bel fıtığı oluşumunda risk faktörleri
Şişmanlık,
Sigara,
Spor (Tenis, Golf, Futbol, Jimnastik gibi spor çeşitleri),
Meşguliyet (Ağır yük kaldırma, burkulma, eğilme, uzun süre oturma,yürünen zeminin yapısı),
Yapısal (Omurga darlığı, kaymaları, kırıkları, diğer doğuştan anomaliler),
Diğerleri (Çok doğum,gebelik).
Bel fıtığı nasıl oluşur?
Bel fıtığı oluşumunda 4 ana teori ileri sürülmektedir;
1: Travma,
2: Dejenerasyon ( yapısal bir süreç),
3: Biyokimyasal olaylar,
4: Genetik,
Bu 4 ana teori geçerli olmak üzere yukarıda bahsedilen hazırlayıcı risk faktörleri bel fıtığı oluşumunda rol oynamaktadır. Örneğin ağır bir yükü kaldırmak veya ters bir hareket yapmak bel fıtığı oluşmasında önemli rol oynayabilmektedir. Burada travma teorisi geçerlidir. İkinci olarak yapısal bir süreç olan dejenerasyon olayı bireylerin omurga kıkırdak dokusunun dejenerasyonu söz konusudur. Bu kıkırdak dokusunun ihtiva ettiği su oranı çocukluk yaşlarından itibaren yavaş yavaş azalmaya başlar, yaklaşık 20 yaşlarında su yapılmaması neticesinde kıkırdağın beslenme bozukluğu ve elastitesini kaybetmesi sonrası mikro travma gibi ani ters bir hareket sonrası fıtıklaşma oluşmaktadır. Üçüncü hipotezde özellikle kıkırdak dokusu içerisindeki bazı enzimatik biyokimyasal değişikliler ergenlik çağından sonra oluşmaktadır bu değişmelerin sonucu kıkırdak dokusunun elastik özelliğini kaybolmasına neden olmasıyla fıtıklaşmalar oluşmaktadır. Son olarak genetik teoride bazı ailelerin tüm fertlerinde kıkırdak yapıdaki dejenerasyon nisbeten daha erken yaşlarda olmakta, dolayısıyla daha sık ve kolay bel fıtığına yakalanmaktadırlar. Az bir oranda ise kıkırdak yapıdaki dejenerasyonun genetik yönü yapılan çalışmalarda kanıtlanmıştır.
Bel fıtığı şikayet ve bulguları ;
Başlangıçta bel ağrısı iyi bilinen şikayetidir. Bunu bacak ağrısı takip eder. Bu iyi bilinen ağrı şikayeti çok değişik tablolarda görülebilir. Hastalar genellikle ilk bel ağrısı hikayesini unuturlar, genellikle kısa süreli olup, bu dönemde tıbbı ilaç tedavisine iyi cevap verirler. Bazen bel veya bacak ağrısından sadece biri de bulunabilir. Bu ağrı şikayet, özellikle öksürmek, ıkınmak, hapşırmak gibi sinir etrafında basıncı artıran hareketlerle artar İstirahatle azalır. Ağrı şikayeti öncelikle eğilme, yataktan doğrulma gibi ilk hareketleri zorlaştır. Bel fıtığının ilerlemesi veya hastalığın kronikleşmesi fıtıklaşmanın derecesine veya yerine göre bu ağrılarla birlikte bacaklar da uyuşmalar, güçsüzlükler (felçler) ortaya çıkar. Hastalar bu kuvetsizlikleri kendisi tanımada zorlanabilirler, bunu yol yürüken ayağında boşluk olduğunu merdiven inip çıkmada zorlandığını farkeder. Bazı nadir durumlardan olan büyük fıtıklaşmalar omurga kanalına doğru uzanarak sinirleri aniden sıkıştırmasıyla idrar ve büyük abdestini tutamama veya yapamama gibi bozukluklar ile bacaklarda ani felclerle acil bir tablo oluşturur. Hastalığın bu derecede ilerlemesine müsaade edilmemeli, zamanında acil cerrahi müdahale bu dramatik tablodan hastalar kurtulabilir.
Bel fıtığı Teşhisi;
İyi bir anemnez ve detaylı nöroljik muayene bel fıtığı teşhisinde oldukça önemlidir. Her bel ve bacak ağrısı bulunan hastaya “mutlaka bel fıtığıdır” peşin hükmü ile yaklaşmamak gerekir. Bel fıtığını taklit eden daha bir çok hastalıklar vardır. Basit bir spor yaralanmasından romatizmaya, enfeksiyon hastalıklarından kansere kadar birçok hastalık bel ve/veya bacak ağrısıyla seyredebilir. Günümüzde gelişmiş nöro-görüntüleme yöntemleri ile bel fıtığı oldukça kolay çabuk ve doğru konulmaktadır. Bunlar;
1: Direkt lombosakral grafiler gerekirse dinamik görüntüler çekilmelidir,
2: Bilgisayarlı Tomografi (BT),
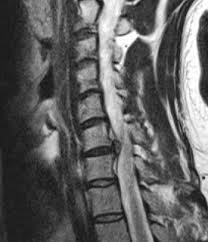
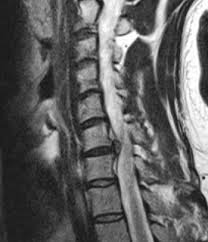
3: Magnetig Rezonans Görüntüleme (MR),
4: Elektromyelografi (EMG),
5: Rutin kan tetkikleri (Üre,ASO, RF,CRP, sedimantasyon, Brusella, HLA-27 v.b)
Yukarı saydığımız teşhis yöntemleri ayrı ayrı düşünülmeli gerektiğinde yalnızca gerektiğinde kombine kullanılmalıdır. Bir bel fıtığı yırtığın derecesi radyolojik görüntüleme yöntemlerine göre 4 evrede incelenmektedir.
Evre 1: Bulging ( hafif kabarma),
Evre 2: Protrude disk (Orta derecede kabarıklık),
Evre 3: Ekstrude disk ( İleri yırtık parça dışarı taşmış),
Evre 4:Seketre disk ( Yırtılan disk dokusu yer değiştirmiş).
Bel fıtığı Ayırıcı Teşhis;
1 :Omurga ve omurilik tümörleri,
2: Romatizmal hastalıklar,
3: İnfeksion hastalıkaları (tüberkuloz, brusella, diskitis),
4: Nöropatik ağrılar ( Diabet, enjeksion),
5: Vasküler nedenler (tıkayıcı damar hastalıkları),
6: Yapısal ( spondiloz, dar kanal, omurga kaymaları).
Bel fıtığı Tedavi;
1: Tıbbı tedavi;
Yatak istirahati,
İlaç tedevisi (ağrı kesiciler kas gevşeticiler),
Fizik tedavi programları,
Eğitim.
2: Cerrahi tedavi;
Bel fıtığı rahatsızlığı bulunan bir hastada hastalığın hangi safhada olduğu iyi bir muayene ve ileri tetkik metodları ile net olarak tesbit edildikten sonra tedavinin safhasına geçilir.
Hangi Hastalara Cerrahi Uygulanır?
1: Her türlü tıbbı tedaviye başarısız olan hastalar,
2: İlerleyici veya akut kuvet kayıpları olanlar,
3: Tıbbı tedaviye dirençli tekrarlıyan disk hernisi atakları,
4: Bir acil ameliyat enidkasyonu olan akut kauda ekuina sendromu.
Cerrahi müdahale gerekenler ve cerrahi müdahale gerekmeyenler diye iki büyük gruba incelenenir. Bel fıtığı gelişiminin erken dönemlerinde tıbbı tedaviyle konservatif metodları uygulanır. Bu safhada, hastaya ağrı kesiciler, kas gevşetici ve antienflamatuar ilaçlar verilir. Yatak istirahati tavsiye edilir. Ağrılı dönem geçtikten sonra fizik tedavi metodları yapılır.
Cerrahi Tedavi Yöntemleri
Standart cerrahi girişimler
1: Geleneksel açık makro diskektomi,
2: Mikrodiskektomi.
İntradiskal girişimler
1: perkutan lomber diskektomi,
2: Perkütan endoskopik diskektomi,
3: Lazer diskektomi,
4:Kemonukleozis.
Yukarıda sayılan cerrahi teknikler içerisinde her birinin kendine göre endikasyonları vardır burada cerrahın alışık olduğu en iyi yöntem geçerli olmak üzere amaç hastayı en erken eski işine gücüne döndürmek olmalı en az zararsız işlem uygulanmalıdır. Mikro diskektomi yöntemi sinirleri çok büyük büyütme ile yapılan bir en az zararsız işlemlerden biridir.
Sonuç olarak
Günümüzde teknolojinin inanılmaz geliştiği dünyada bel fıtığı amaliyatından korkmamak gerekir doğru endikasyon, doğru tetkik yöntemleri ile uygun cerrahi teknik ile ameliyat olan bireyler ameliyat öncesi durumuna göre % 90 üzerinde başarı ile eski işine gücüne dönerler. Böylece ameliyat öncesi verilen tıbbı ilaçların yan etkilerinden korunmuş olurlar.