Yeni doğan bebeklerde yedi adet kafa kemiği bulunmaktadır. Normalde bu kemik yapılarının birleşim yerleri 2 yaşından önce kapanmazlar. Kafa kemiklerinin birleşim yerlerine sütür adı verilir. Bu sütur yapıları fibröz dokuya sahiptirler. Bu fibröz yapıları sayesinde kemikleri kuvvetli bir şekilde birarada tutabilmektedirler.
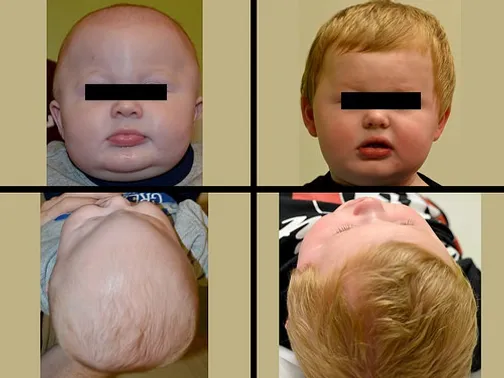
Kraniosinostozis; kafa kemiklerinin zamanından önce kapanması sonucu oluşan gelişimsel bir hastalıktır. Bebekte kraniosinostozis varsa beyin olağan şekliyle büyüyemez ve kafada şekil bozukluğu oluşur. Kraniosinostozda bir veya daha fazla kafa kemik birleşim yeri (sütür) etkilenebilir. Bazı olgularda kraniosinostozlar beynin anormal gelişimi olan beyin anomalisi ile birliktelik gösterir.
Kraniosinostozis belirtileri nelerdir:
• Etkilenen sütürlere bağlı olarak kafa şeklinde deformasyon
• Bıngıldağın yapısında bozulma
• Bıngıldağın erken kapanması
• Baş çevresinde bebeğin büyümesiyle orantısız olacak şekilde yavaş bir artışın olması veya hiç görülmemesi
• Etkilenmiş sütürler boyunca keskin kenarlı kemik yapıların gelişimi
• Artmış kafa içi basıncı
Kraniosinostoz doğumdan hemen sonra bulgu vermeyebilir ancak doğumdan sonraki bir kaç ay içinde gözle görülür belirtiler başlar.
Kraniosinostoz iki sınıfa ayrılır:
Primer kraniosinostozis: Primer kraniosinostoziste genellikle bir, nadirende daha fazla kranial sütür etkilenerek beynin normal büyüme ve gelişme göstermesine engel olur.
Sekonder kraniosinostozis: Primer kraniosinostozisten daha sık görülür. Yenidoğanın beyin büyüme ve gelişimi, altta yatan herediter bir hastalık nedeniyle durmuştur. Sıklıkla kafa şekil bozukluğuyla beraber, yüzde de şekil bozukluğu ve gelişme geriliğiyle birlikte görülür.
Kraniosinostozisin tipleri ve özellikleri nedir:
• Sagittal sinostozis (skafosefali); Sagittal sütürün erken kapanması sonucu kafa uzunlamasına doğru büyür. En sık görülen tipidir ve erkeklerde kadınlara oranla daha fazla görülür.
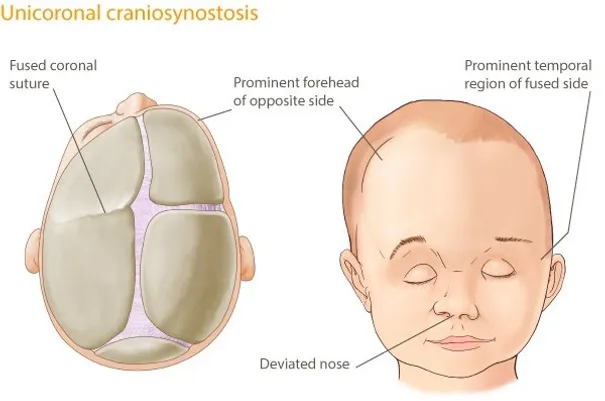
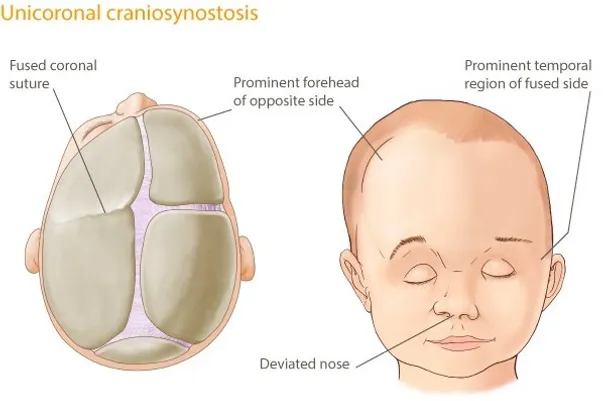
• Koronal sinostozis (anterior plagiosefali); Her iki kulaktan başlayıp sagittal sütüre uzanan sütürlerden (koronal sütur) birinin erken kapanması sonucu gelişen bir sinostozis tipidir. Etkilenen tarafta çocuğun alın bölgesinde düzleşme meydana gelir. Yine aynı tarafta burunda deviasyon meydana gelir ve göz boşluğu diğer göze göre daha dışa doğru yerleşim gösterir. Skafosefali tipinden sonra en sık görülen kraniosinostozis tipidir ve kadınlarda daha sık görülür. Tedavi edilmediği takdirde etkilenen taraftaki gözde görme kaybına neden olur (ambliyopi).
• Bikoronal sinostozis (brakisefali); Her iki koronal sütürün erken kapanması durumunda çocuğun alnı bir tepe gibi yüksek yerleşim gösterirken, alnın geri kalan kısmında kafa yapısı düz bir görünüm alır.
• Metopik sinostozis (trigonosefali); Metopik sütür çocuğun burun bölgesinden başlar ve sagittal sütüre uzanım gösterir. Bu tür bir erken kapanma alın bölgesinde üçgenimsi bir şekil bozukluğuna neden olur.
• Lambdoid sinostozis; Kafanın arka kısmında yerleşim gösteren bu sütürlerin erken kapanması durumunda etkilenen tarafta ki bölgede düzleşme meydana gelmektedir.
Ancak kafadaki her türlü şekil bozuklukları kraniosinostozis olarak değerlendirilmemelidir. Örneğin bebeğinizin başının arka kısmı düz bir şekildeyse bunun nedeni sürekli kafasının arkasını yastığa koyarak uyumasından kaynaklanabilmektedir. Bir dönem ulusal çocuk sağlığı ve insan gelişimi derneği tarafından düzenlenen kampanyada, ailelerin bebeklerini ani ölümlere (ani bebek ölüm sendromu) neden olması gerekçesiyle yüz üstü değil, sırt üstü uyutmaları teşvik edildi. Böylesi bir organizasyon sonucunda bir çok bebeğin kafalarında şekil bozuklukları gelişti. Bu tür bir şekil bozukluğu kraniosinostozis değildir, pozisyona bağlı gelişen bir değişikliktir.
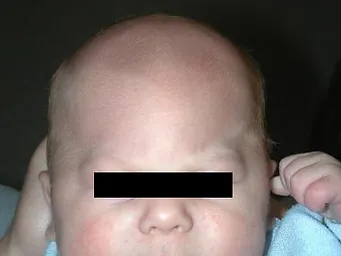
Kraniosinostozis hangi sorunları oluşturur (Komplikasyonlar)?
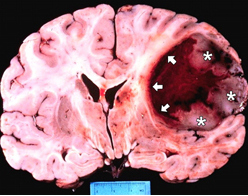
Kraniosinostozisle doğan çocuklarda altta yatan sendromla birlikte artmış kafa içi basıncı durumuda gelişebilir. Çünkü kafa yapısı beynin normal şekilde ve normal hacimde büyümesine izin vermemektedir. Tedavi edilmediği durumda da artmış kafa içi basıncı görme kaybı, nöbet, beyin hasarı, nadiren de ölüme neden olmaktadır. Ek olarak fasial deformitesi olan çocuklarda nefes alıp vermeyi zorlaştıracak şekilde üst solunum yolu obstrüksiyonları ve kalıcı şekil bozuklukları görülmektedir.
Kraniosinostozis teşhisi nasıl konulur:
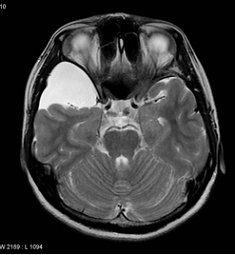
Tanıda ilk olarak ayrıntılı bir fizik muayene, direk grafi ve CT gibi görüntüleme tetkikleri, genetik çalışmalar yapılır. Fizik muayenede sütur birleşim yerlerindeki defektler veya yüz deformiteleri saptanır. Görüntüleme çalışmalarıyla kemikleşerek kapanma gösteren sütür birleşim yerleri tespit edilir. Görüntüleme tetkiklerinde sütürlerin kapandığı tanısına sütür hatlarının görülememesi veya sütür hattı boyunca varolan bombeleşmelerin görülmesiyle varılır. Eğer doktor bebeğinizdeki kafa şekil bozukluğunun altında bir herediter sendrom yattığından şüphelenirse; genetik testler, böyle bir durumun var olup olmadığını göstermesi açısından tanı koydurucu tetkiklerdendir.
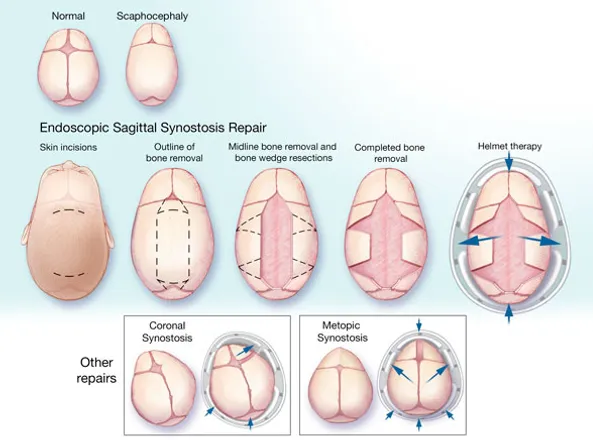
Kraniosinostozis tedavi nasıldır:
Sadece tek bir sütürün kapandığı ve altta yatan başka bir hastalık ve sendrom olmadığı hafif kraniosinostozis vakalarında tedavi uygulanmamaktadır. Var olan kafa deformiteleri büyüdükçe daha az farkedilir hale gelmektedir ve bazı durumlarda saç var olan deformitenin görülmesine engel olmaktadır. Bunun dışındaki vakalarda yenidoğan dönemi boyunca öncelikli tedavi şekli cerrahidir. Cerrahinin tipi ve ne zaman yapılacağı sinostozis tipine ve altta yatan hastalığa göre değişebilmektedir. Cerrahide ki amaç beyin üzerindeki basıncı kaldırmak ve beynin bundan sonraki gelişimini rahatça sağlayabileceği bir alan oluşturmaktır. Cerrahi ekipte kraniofasial cerrah ve beyin cerrahı hazır bulunmalıdır.
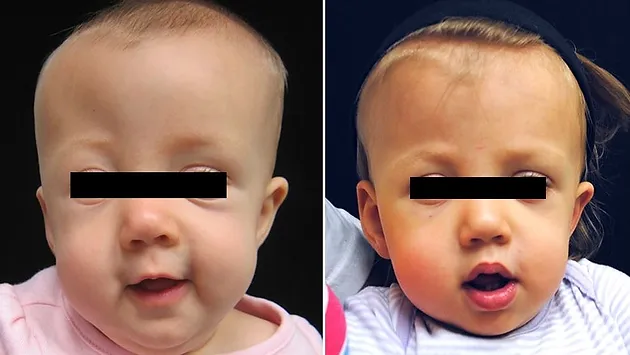
Genel anlamda cerrahide yenidoğanın kafa derisi açılır ve etkilenmiş bölgedeki kafa kemikleri kaldırılarak yeniden normal gelişime uygun bir şekil verilir. Parçalara ayrılmış kafa kemiklerinin birleştirilmesinde, zaman içerisinde eriyebilen cerrahi materyaller kullanılır. Cerrahi genel anestezi altında gerçekleştirilir ve yaklaşık yedi saat kadar sürmektedir. Cerrahi sonrası yenidoğan hastanede en az üç gün yatırılır. Ameliyat sonrası yüz bölgesinde geçici olarak şişme sıklıkla görülür. Komplikasyon oranı nadirdir. Bazı çocuklarda sinostozis tekrar edebileceğinden çok nadir olarak ikinci bir cerrahi gerekebilmektedir. Yüzünde de deformiteleri olan çocukların yüzlerine de normal bir şekil kazandırmak amacıyla ek ameliyatlar yapılabilmektedir.